儿童肝移植非计划性术中低体温风险预测模型的构建及验证
2024-01-10曹义彭玉娜胡芳朱敏张华韩旭彭丽清
曹义,彭玉娜,胡芳,朱敏,张华,韩旭,彭丽清
(1.天津医科大学一中心临床学院手术室,天津 300192;2.天津市第一中心医院手术室,天津 300192;3.天津医科大学总医院护理部,天津 300070;4.天津市第一中心医院麻醉科,天津 300192;5.天津市黄河医院手术室,天津 300110)
非计划性术中低体温(unplanned intraoperative hypothermia,UPH)是指手术过程中发生的非计划性的患者核心温度低于36℃的现象[1]。多项研究已证实其会增加心血管意外事件、凝血功能障碍、肝肾功能损伤和手术部位感染等风险[2]。儿童肝移植手术是目前治疗儿童各种急慢性终末期肝病和遗传代谢性疾病的最有效手段。近年来,中国大陆地区儿童肝移植手术的开展数量显著上升,我国已经成为全世界儿童肝移植年开展例数最多的国家[3],但由于儿童肝移植受者群体以3 岁以下终末期肝病婴幼儿为主[4-5],受者群体年龄小和合并症多,且该手术具有手术难度大、手术时间长、移植肝脏低温灌注和无肝期使用冰屑等特异性因素,肝移植患儿成为UPH 的高风险群体。基于循证和医疗的发展,虽然围手术期体温保护措施在不断优化,但儿童肝移植UPH 的管理仍未达到理想目标。早期研究发现,儿童肝移植UPH 发生率为32.96%[6],明显高于综合外科儿童UPH 发生率(16.31%[7]和17.31%[8]),也明显高于成人肝移植UPH 发生率(21.5%[9]),表明相较于综合外科患儿群体和肝移植成人群体,肝移植患儿更易发生UPH。预防UPH 的首要问题是早期识别高风险人群,减少危险因素暴露,但目前术中低体温预测模型大多是针对成人群体,儿童群体仍为初步探索阶段,且尚未发现关于儿童肝移植预测模型的研究报道。本研究拟通过筛选儿童肝移植UPH 的相关风险因素,建立预测模型,以期为围术期医护团队尽早识别和预测UPH 的风险提供参考和依据。
1 对象和方法
1.1 研究对象 回顾性分析自2021 年10 月—2023 年9 月在天津市第一中心医院器官移植中心接受儿童肝移植手术的病例,纳入标准:(1)行肝移植手术。(2)年龄≤14 岁。(3)手术全程有鼻咽温连续监测记录。排除标准:(1)术前伴严重的心、脑、肾疾病。(2)二次肝移植手术。(3)术中体温监测不连续的病例。(4)问卷缺失超过5%的数据或基线资料中同时缺失3 个及以上变量信息的病例。UPH 判断标准依据《麻醉专业医疗质量控制指标(2022 年版)》:患者手术中连续监测体温<36℃且持续≥30 min 或间断监测连续两次体温<36℃且间隔时间≥30 min[10]。本研究预测模型共纳入317 例,其中低体温组109 例和正常体温组208 例,UPH 发生率为34.38%。
1.2 研究方法
1.2.1 研究工具 本研究通过文献回顾和整理儿童肝移植手术的临床特征,结合院内专家指导建议,自行编制儿童肝移植UPH 相关风险因素调查表,包括:(1)患者因素:年龄、性别、体重、体重与体表面积比、体重指数(BMI)、基础体温。(2)手术因素:手术类型、美国麻醉医师协会(ASA)分级、手术持续时间、麻醉持续时间、术中是否输入血浆、失血量。(3)肝移植手术特异性因素:移植物冷缺血时间、无肝期持续时间、终末期肝病评分(PELD 和MELD 评分)、移植物与受者体重比(GRWR)。(4)术前实验室指标:血红蛋白、血小板、凝血酶原时间、肌酐。本中心儿童肝移植手术间室温恒定在22~25℃,术中均使用下垫式充气式加温毯和棉被套给予保温措施,使用输血和输液加温仪进行加温,因此,排除“环境温度”、“输血量”和“输液量”对患儿核心体温的影响。通过对本院50 例患者的小样本测量,儿童肝移植UPH 发生率为42%(21/50)。本研究初步拟订20 个危险因素,根据样本量公式,样本量=[EPV(每个预测变量的事件数)×(5~10)]×[1+(15%~20%)]/0.42[11],至少需要274 个样本可确保研究结果的合理性,本研究最终将317 例病例纳入模型组,按照8 ∶2 比例另选80 例病例纳入验证组,分别用于构建预测模型和验证模型效果。
1.2.2 数据收集 2 名研究人员经统一培训后负责病历资料的收集,利用医院HIS 电子病历系统以及与电子护理记录单相关联的麦迪斯顿系统完成相关资料提取。所有数据实行双人录入及核对,若发现错误,及时通知研究人员进行更正、解释。患儿基础体温测量以病房术前最近1 次体温记录为准,采用经过校准后的耳温仪测量鼓室温度;术中体温全程使用温度传感器(批号:W0001F)进行鼻咽温测量获得患儿的核心体温,通过手术麻醉信息系统10 min自动采集1 次。当体温降至30℃以下或者体温短时间内波动≥1℃,且无法用手术原因或自然生理学来解释时,将其归因于技术错误(如探针接触不良、探针导线断开等),并将其从样本中剔除。
1.3 统计学处理 采用SPSS 26.0 软件进行数据统计学处理,计数资料采用频数和百分率(%)描述;符合正态分布的计量资料采用表示,采用t检验进行组间比较;不符合正态分布的计量资料采用M(P25,P75)表示,采用非参数Mann-Whitney U检验进行组间比较;组间差异比较采用χ2检验。根据单因素分析结果,将P<0.05 的自变量纳入多因素Logistic回归分析,采用R(R 3.5.3)软件包和rms 程序包构建列线图预测模型,并绘制受试者工作特征(ROC)曲线和校正曲线评估模型的预测效能,绘制临床决策分析曲线(DCA)评估模型的临床效能。内部验证采用1 000 次重复抽样的Bootstrap法,外部验证采用灵敏度、特异度和准确率评价预测结果的真实性。P<0.05 为差异有统计学意义。
2 结果
2.1 儿童肝移植UPH 的单因素分析 两组在“术前血小板值”、“终末期肝病评分”、“GRWR 评分”、“术中是否输入血浆”和“无肝期持续时间”的差异均有统计学意义(均P<0.05),见表1。
表1 儿童肝移植UPH 的单因素分析[n(%),M(P25,P75),]Tab.1 Univariate analysis of unplanned intraoperative hypothermia in pediatric liver transplantation[n(%),M(P25,P75),]
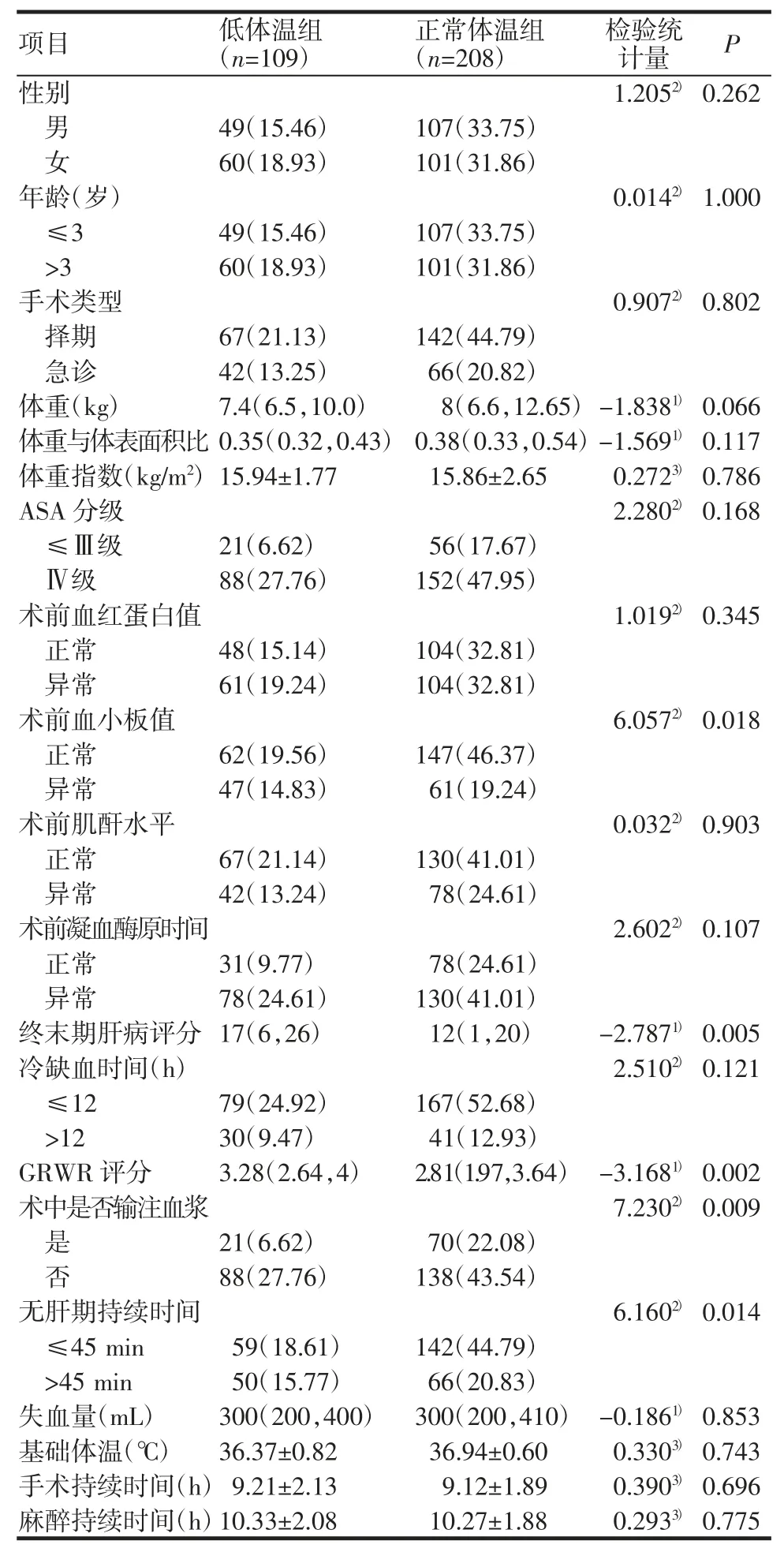
表1 儿童肝移植UPH 的单因素分析[n(%),M(P25,P75),]Tab.1 Univariate analysis of unplanned intraoperative hypothermia in pediatric liver transplantation[n(%),M(P25,P75),]
注:UPH:非计划性术中低体温;ASA:美国麻醉医师协会;GRWR:移植物与受者体重比;终末期肝病评分中患儿年龄≤12 岁采用PLED评分,>12 岁采用MELD 评分,本研究最终纳入的患儿年龄均≤12 岁;无肝期持续时间以预测模型数据集的平均数作为临界值,分为≤45 min和>45 min 两组;1)Z 值;2)χ2 值;3)t 值
?
2.2 儿童肝移植UPH 的多因素Logistic回归分析以儿童肝移植是否发生术中低体温为因变量(未发生=0,发生=1),将单因素分析中有统计学意义的变量作为自变量进行Logistic回归分析。自变量赋值情况为:术前血小板值(正常=0,异常=1)、术中是否输入血浆(否=0,是=1)、无肝期持续时间(≤45 min=1,>45 min=2);其余自变量为原值代入。结果显示,无肝期持续时间、终末期肝病评分、GRWR 和术前血小板值是术中低体温的独立影响因素(均P<0.05),见表2。
2.3 儿童肝移植UPH 风险预测模型的建立及评估基于多因素Logistic回归分析结果,可得Logistic回归分析构建回归方程:Logit(P)=-2.731+0.639×无肝期持续时间+0.032×终末期肝病评分+0.270×GRWR评分+0.805×术前血小板值,使用R 3.5.3 软件rms程序包构建儿童肝移植UPH 风险预测列线图模型,见图1。

图1 UPH 发生风险的列线图模型Fig.1 Predictive nomogram model for unplanned intraoperative hypothermia
2.4 模型的预测效能评价及临床有效性分析 对预测模型进行Hosmer-Lemeshow检验,模型拟合优度良好(χ2=3.904,P=0.886);绘制ROC 曲线,曲线下面积(AUC)值为0.773(95%CI:0.710~0.836),灵敏度为0.722、特异度为0.712,约登指数为0.434,见图2。预测模型经Bootstrap 重复抽样1 000 次对列线图模型进行内部验证,绘制校准曲线图,图中原始曲线和校准曲线均在45°斜对角附近,显示校正曲线与理想曲线拟合良好,见图3。由决策分析曲线(Decision Curve Ananlysis,DCA)可知,在阈值区间0.12~0.73,曲线高于参考线,在此区间模型的净获益值较高,见图4。将验证组临床数据代入模型中,26 例发生UPH,发生率为32.50%,模型预测46 例,成功预测21 例,灵敏度为80.77%。54 例未发生UPH,模型预测44 例,成功预测38 例,特异度为70.37%,准确率为(21+38)/80 =73.75%。验证组ROC的AUC 值为0.754(95%CI:0.648~0.861),本预测模型具有一定的预测价值。
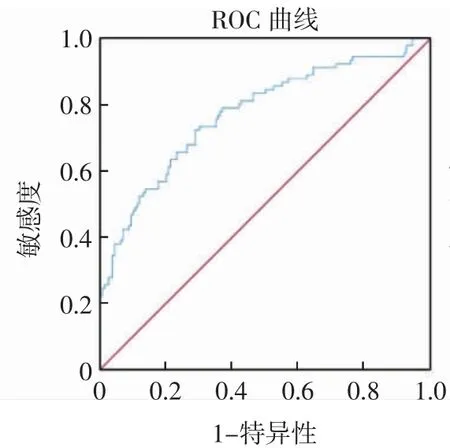
图2 列线图模型的ROC 曲线Fig.2 ROC curve of predictive nomogram model

图3 列线图模型的校准曲线Fig.3 Calibration curve of prediction model for predictive nomogram model

图4 列线图模型的DCA 曲线Fig.4 DCA curve of predictive nomogram model
3 讨论
本研究结果显示无肝期持续时间、终末期肝病评分、GRWR 和术前血小板值是儿童肝移植UPH的独立危险因素。在无肝期持续时间方面,研究显示无肝期持续时间>45 min 的肝移植患儿发生UPH的风险是无肝期持续时间≤45 min 的肝移植患儿的1.894 倍。既往研究证实,肝移植患者在进入无肝期后,核心体温会出现明显下降,并在无肝期末或再灌注初期达到最低值,其原因主要是肝脏是人体最大的产热器官,无肝期患儿会失去肝脏产热功能[12-13]。此外,为减缓移植肝脏组织代谢速度,术中会将大量的冰屑置入腹腔和使用冰盐水进行腹腔冲洗,进一步加剧核心温度的下降速度。提示医护人员在无肝期前应适当利用主动加温装置提高患儿核心体温,并通过预先完成血管胆道游离、备齐吻合移植肝脏血管用物等方式,尽量缩短无肝期持续时间,严密观察患儿无肝期体温变化,制定动态化、个性化的体温管理方案。
终末期肝病评分较客观地反映了终末期肝病患者病情严重程度,评分越高表示患儿疾病越严重,本研究结果显示终末期肝病评分越高的患儿,发生UPH 的风险越高,Han 等[14]研究表明,终末期肝病评分高是导致肝移植患者UPH 的独立风险因素,与本研究结果相符。终末期肝病严重的患儿术前多合并中枢神经系统、肾功能和肝功能储备偏低,导致其对手术创伤、全身麻醉等侵入性操作的应激代偿能力差,增加手术时间延长、术中输血和输液量增多等潜在风险因素[15-16]。针对终末期肝病评分高的患儿,围术期医护团队应提高各项主动加温措施的应用级别,如主动加温设备使用时机前移,延长麻醉前预保温时间;增加主动加温装置种类,优化各设备之间的有效组合等,既要防止术中UPH 的风险,也要警惕术中高热的出现。
GRWR 是筛选供受体和评估供肝体积的主要指标之一,活体肝移植要求在0.6%~0.8%[17]。本研究显示GRWR 越高,患儿发生UPH 的风险越高,Jawan等[18]报道肝移植患儿GRWR 越高,术中其核心体温下降越显著,发生UPH 的风险越高,与本研究报道一致,原因可能是移植肝脏在与受体吻合之前,需要经过4℃的器官保存液进行血管的低温灌注和0℃的低温器官修整环境,GRWR 高的移植肝脏体积较大,肝脏内残留的低温灌注液相对较多,供受体门静脉开放初期,大量的低温灌注液会进入患儿血液循环,且患儿自身血液会经过低温的移植肝脏过滤后再次进入全身血液循环,导致再灌注初期核心体温出现短暂性下降[13,19]。提示围术期医护团队术前访视内容中纳入GRWR,针对GRWR 较高的患儿群体,术中增加巡视频次,在再灌注前期合理升高患儿核心温度,以代偿低温灌注液和低温移植肝脏对体温降低的影响,此外尽量减少移植物与受体后腹膜接触面积及“脉冲式开放”或可有效避免核心体温下降[10]。
本研究结果显示术前血小板值异常的肝移植患儿发生UPH 的风险是术前血小板正常患儿的2.237 倍,Liu 等[20]研究也发现血小板数值低是患者发生UPH 的独立风险因素。终末期肝病的患儿术前常合并不同程度的血小板减少,或血小板数量正常但功能出现下降,导致凝血功能障碍。术前血小板异常的患儿增加术中失血的风险,间接增加出现UPH 的风险,提醒围术期团队对术前血小板低的患儿可以预防性输注血小板,既可纠正凝血功能,又能降低UPH 的发生[21];术中医护人员实时关注失血量,手术操作精细化,必要时针对病因输注相应血液制剂。
本研究构建的风险预测模型有一定的科学性和实用性。本模型采用ROC 曲线及Hosmer-Lemeshow 拟合优度检验进行验证,通过多因素分析筛选出4 项UPH 的危险因素,且符合儿童肝移植手术特征,以此建立可视化列线图预测模型,使模型的结果更简单易读,且通过直观图形的形式提供个性化的风险评估方式,在临床具有重要应用价值。本研究中模型预测风险与实际观测值一致性较好,模型较好地拟合了数据。ROC 的AUC 为0.5~0.7 时表示模型判别能力低,0.7~0.9 时表示判别能力中等,0.9~1.0 时表示判别能力高[22],本模型ROC 的AUC为0.773(95%CI:0.710~0.836),灵敏度为0.722、特异度为0.712,表明具有良好的诊断和预测效果。DCA 显示模型的净获益值较高,表明具有较好的临床有效性,验证模型也保持良好的灵敏度、特异度和准确度。通过该模型,围术期医护人员可分析和识别儿童肝移植UPH 的危险程度,提高对肝移植患儿术中体温管理的重视程度,并针对高风险的患儿实施预见性干预措施,降低UPH 的发生率,为制定儿童肝移植体温管理方案提供参考和依据。
本研究通过文献回顾和整理儿童肝移植UPH的临床特征,以保证纳入因素全面且符合儿童肝移植手术特点,构建的列线图风险预测模型可操作性强,简单易读,可以帮助临床医护人员尽早识别高风险患儿,提供针对性的护理措施,为儿童肝移植UPH 风险评估和动态措施的制订提供参考,减少UPH 的发生。但由于本研究所纳入的儿童肝移植病例局限于单中心,受限于儿童肝移植手术量的限制,研究结果的代表性和推广性受到一定限制,未来应开展多中心、大样本研究,使结果更加精确并适用于临床。
