经皮穴位电刺激联合硬膜外分娩镇痛对剖宫产后再次妊娠阴道分娩产妇产后抑郁的影响
2024-01-04何秀玲冯燕勤罗曼云段冬梅林美芝邹文霞
何秀玲 冯燕勤 罗曼云 段冬梅 林美芝 邹文霞
广东省妇幼保健院产科,广州 510010
产后抑郁症是产褥期常见的心理行为异常,以情绪持续低落为基本特征的一组精神障碍。随着二孩、三孩政策的开放,剖宫产后再次妊娠阴道分娩的产妇比例逐渐上升,其剖宫产率和分娩并发症发生率均高于正常产妇。孕前体质量指数、临产时子宫颈评分、新生儿出生体质量和产程中分娩疼痛所致恐惧、焦虑情绪均是影响剖宫产后再次妊娠阴道分娩成功的关键因素[1]。分娩疼痛应对无效及转剖宫产手术均可增加其产后抑郁的发生率,但目前关于预防剖宫产后再次妊娠阴道分娩产妇产后抑郁的相关研究甚少。研究表明经皮穴位电刺激(transcutaneous electrical acupoint stimulation,TEAS)联合硬膜外分娩镇痛作为一种全产程多模式镇痛方式,可增强镇痛效果,减少硬膜外用药量,是较理想的分娩镇痛方法[2]。本研究旨在探讨TEAS 联合硬膜外分娩镇痛促进剖宫产后再次妊娠产妇阴道分娩及预防其产后抑郁的作用,现报道如下。
资料与方法
1.资料收集
选取2021年10月至2022年10月在广东省妇幼保健院产检和分娩的且有分娩镇痛要求的剖宫产后再次妊娠阴道分娩产妇120 例,随机数字表法将其分成硬膜外分娩镇痛组(对照组)和经皮穴位电刺激+硬膜外分娩镇痛组(观察组),每组60 例。纳入标准:瘢痕子宫再次妊娠;年龄18~40岁;足月单胎头位妊娠;美国麻醉医师协会(ASA)分级Ⅰ或Ⅱ级;学历在高中及以上;产妇入组前独立完成爱丁堡产后抑郁量表(EPDS)评分,且在待产前评分均<9分。排除标准:椎管内麻醉禁忌者;合并妊娠并发症、血液系统疾病、精神类疾病及恶性肿瘤者;肝、肾功能及心功能异常者;因胎儿窘迫转行剖宫产术者。
本研究经广东省妇幼保健院医学伦理委员会批准通过,批准文号:202101159。产妇及家属有阴道试产意愿,均同意行分娩镇痛,并签署知情同意书。
2.方法
2.1.对照组 行硬膜外分娩镇痛。在宫口开大3 cm时,麻醉师于腰2、3 椎间隙行硬膜外穿刺并置管,注入1%利多卡因3 ml,观察5 min,确定无局部麻醉药物的毒性反应和全脊髓麻醉后,注入0.1%罗哌卡因与0.8 mg/L 舒芬太尼的混合液10 ml,连接电子自控镇痛泵持续泵入,持续用镇痛泵内药物为舒芬太尼30 μg+100 mg 罗哌卡因+生理盐水稀释至100 ml,负荷剂量7 ml,背景量4 ml/h,锁定时间15 min,待胎儿胎盘娩出,伤口缝合结束后停药,并拔除硬膜外导管。
2.2.观察组 在对照组的基础上联合TEAS。于临产时开始实施,选择适宜的频率电针刺激双侧合谷、三阴交、足三里和太冲穴,在橡胶电极片与皮肤接触处涂导电膏,用弹性绑带将两台电子针疗仪的8 组电极的正极分别固定于8 个穴位,负极分别固定于对应穴位旁开1 cm 处,然后将电极插头插入电极片插孔中,接通针疗仪输出的8 路脉冲电流,疏密波,频率为2 Hz/100 Hz,电流强度从15 mA 逐渐加强,直至患者有“得气”感为宜,每间隔2 h进行1次治疗,每次20 min,待伤口缝合结束后停止。施针者在研究前均经过统一培训。
3.观察指标
⑴记录两组产妇临产时、分娩镇痛实施前和实施后1 h、宫口开全和分娩结束后1 h 的疼痛视觉模拟量表(VAS)评分,0 分为无痛,10 分为难以想象的疼痛。⑵记录两组产妇产程时间、产后出血量及新生儿出生1 min 的Apgar 评分。⑶于产后42 d 及产后6 个月由专人对产妇进行爱丁堡产后抑郁量表(EPDS)评分测定。EPDS 评分包括10 项内容:心境、乐趣、焦虑、自责、恐惧、失眠、应对能力、悲伤、哭泣及自伤,分值范围为0~30 分,分值越高表示产妇患产后抑郁症的风险越高。
4.统计学方法
采用SPSS 25.0 软件进行统计分析,计数资料采用频数及构成比表示,组间比较采用χ2检验;符合正态分布的计量资料以均数±标准差(±s)表示,两组间比较采用独立样本t检验;不服从正态分布的计量资料采用M(P25,P75)表示,两组间比较采用非参数检验;VAS 评分比较采用重复测量的方差分析。P<0.05为差异有统计学意义。
结果
1.两组产妇一般资料比较(表1)
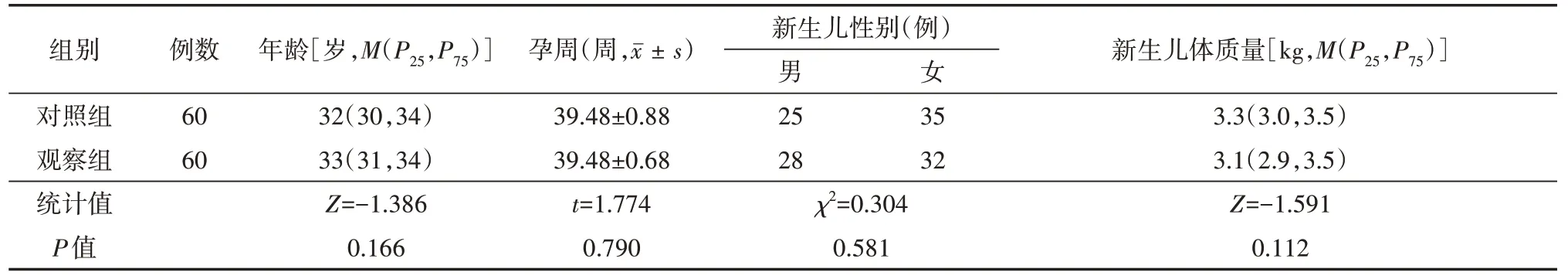
表1 两组产妇的一般资料比较
两组产妇年龄、孕周、新生儿性别、新生儿体质量比较,差异均无统计学意义(均P>0.05)。
2.两组产妇不同时点疼痛VAS评分比较(表2、图1)
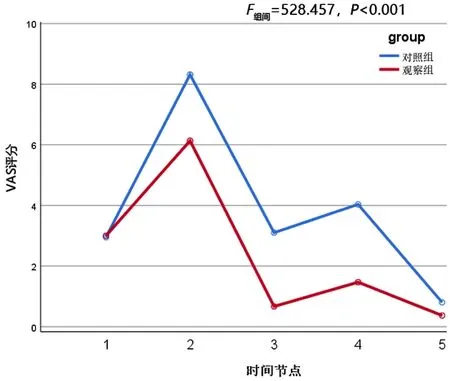
图1 两组产妇镇痛前后各时间节点VAS 评分比较

表2 两组产妇不同时点疼痛视觉模拟量表评分比较(分)
与对照组比较,观察组实施镇痛后各时点VAS 评分明显降低(均P<0.05)。两组之间不同镇痛时间节点重复测量的方差分析结果显示,实施镇痛后,不同镇痛方式镇痛效果差异有统计学意义(F组间=528.457,P<0.001);TEAS 联合硬膜外分娩镇痛组产妇镇痛后VAS评分较对照组呈明显下降趋势(P<0.001)。
3.两组产妇产程时间的比较(表3)
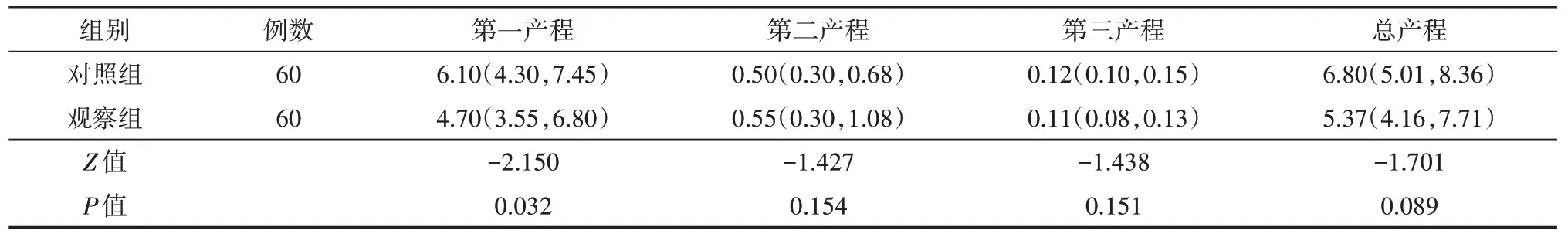
表3 两组产妇产程时间比较[h,M(P25,P75)]
与对照组比较,观察组第一产程时间明显缩短(P<0.05)。但两组产妇在第二产程、第三产程及总产程时间差异均无统计学意义(均P>0.05)。
4.两组产妇产后出血量及新生儿出生1 min Apgar评分比较(表4)
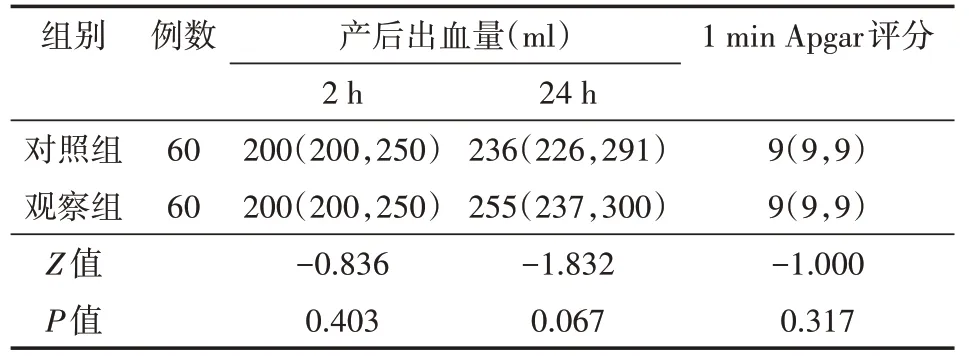
表4 两组产妇产后出血及新生儿1 min Apgar评分比较[M(P25,P75)]
两组产妇在产后出血量及新生儿出生1 min Apgar评分方面,差异无统计学意义(P>0.05)。
5.两组产妇产后42 d 及产后6 个月EPDS 评分的比较(表5)

表5 两组产妇产后42 d和产后6个月EPDS评分比较[分,M(P25,P75)]
与对照组比较,观察组产后42 d 及产后6 个月EPDS 评分明显降低(均P<0.05)。
讨论
随着二孩、三孩政策的开放,剖宫产术后再次妊娠的孕妇显著增加。因围产医学的发展,很多既往有1 次剖宫产术史的孕妇再次妊娠后愿意尝试阴道试产,然而瘢痕子宫产妇在阴道试产过程中,身心承受着巨大的风险和压力。瘢痕子宫产妇在阴道试产过程中,由于子宫瘢痕组织的存在,分娩的疼痛感受更为强烈,剧烈的产痛可引起严重的心理创伤,增加产后抑郁的风险[3-4]。近年来,剖宫产后再次妊娠产妇对分娩镇痛的需求越来越高,实施分娩镇痛可减少产妇对分娩疼痛的恐惧,使其更易接受阴道试产[5-6]。
产后抑郁症的病因复杂,迄今为止,其发病机制尚不明确。产后抑郁可能与孕期、分娩过程中及产后发生的一些负性情绪和负性事件、孕产妇的认知障碍、情绪不稳定、对外界反应敏感等有关。研究表明,剧烈的产痛与产后抑郁的发生密切相关[7-8]。疼痛与抑郁之间存在着共病联系[9]。分娩时经历更多疼痛的产妇,其产后抑郁的表现也更频繁。多项研究表明,实施分娩镇痛可减少产后抑郁的发病风险[10-11]。本研究结果显示,相比于单纯的硬膜外分娩镇痛,在联合TEAS镇痛疗法后,剖宫产后再次妊娠阴道分娩产妇产后42 d 及产后6 个月EPDS 评分明显降低,TEAS 联合硬膜外分娩镇痛可进一步降低产后抑郁发生的风险,与相关研究报道一致[12-13]。TEAS 从临产即开始实施,弥补了产程早期镇痛的空白,且在穴位刺激过程中,助产士通过与产妇交谈可分散产妇对分娩的关注,进一步平复产妇的紧张、焦虑情绪,从而更利于后续开展硬膜外分娩镇痛。
TEAS 分娩镇痛是在经皮神经电刺激的基础上,结合祖国传统中医经络学与现代电子技术的一种新型物理镇痛方法,通过低频脉冲电流刺激相关穴位,疏通经络、行气活血、调和阴阳,从而缓解产痛[12]。剖宫产后再次妊娠阴道分娩产妇由于子宫曾遭受过创伤,子宫、冲任失于濡养,更容易出现气血虚弱的情况。气虚则中阳不振、胎出困难,血虚不能上容头面,则面色不华,脉细弱,选穴当以补益、镇痛为主。多项研究表明,在分娩镇痛中使用频率比较高的穴位有三阴交、合谷和足三里等,常用于辅助药物镇痛[14-15]。合谷穴为手阳明大肠经原穴,大肠为肺之腑,主气,针刺合谷可补气行气,常用于治疗各种痛症,是手术针麻常用穴。三阴交为足太阴脾经上的重要穴位,此穴为肾肝脾三脉之交会,主阴血,其有活血补血之功效。足三里为足阳明胃经之合穴,亦为胃下合穴,阳明多气多血,针刺足三里可大补气血。太冲为足厥阴肝经之输穴及原穴。肝藏血,而肝亦主疏泄,故针刺此穴可补血活血。四穴配伍,补血活血,补气行气,补中有散,补而不滞。对于临产妇,针刺此四穴可以活血行气,镇痛补虚,帮助分娩。
针刺穴位是通过激活内源性镇痛系统,减少痛觉过敏,引起β-内啡肽的分泌与释放而产生很强的镇痛作用[16-17]。本研究选取合谷、足三里、三阴交与太冲穴可起到镇痛、补虚、疏通经络、调补全身气血之功效。TEAS 具有无创、经济、易操作等优点,且无明显母儿不良反应,被广泛应用于产科分娩镇痛。但单独应用很难满足产妇的镇痛需求[18]。硬膜外分娩镇痛是将局部麻醉药物注入硬膜外腔,通过阻断神经冲动的传导发挥镇痛作用,迄今为止,为国际公认的镇痛效果最可靠的一种分娩镇痛方法,且不降低子宫收缩能力[6,19-21]。研究表明,TEAS 联合硬膜外分娩镇痛作为一种覆盖全产程的多模式镇痛方式,可增强镇痛效果、减少硬膜外用药量,是较理想的分娩镇痛方法[2,22]。本研究中,观察组实施镇痛后各时间节点VAS评分均较单独使用硬膜外分娩镇痛明显降低。在硬膜外麻醉实施前,观察组产妇因临产即开始实施TEAS,在镇痛上已初显效果,观察组产妇VAS 评分低于对照组,差异有统计学意义(P<0.001)。提示单纯实施TEAS 在产程初期也能起到一定的镇痛效果。随着两组产妇硬膜外麻醉的实施,在实施后1 h、宫口开全及分娩结束后1 h时分别进行测量,观察组产妇VAS评分均低于对照组,两组比较差异均有统计学意义(均P<0.001)。提示在硬膜外分娩镇痛中加入TEAS,可使产妇获得更满意的镇痛效果。
有研究表明,除缓解分娩疼痛外,TEAS 还具有调节子宫收缩强度、增加宫颈成熟度的作用,进而缩短第一产程[23-24]。本研究结果显示,TEAS 联合硬膜外分娩镇痛可明显缩短第一产程,但两组产妇在第二产程、第三产程及总产程方面差异均无统计学意义(均P>0.05)。提示TEAS 有加快第一产程的趋势,分析其原因可能是通过刺激合谷穴和三阴交穴加强宫缩(第一产程的主要产力即为子宫收缩力),从而加速了产程进展[25]。
本研究中,两组产妇产后出血量及新生儿1 min Apgar评分差异均无统计学意义(均P>0.05),提示两种镇痛方式对母儿产科结局无明显不良影响,与相关研究报道一致[26-28]。
综上所述,TEAS 联合硬膜外分娩镇痛能促进宫缩、缩短产程、降低剖宫产后再次妊娠阴道分娩产妇产后抑郁的风险,达到满意的镇痛效果,无明显不良反应。且在产程的早期,应用TEAS 不影响产妇的运动功能,可增加产妇对分娩的控制感,促使产妇主动参与产程,利于产妇顺利分娩,值得进一步推广。
利益冲突所有作者均声明不存在利益冲突
作者贡献声明何秀玲:酝酿和设计试验,实施研究,起草文章,对文章的知识性内容作批评性审阅;冯燕勤、罗曼云、林美芝:实施研究;段冬梅:修改文章;邹文霞:酝酿和设计试验,对文章的知识性内容作批评性审阅
