T2DM患者血清Hcy、TSH水平与肾脏病变的相关性
2024-01-03章丹胡琛亮
章丹, 胡琛亮
黄山市人民医院内分泌科,安徽黄山 245000
2型糖尿病(diabetes mellitus type 2,T2DM)为临床糖尿病主要类型,占比约90%[1]。糖尿病肾脏病变(diabetic kidney disease,DKD)是T2DM主要并发症之一,其发生率可达30%~35%[2]。DKD尿蛋白排泄率和肾小球滤过率下降,且随着病情进展,最终发展成终末期肾病,是导致T2DM患者死亡的重要因素[3]。因此,及早预防T2DM患者肾脏病变的发生,对改善患者预后意义重大。甲硫氨酸主要的代谢中间产物为同型半胱氨酸(homocysteine,Hcy),当人体内Hcy水平超过一定范围,即为高Hcy血症。研究显示,高Hcy血症与微血管疾病发生存在密切关联,包括DKD[4]。促甲状腺激素(thyroid stimulating hormone,TSH)是指腺垂体分泌的一种激素,TSH水平与T2DM患者是否出现肾损伤有关[5]。目前,关于血清Hcy、TSH联合检测在T2DM患者并发肾脏病变中的研究鲜见,两者联合检测能否提高DKD诊断价值还有待探讨。基于此,本文分析88例T2DM患者血清Hcy、TSH水平与其肾脏病变的相关性,报道如下。
1 资料和方法
1.1 一般资料
选择本院2021年1月—2022年12月收治的88例T2DM患者,男44例,女44例,年龄24~78岁,平均(56.50±10.17)岁。纳入标准:①符合《中国2型糖尿病防治指南》[6]中T2DM诊断标准;②患者配合度良好;③资料完整;④签署知情同意书。排除标准:①入组前1个月用过激素类药物;②其他类型糖尿病;③合并血液疾病;④合并急性感染性疾病;⑤存在恶性肿瘤;⑥近期有重大手术史;⑦患有先天性心脏病、急性心力衰竭等;⑧肝功能衰竭;⑨其他原因引起的肾脏病变。根据患者是否发生肾脏病变[7]分为无DKD组[尿微量白蛋白与肌酐比值(urine microalbumin to creatinine ratio,ACR)<30 mg/g,肾小球滤过率正常]36例、轻度DKD组[30 mg/g≤ACR<300 mg/g,肾小球滤过率≥60 mL/(min·1.73 m2)]27例以及重度DKD组[ACR≥300 mg/g,肾小球滤过率<60 mL/(min·1.73 m2)]25例。
1.2 血清Hcy、TSH及ACR水平检测
采集清晨空腹静脉血5 mL,2 500 r/min离心10 min,分离血清。血清Hcy水平的检测选择循环酶法,试剂盒购自深圳迈瑞生物医疗电子股份有限公司,仪器为深圳迈瑞全自动生化分析仪。TSH通过直接化学发光法检测,美国西门子医学诊断股份有限公司提供试剂盒,仪器为西门子Aptio全自动生化免疫系统。ACR检查:采集晨尿,尿白蛋白用免疫比浊法,尿肌酐用改良Benedict-Behre法,仪器自动计算尿白蛋白/肌酐比值,晨尿标本重复测定2次,连续测定5天,分别计算均值。
1.3 资料收集
收集患者临床资料:性别、体质指数(body mass index,BMI)、年龄、舒张压(diastolic blood pressure,DBP)、收缩压(systolic pressure,SBP)、糖化血红蛋白(glycosylated hemoglobin,HbAlc)、总胆固醇(total cholesterol,TC)、甘油三酯(triglyceride,TG)、低密度脂蛋白(low density lipoprotein,LDL)、高密度脂蛋白(high-density lipoprotein,HDL)。HbAlc通过高压液相法检测,使用仪器为Premier Hb9210糖化血红蛋白分析仪。TC、TG、LDL、HDL使用酶法检测,检测仪器为深圳迈瑞全自动生化分析仪。
1.4 统计学处理

2 结 果
2.1 各组临床资料比较
重度DKD组年龄大于轻度DKD组和无DKD组(P<0.05),轻度DKD组年龄大于无DKD组(P<0.05);重度DKD组SBP、ACR高于轻度DKD组和无DKD组(P<0.05),轻度DKD组SBP、ACR高于无DKD组(P<0.05;表1)。
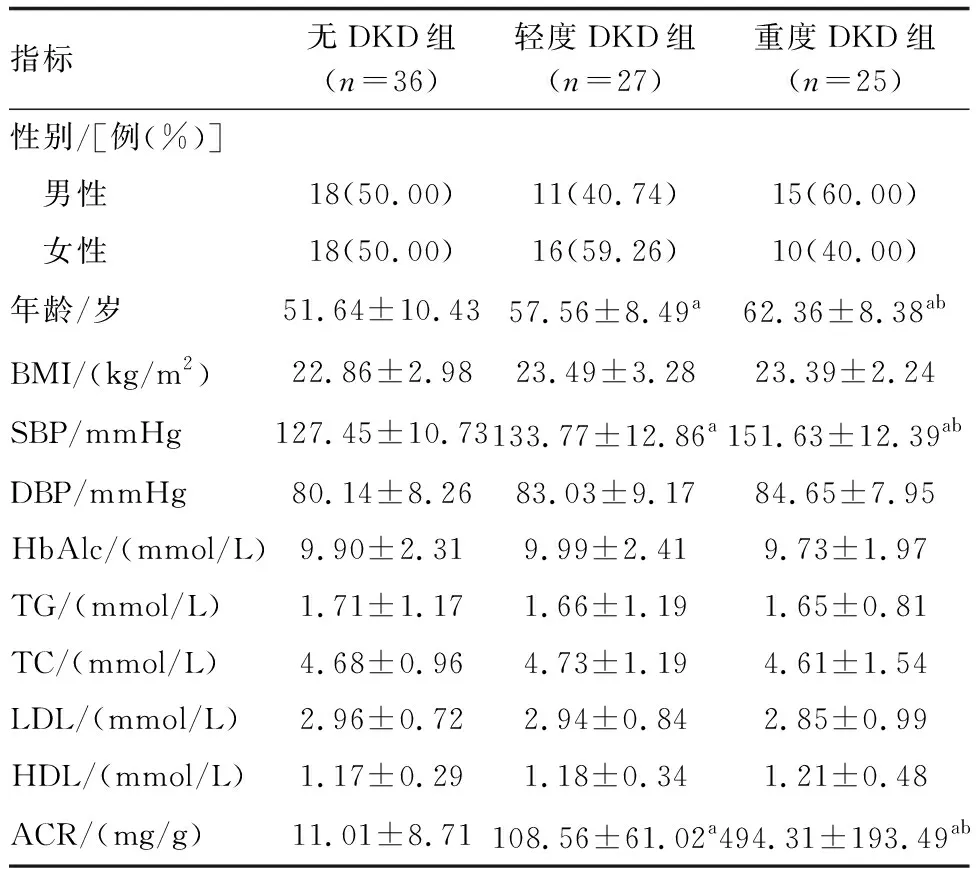
表1 各组临床资料比较
2.2 三组血清Hcy、TSH水平比较
重度DKD组血清Hcy、TSH水平均大于无DKD组和轻度DKD组(P<0.05),轻度DKD组血清Hcy、TSH水平均大于无DKD组(P<0.05;表2)。

表2 三组血清Hcy、TSH水平比较
2.3 T2DM患者血清Hcy、TSH水平与ACR的相关性分析
T2DM患者血清Hcy、TSH水平与ACR均呈正相关(r=0.781,r=0.739;均P<0.05)。
2.4 Logistic回归分析
以T2DM患者是否发生肾脏病变为因变量,自变量则为上述差异有统计学意义的指标,进行Logistic多因素分析,结果显示,年龄、SBP、Hcy、TSH水平均是T2DM患者发生肾脏病变的危险因素(P<0.05;表3)。
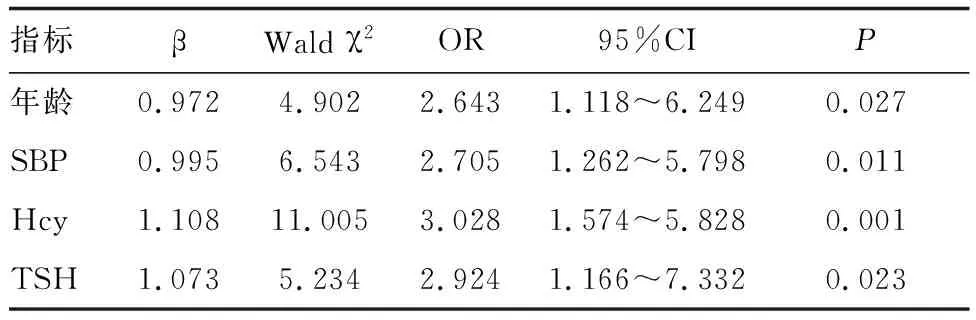
表3 Logistic回归分析
2.5 血清Hcy、TSH单独及联合检测对T2DM患者肾脏病变发生的评估价值
ROC曲线分析结果显示,血清Hcy、TSH单独及联合检测评估T2DM患者肾脏病变发生的AUC分别为0.843、0.728、0.869,即血清Hcy、TSH联合检测对T2DM患者肾脏病变发生的评估效能最高(表4、图1)。
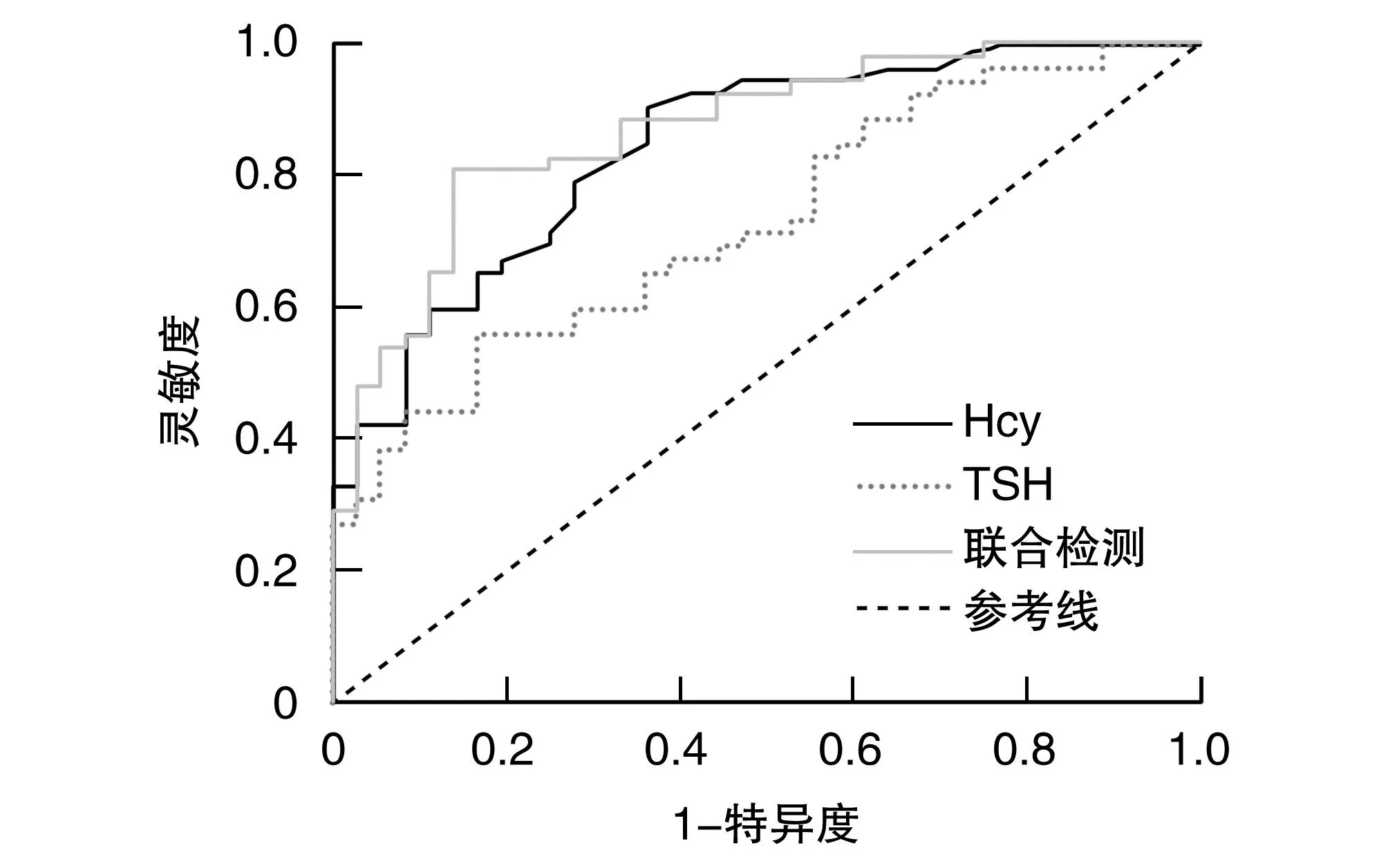
图1 血清Hcy、TSH单独及联合检测评估T2DM患者肾脏病变发生的ROC曲线
3 讨 论
长期饮食不规律或摄入高热量食物是引发T2DM的重要因素,而人们饮食结构的改变也使得T2DM发病率越来越高,由T2DM导致的肾脏病变发生率也呈升高趋势[8]。因此,及早评估DKD发生风险,以采取相关措施防治,具有重要意义。尿蛋白是评估肾损伤的重要指标,但尿白蛋白检测易受感染、运动等因素的影响,因而还需更稳定的指标对DKD进行筛查。
Hcy是一种含巯基氨基酸,主要来源于日常饮食,人体内正常情况下含量较低。血糖对Hcy水平的影响较大,T2DM患者存在胰岛素抵抗,而胰岛素又能调节氨基酸代谢,胰岛素缺乏可引起Hcy代谢障碍,继而使体内Hcy水平增加[9]。体内Hcy主要经肾脏排泄,若肾功能发生障碍,Hcy无法排出,体内Hcy水平升高[10]。研究显示,与T2DM患者相比,DKD患者血清Hcy水平更高[11]。TSH可促进甲状腺激素分泌,而甲状腺激素与肾脏结构功能及钠水稳态有关[12]。研究发现,TSH水平与肾小球滤过率呈负相关性,随着TSH水平升高,肾小球滤过率下降,慢性肾脏病发生率升高[13]。吴小梅等[14]研究显示,与单纯T2DM患者相比,T2DM合并重度肾损伤患者TSH水平明显较高。本研究结果中,重度DKD组血清Hcy、TSH水平高于轻度DKD组和无DKD组,轻度DKD组血清Hcy、TSH水平高于无DKD组,且相关性分析结果显示,T2DM患者血清Hcy、TSH水平与ACR呈正相关(P<0.05),表明血清Hcy、TSH水平与T2DM患者肾脏病变有关,且随着病程进展,血清Hcy、TSH水平逐渐升高。
本文Logistic回归结果显示,年龄及SBP、Hcy、TSH均是T2DM患者发生肾脏病变的危险因素。高龄和高血压是导致T2DM患者发生肾脏病变的影响因素,需及早控制血压水平,警惕老年T2DM患者肾脏病变发生。T2DM患者肾脏病变与Hcy代谢异常具有密切关系,当发生DKD时,Hcy会通过氧化应激方式损伤肾脏血管内皮细胞,降低肾小球滤过率,体内Hcy水平上升,而高水平Hcy又会加剧对肾脏的不良影响,形成恶性循环[15]。高水平TSH能够促进甲状腺激素分泌,而甲状腺激素参与了肾脏血流动力学和机体钠平衡的调节,可以改变肾脏血流量,影响尿蛋白排泄。此外,TSH可直接影响内皮细胞功能,诱导血管内皮相关因子表达,减少一氧化氮合成,继而影响一氧化氮对血管内皮舒张功能的调控[16]。ROC曲线分析结果显示,血清Hcy、TSH联合检测T2DM患者肾脏病变发生的AUC高于单独预测值,表明联合检测可以提高对T2DM患者肾脏病变发生的评估效能。
综上,血清Hcy、TSH水平是T2DM患者肾脏病变的影响因素,血清Hcy、TSH水平检测对T2DM患者肾脏病变的评估及预后有潜在临床价值。
