直接前入路、后外侧入路全髋关节置换术对老年股骨颈骨折患者的疗效比较
2024-01-03王勇陈建文陈海铭郑文源
王勇, 陈建文, 陈海铭, 郑文源
玉林市第一人民医院骨伤手外科,广西玉林 537000
股骨颈骨折主要为直接或间接暴力,导致机体股骨头以下、股骨颈基底部以上骨折,患者表现为疼痛、下肢畸形、活动受限等[1]。老年人群股骨颈骨折后,骨质愈合能力较差,不能耐受长期卧床[2]。全髋关节置换术常用入路方式主要包括后侧、外侧、前入路,其中后外侧入路可有效保护患者臀中肌,髋臼显露较为清晰,但对臀大肌创伤较大。而直接前入路方式,手术操作在肌间隙、筋膜下完成,对周围软组织和肌肉造成的损伤相对较小[3]。既往研究中,对于两种入路方式的对比多集中于患者围术期指标及关节功能恢复的差异,在影像学和血液指标方面的对比研究较少[4]。基于此,本文从血液指标以及早期X线结果方面比较直接前入路、后外侧入路全髋关节置换术对老年股骨颈骨折患者的疗效,旨在为临床入路方式的选择提供参考。
1 资料和方法
1.1 一般资料
回顾性分析本院2020年7月—2021年2月90例老年股骨颈骨折行全髋关节置换术患者的临床资料,根据入路方式,将其分为前入路组46例和后外侧入路组44例。两组一般资料比较,差异无显著性(P>0.05;表1)。

表1 两组患者一般资料比较
纳入标准:①经影像学、临床检查确诊为股骨颈骨折,且Garden分型为Ⅲ、Ⅳ型;②年龄≥60岁;③于本院接受髋关节置换术,行直接前入路或者后外侧入路;④患者能够耐受手术治疗;⑤临床资料完整。排除标准:①合并严重且控制不佳的基础疾病等;②合并严重脏器功能不全;③合并免疫、凝血障碍;④病理性或陈旧性骨折;⑤全身多发性骨折;⑥既往有髋关节手术史;⑦合并神经异常、偏瘫等影响疗效判断的疾病。
1.2 手术方法
1.2.1 前入路组 采用直接前入路全髋关节置换术。患者取平卧位,于髂前上棘向远端2横指,向外侧2横指为起点做一切口(图1A),沿阔筋膜张肌内侧缘切开6~10 cm。显露深筋膜,钝性分离股直肌、阔筋膜张肌间隙,暴露关节囊并切开(倒T方式),显露股骨颈。于股骨颈的外上、内下方置Hoffman拉钩,暴露股骨头,距股骨1~1.5 cm处截断股骨头并取出。术野左右侧放置Hoffman拉钩,暴露髋臼并清理。打磨髋臼至骨面渗血,放置髋臼杯(图1B),随后对髋臼杯进行钻孔,安装髋臼内衬(图1C);通过外旋内收的方式,于大股骨粗隆外抬起股骨近端,T型拉钩钩入股骨近端髓腔,松解关节囊,切除股骨后外侧关节囊。开口器对股骨颈残端开口,髓腔锉扩髓,安装股骨假体,复位股骨头试模,检测下肢长度并评估稳定性,取出股骨头试模,安装股骨头假体并复位,股骨柄植入后如图1D。
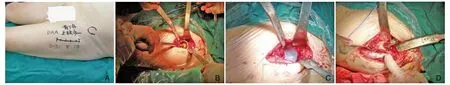
图1 前入路植入方法A为前入路体表画图;B为髋臼杯植入;C为髋臼内衬的植入;D为股骨柄植入后。
1.2.2 后外侧入路组 采用后外侧入路全髋关节置换术。患者取侧卧位,以股骨大转子位置为中心,于髋关节后外侧切口,逐步切开皮肤、皮下脂肪、肌肉群前深筋膜,足底向上并屈膝,下肢内旋,钝性分离臀大肌,切断部分外旋肌、梨状肌肌腱,显露髋关节,将关节囊切开,使股骨颈显露(图2A),于股骨颈上、下方分别放置拉钩。在股骨小转子上方1~1.5 cm处将股骨颈截断,取出股骨头(图2B),放置拉钩,清理髋臼并将骨性边缘显露,打磨髋臼至骨面渗血,安装金属髋臼杯,并在其左右侧钻孔,拧入螺钉固定,安装陶瓷内衬。显露股骨颈截骨面,打开髓腔并进行扩髓,其余步骤同前入路组。全髋假体安装见图2C,假体安装完毕术中透视见图2D。

图2 后外侧入路植入方法A为坏死股骨头显露;B为坏死股骨头取出;C为全髋假体安装;D为假体安装完毕术中透视。
1.3 髋关节功能与平衡功能
采用髋关节功能Harris评分[5]评估患者术前以及术后1、3、6个月、1年髋关节功能,Harris量表评分包括功能、疼痛、畸形、活动范围,得分越高则髋关节功能越好。采用Berg平衡量表(Berg balance scale,BBS)[6]评估患者术前及术后1、3、6个月、1年平衡功能,BBS量表评分共包括14个项目,总分56分,分数越高则平衡功能越好。
1.4 术后X线假体位置信息
采用Aristos VX Plus DR摄片系统(德国,西门子)复查患者术后1周、6个月、1年双侧髋关节X线假体位置信息。患者取仰卧位,下肢伸直,足尖内旋15°,找到耻骨联合上缘并将其作为投照中心,X线垂直投影。选择3名经验丰富的骨科医生阅片,测量评估髋臼假体外展角与前倾角、假体-髓腔轴线夹角、下肢实际长度差。
1.5 炎性指标与骨代谢指标检测
术前及术后1、7、14天分别抽取患者静脉血3 mL,3 500 r/min离心10 min,取上清液,通过日立全自动生化分析仪检测白细胞介素(interleukin,IL)-6、C反应蛋白(C-reactive protein,CRP)水平。抽取患者术前、术后1个月静脉血3 mL,同法离心处理,取上清液,采用罗氏Roche cobas E601电化学发光分析仪检测Ⅰ型胶原C端肽(C-terminal peptide of type I collagen,CTX-Ⅰ)、抗酒石酸酸性磷酸酶5b(tartrate-resistant acid phosphatase 5b,TRACP 5b)水平,采用放射免疫法(试剂盒来自上海麦约尔)检测骨钙素(bone gla protein,BGP)水平。
1.6 围术期指标及术后并发症观察
比较两组手术时间、术中出血量、术后引流量、术后住院时间。比较两组术后并发症发生情况,如脱位、无移位大转子骨折、感染、股外侧皮神经损伤、股神经损伤等。
1.7 统计学处理
采用SPSS 21.0软件分析。计数资料采用卡方检验,计量资料采用独立样本t检验,组间不同时间点比较采用重复测量方差分析。P<0.05为差异有统计学意义。
2 结 果
2.1 两组围术期指标的比较
与后外侧入路组比较,前入路组手术时间增长,术中出血量、术后住院时间减少(P<0.05;表2)。

表2 两组围术期指标比较
2.2 两组髋关节功能比较
两组术后髋关节功能Harris评分均较术前升高,且前入路组术后1个月Harris评分高于后外侧入路组(P<0.05;表3)。

表3 两组髋关节功能Harris评分比较 分
2.3 两组平衡功能比较
两组术后平衡功能BBS评分均较术前升高,且前入路组术后1个月BBS评分高于后外侧入路组(P<0.05;表4)。

表4 两组平衡功能BBS评分比较 分
2.4 两组炎症因子水平比较
两组术后血清IL-6、CRP水平均较术前升高,且术后1、7、14天时后外侧入路组高于前入路组(P<0.05;表5)。

表5 两组炎症因子水平比较
2.5 两组骨代谢指标水平比较
两组术后1个月BGP水平较术前升高,且前入路组高于后外侧入路组,两组术后1个月TRACP 5b、CTX-Ⅰ水平较术前降低,且前入路组低于后外侧入路组(P<0.05;表6)。
2.6 两组术后X线假体位置信息比较
术后1周、6个月及1年,两组髋臼假体外展角、髋臼假体前倾角、股骨柄假体-髓腔轴线夹角、下肢实际长度差比较,差异均无统计意义(P>0.05;表7)。

表7 两组术后X线假体位置信息比较
2.7 两组术后并发症发生情况比较
术后1年随访期间,前入路组有1例发生无移位大转子骨折,两个月后恢复;后外侧入路组有1例发生脱位,两组术后并发症发生率比较,差异无统计学意义(P>0.05)。
3 讨 论
全髋关节置换术为股骨颈骨折首选治疗,然而其手术创伤较大,因此针对年老多病的老年患者,选择适宜入路方式,对患者预后改善方面具有积极意义[8]。后外侧入路优点在于观察范围广,手术操作简单,可减少臀中肌受损,但其手术切口大,易损坏关节囊,导致臀大肌剥离过度。直接前入路对髋关节周围软组织、肌肉造成的损伤较小,但导致股骨侧显露困难,术后易发生并发症,同时该入路方式的学习曲线较长[9-11]。
本文前入路组手术时间较后外侧入路组长,可能是由于直接前入路全髋关节置换术手术操作难度高,且术中需某些特殊器械安装假体,延长了手术时间。本文前入路组术中出血量与术后住院时间均少于后外侧入路组,与白文艺等[12]研究结果一致。表明直接前入路对于髋关节周围软组织造成的损伤小,患者术后恢复快。Harris评分是临床应用髋关节功能评估方法,常被用来评估髋关节置换疗效。本文两组术后Harris评分均较术前升高,其中术后1个月前入路组髋关节Harris评分高于后外侧入路组,而术后3个月、6个月、1年Harris评分比较无明显差异,说明前入路组患者术后恢复相对较快。髋关节置换术后患者的平衡功能不仅影响关节稳定性和活动度,还与术后跌倒发生频率有关。本文前入路组术后1个月BBS评分高于后外侧入路组,表明前入路组患者平衡功能恢复速度优于后外侧入路组,这可能是因为直接前入路对髋关节周围肌肉造成的损伤较小,很大程度保留了髋关节的稳定。
本文前入路组术后1、7、14天血清CRP、IL-6水平均低于后外侧入路组,表明直接前入路手术创伤小,能提高患者手术耐受性。骨折端愈合是旧骨吸收,新骨形成的过程,骨代谢可反映二者动态形成。其中,TRACP-5b为抗骨吸收指标,分泌减少代表骨吸收减少;CTX-1表达水平越高,骨吸收越快,骨量丢失越严重;BGP为骨组织非胶原蛋白质,反映骨转换和骨形成情况[13]。本文结果显示,前入路组术后1个月TRACP-5b、CTX-1水平低于后外侧入路组,BGP水平高于后外侧入路组,表明前入路组骨代谢恢复速度较快。本文两种入路方式的并发症发生率比较,差异无显著性,与RHEA等[14]研究结论一致,提示直接前入路具有较高的手术安全性。全髋关节置换术后骨盆正位X线片可有效反应髋臼假体、股骨头假体形态、位置和假体周围情形,对术后髋关节功能恢复指导等方面具有重要价值[15]。本文两组术后髋臼假体外展角、髋臼假体前倾角、股骨柄假体-髓腔轴线夹角、下肢实际长度差均无统计学意义,表明两组术后X线恢复情况较佳。
综上,两种入路方式均可有效改善患者髋关节功能,但相较于后外侧入路,直接前入路手术损伤小,患者康复更快。
