老年急性脑梗死后吞咽障碍患者发生衰弱的风险预测列线图模型构建与验证
2023-12-30仲晓娟刘兴潮
仲晓娟,刘兴潮
(苏州市中西医结合医院康复科,江苏 苏州 215100)
急性脑梗死(acute cerebral infarction,ACI)是临床常见的脑血管疾病,吞咽障碍是梗死后常见的神经功能障碍,对患者的预后造成严重影响。研究发现,衰弱在急性中风患者中较为常见,并与不良预后紧密相关[1]。另有研究指出,老年人吞咽困难与衰弱有关[2]。衰弱是多种慢性疾病和机体衰老引起老年人生理储备功能、抗应激能力下降的状态,可导致机体脆弱性及不良事件易感性增加[3]。因此,积极探讨可早期识别ACI吞咽障碍患者发生衰弱的危险因素,并建立有效的风险预测模型,对预防衰弱发生至关重要。列线图是一种可通过危险指标比重计算出相关事件发生概率的可视化图形,有利于临床医师筛选高危人群,并尽早采取预防措施,研究发现,建立缺血性卒中吞咽困难患者吞咽恢复的列线图风险预测模型,对于该类疾病的康复和护理具有重要指导价值[4]。但目前尚缺乏针对老年ACI吞咽障碍患者发生衰弱的风险预测列线图模型。基于此,本研究旨在为临床早期预防衰弱发生提供参考。
1 对象与方法
1.1 一般资料
回顾性分析2020年2月至2022年3月苏州市中西医结合医院收治的195例老年ACI后吞咽障碍患者的临床资料,按2∶1的比例将其分为建模组(130例)和验证组(65例)。其中男性118例,女性77例;年龄60~88(72.39±8.62)岁;梗死部位:脑干43例,大脑93例,小脑59例;吞咽障碍病程11~43(22.35±4.85)d。
纳入标准:(1)符合ACI的诊断标准[5],并经脑计算机断层扫描(computed tomography,CT)或磁共振成像(magnetic resonance imaging,MRI)检查确诊;(2)符合吞咽障碍相关诊断标准(洼田饮水实验评分≥3分)[6],吞咽功能分级[7]为Ⅲ~Ⅴ级;(3)年龄均≥60岁;(4)临床资料完整。
排除标准:(1)痴呆、帕金森病、口腔疾病等其他疾病引起的吞咽障碍;(2)发病前已有衰弱症状;(3)肝功能障碍、重度贫血、甲状腺功能亢进等营养吸收障碍性疾病;(4)严重意识、语言认知功能障碍;(5)严重心肝肾功能不全;(6)恶性肿瘤等。
1.2 观察指标
收集所有患者性别、年龄、梗死部位、吞咽障碍病程、吞咽功能分级、文化程度、婚姻状况、居住状态、医疗付费方式、经济水平、治疗方式、合并症(高血压、糖尿病、高血脂症、慢性阻塞性肺疾病、消化道疾病、肾功能不全)、服药种类(保护神经类、改善脑血循环类、抗凝药、抗血小板聚集药、他汀药物、降颅内压药、控制血糖类、控制血压药)、肢体运动障碍、抑郁(采用汉密尔顿抑郁量表[8]评价,≥17分为抑郁)、营养不良(采用微型营养评估表[9]评价,<17分为营养不良)、膳食指导、社会支持水平(采用社会支持量表[10]评价,≤22分为低水平,>23分为中高水平)等临床资料。
1.3 衰弱的评价方法
采用Fried量表[11]评估其衰弱情况,量表包含不明原因体质量下降、行走速度减慢、握力降低、自我感觉疲乏、躯体活动量下降共5个条目,满足上述3项记为衰弱。统计老年ACI后吞咽障碍患者的衰弱情况,且据此将建模组患者分为衰弱组(83例)和非衰弱组(47例)。
1.4 统计学处理

2 结 果
2.1 老年ACI后吞咽障碍患者衰弱的发生情况
195例患者中发生衰弱125例,发生率为64.10%;建模组130例患者中发生衰弱83例,发生率为63.85%;验证组65例患者中发生衰弱42例,发生率为64.62%。
2.2 衰弱组和非衰弱组患者一般资料比较
衰弱组和非衰弱组性别、梗死部位、吞咽功能分级、文化程度、治疗方式比较,差异均无统计学意义(P>0.05);衰弱组年龄>75岁、吞咽障碍病程≥21d、未婚/离异/丧偶、独居、自费、经济水平较差、合并症≥3种、服药种类≥3种、肢体运动障碍、抑郁、营养不良、低社会支持水平占比均高于非衰弱组;膳食指导占比低于非衰弱组,差异均有统计学意义(P<0.05;表1)。

表1 衰弱组和非衰弱组一般资料比较Table 1 Comparison of general data between frailty and non-frailty groups [n(%)]
2.3 建模组患者发生衰弱的多因素logistic回归分析
多因素logistic回归分析显示,年龄>75岁、吞咽障碍病程≥21d、独居、自费、经济水平较差、合并症≥3种、服药种类≥3种、肢体运动障碍、抑郁、营养不良及低社会支持水平均是老年ACI后吞咽障碍患者发生衰弱的危险因素(P<0.05);膳食指导是其保护因素(P<0.05;表2)。
2.4 老年ACI后吞咽障碍患者发生衰弱的预测列线图模型构建
将上述危险因素作为预测指标,构建老年ACI后吞咽障碍患者发生衰弱的风险预测列线图模型(图1)。
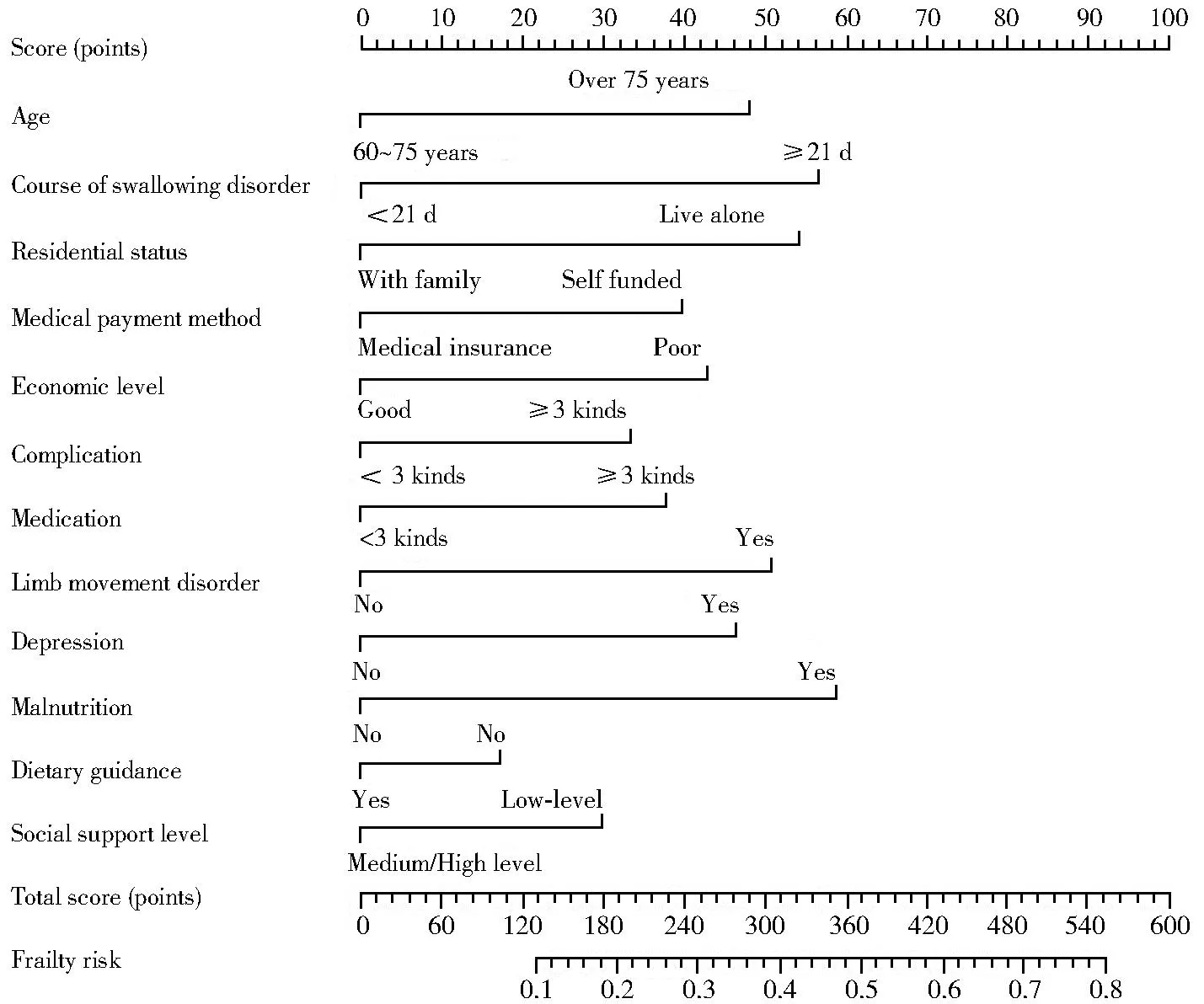
图1 老年ACI后吞咽障碍患者发生衰弱的预测列线图模型Figure 1 Predictive nomograph model for occurrence of frailty in elderly patients with swallowing disorders after ACIACI: acute cerebral infarction
2.5 建模组和验证组对老年ACI后吞咽障碍患者发生衰弱的预测价值
ROC曲线分析显示,建模组和验证组列线图预测模型的曲线下面积(area under the curve,AUC)、灵敏度、特异度分别为0.853(95%CI0.780~0.909)、78.31%和85.11%;0.844(95%CI0.732~0.922)、76.19%和82.61%(图2)。
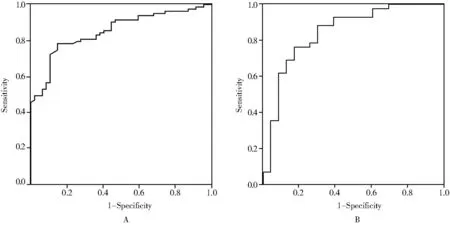
图2 建模组和验证组预测列线图模型 ROC曲线Figure 2 ROC curve of prediction nomograph model of modeling group and validation groupA: modeling group; B: validation group.ROC: receiver operating characteristic.
2.6 建模组和验证组老年ACI后吞咽障碍患者发生衰弱的校准曲线
建模组列线图模型预测校准曲线的一致性指数为0.798,提示区分度良好,校准曲线比较接近标准曲线(图3A);通过验证组进行验证,一致性指数为0.793,同样显示校准曲线接近标准曲线(图3B)。

图3 建模组和验证组预测列线图模型校准曲线Figure 3 Calibration curve of prediction nomograph model of modeling group and validation group A: modeling group; B: validation group.
2.7 建模组和验证组老年ACI后吞咽障碍患者发生衰弱的DCA
在列线图预测模型的基础上,将筛选出的危险因素进行衰弱的DCA,结果显示当阈值概率为0~0.6,使用列线图预测老年ACI后吞咽障碍患者发生衰弱风险的净收益更高(图4A),且在验证组得到证实(图4B)。
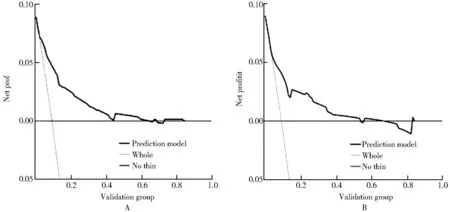
图4 建模组和验证组预测列线图模型DCAFigure 4 DCA of prediction nomograph model of modeling group and validation groupA: modeling group; B: validation group. DCA: decision curve analysis.
3 讨 论
吞咽障碍是ACI患者发病后最常见的后遗症,严重影响患者进食、康复及预后。衰弱对老年患者的生活质量及预后影响较大,研究发现,衰弱是老年脑卒中患者住院期间死亡率的独立危险因素[12]。本研究结果显示,老年ACI后吞咽障碍患者中衰弱的发生率为64.10%,与林卫等[13]研究报道的62.90%基本一致,均表明ACI后吞咽障碍患者衰弱的发生风险较高。探讨老年ACI后吞咽障碍发生衰弱的危险因素以筛选高风险患者对预防衰弱发生极为重要。
本研究结果显示,年龄>75岁、吞咽障碍病程≥21d、独居、自费、经济水平较差、合并症≥3种、服药种类≥3种、肢体运动障碍、抑郁、营养不良、膳食指导及低社会支持水平均是老年ACI后吞咽障碍患者发生衰弱的影响因素。国外研究报道,高龄、独居、多药治疗、营养不良、抑郁均会增加老年人发生衰弱的风险[14]。老年患者因年龄增长和疾病影响,机体各器官功能均发生退行性变化,使机体内分泌功能紊乱,抗刺激能力下降,增加衰弱发生风险;独居老年患者大多无法得到亲人的陪伴、理解,容易失去情感寄托且孤独感明显,长此以往会产生过度焦虑、丧失康复信念等负面情绪,促进衰弱发生;老年患者机体新陈代谢功能和对药物耐受性降低,多种药物间相互作用可增加不良反应,加重肝肾功能负担,同时也易增加患者经济负担和心理压力,加快衰弱进程;营养不良患者机体所需能量及养分供给不足,严重影响机体能量代谢以及日常活动,致使衰弱发生风险增加;抑郁可增加患者对生活的迷茫和无助感,使患者抵触外界环境及社交活动,导致日常生活能力、治疗依从性和康复信念下降,加快疾病进展,影响康复预后,增加衰弱发生概率。吞咽障碍病程较长者因长时间进食困难,部分营养补充不足,容易增加患者出现营养不良和抑郁的风险,进一步增加衰弱发生率。自费和经济水平较差者可能在经济方面心理压力较重,往往因顾虑经济原因而影响其后期调养,使康复期延长,甚至加重病情,增加衰弱程度。研究发现,慢性病数量与老年糖尿病患者衰弱有关[15],合并高血压、糖尿病等其他疾病者易引发炎症、胰岛素抵抗、氧化应激等反应,加快机体各器官功能衰退速度,使患者多系统免疫功能紊乱,导致衰弱发生。伴有肢体运动障碍者多数长期卧床,日常活动减少,导致其日常生活能力下降甚至丧失,心理压力和自卑感日渐增加,易加速患者病情,促进衰弱发生。Yuan等[16]研究指出日常生活活动能力残疾和平衡障碍是识别老年人衰弱的重要因素。低社会支持水平不能帮助患者很好地利用社会医疗资源,无法从社会层面获得更多的鼓励、理解与帮助,使患者社交活动减少,更易增加衰弱发生。研究指出社会支持评分每增加1分,老年抑郁患者衰弱的概率降低0.99倍[17]。膳食指导帮助患者规划合理饮食,为维持机体正常生理活动与新陈代谢提供充足的营养物质,避免患者营养不良,从而减少衰弱发生。
本研究基于筛选的危险因素建立老年ACI后吞咽障碍患者发生衰弱的风险预测列线图模型,将各指标进行量化可计算出总分,得到衰弱的发生风险,并经内外部验证其预测效能,结果发现,列线图的灵敏度、特异度均较好,表明该列线图预测评估价值较高;校准曲线与标准曲线相贴合,且DCA曲线显示模型预测衰弱发生风险的净收益较好,表示该列线图模型的准确度良好,且临床应用价值较高。医护人员可根据上述危险因素建立列线图模型预测衰弱发生的风险,据此给予患者个体化精准干预,如根据急性脑梗死患者病程及具体病情特点,给予其溶栓或取栓治疗,同时给予抗血小板聚集、营养脑神经、降脂、控制血糖/血压等常规治疗;对于出现吞咽障碍的患者,在上述治疗基础上给予康复锻炼及局部的电刺激、针灸和理疗等;针对出现衰弱的患者,则进一步给予其心理辅导,并注意补充营养、适当锻炼等,有利于降低老年ACI后吞咽障碍患者发生衰弱的风险。
综上所述,本研究基于年龄>75岁、吞咽障碍病程≥21d、独居、自费、经济水平较差、合并症≥3种、服药种类≥3种、肢体运动障碍、抑郁、营养不良、膳食指导、低社会支持水平等影响因素构建的老年ACI后吞咽障碍患者发生衰弱的列线图风险预测模型,均具有良好的评估价值,可指导临床制定针对性预防措施。
