全身MRI检查在强直性脊柱炎活动性炎症中的评估价值
2023-12-25程艺璇徐磊王梦悦谈文峰徐凌霄祁良
程艺璇,徐磊,王梦悦,谈文峰,徐凌霄,祁良
强直性脊柱炎(ankylosing spondylitis,AS)是一种原因不明的以中轴关节慢性炎症为主的自身免疫性疾病,是血清阴性脊柱关节病中最常见的一种类型。该病好发于中青年男性,临床上以骶髂关节和脊柱受累为特点,也可累及大的近端关节,如髋关节和肩关节等,随着疾病的进展,也可累及踝关节和腕关节等[1-2]。MRI检查的软组织分辨率高,且可以反映骨髓和软组织中的活动性炎性病变,是目前检测AS最敏感的成像方式[3-5]。AS患者通常存在多部位同时受累的情况,而临床上常规MRI检查往往选择单部位扫描,不能反映患者的总体情况。全身磁共振成像(whole-body MRI,WB-MRI)可以一次检查即显示AS的主要受累部位,目前国内外少有将WB-MRI应用于AS的报道[3-4]。本研究通过对96例临床确诊的AS患者行WB-MRI检查,旨在探讨WB-MRI在评估AS患者受累关节活动性炎症中的价值。
材料与方法
1.一般临床资料
搜集本院2021年10月-2022年9月符合AS诊断标准的108例患者的病例资料。纳入标准:①有明确的腰背部疼痛症状,经临床确诊为AS[1];②未行生物制剂治疗;③WB-MRI检查前两个月内停用非甾体类消炎药;④可以耐受WB-MRI检查。排除标准:①有脊柱及各部位关节手术史;②有恶性肿瘤病史;③临床信息不完整。剔除颈椎内固定术后1例、髋关节置换术后2例和临床信息不完整(首次发病时间不明确)8例,最终纳入96例AS患者,男65例,女31例,年龄14~60岁,平均(36.510±11.544)岁。从症状首发至MRI检查的时间间隔为1个月~22年,其中短病程组(病程<5年)41例,长病程组(病程≥5年)55例。
2.MRI检查方法
使用Siemens Vida 3.0T磁共振成像系统和相控阵脊柱线圈。扫描时患者取仰卧位,双上肢置于身体两侧,头先进,全身冠状面扫描分为4段,扫描范围自颅顶部至大腿下段,全脊柱矢状面扫描分为3段,扫描范围自大脑胼胝体水平至尾椎下缘。主要扫描序列包括全身冠状面T1WI及STIR、全脊柱矢状面STIR及T1WI、骶髂关节斜冠状面STIR和T1WI,各部位和序列的扫描参数见表1。扫描结束后,在Siemens后处理工作站中拼接得到全身冠状面及全脊柱矢状面图像。
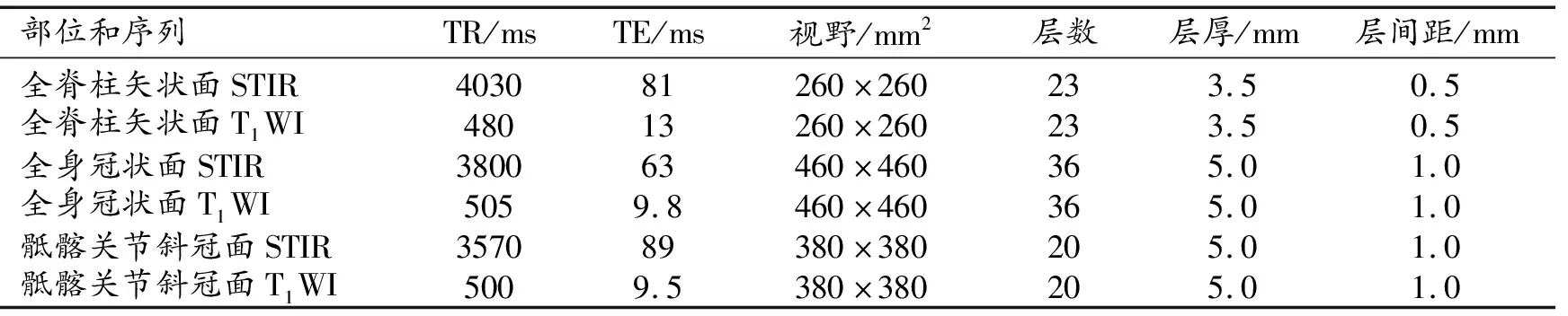
表1 扫描序列及参数
3.影像表现的判定与分析
由2位经验丰富的放射科医师分别对图像进行分析,出现分歧时由两位医师讨论后达成一致意见。AS活动性炎症包括骨髓水肿、滑囊炎、肌腱附着点炎和关节间隙积液等,相应的MRI表现(诊断标准)为T1WI上呈低信号和STIR图像上呈高信号(图1)。观察部位包括骶髂关节、中轴骨关节(椎角、椎间盘、椎小关节、肋横突关节)、胸部和外周关节(胸锁关节、胸骨柄体关节、肋软骨关节、胸肋关节、肩锁关节、肩关节、耻骨联合、寰齿关节、寰枢关节)及关节旁附着点(股骨大转子、髂后上棘、髂骨棘、髂前上棘、骶髂关节后间隙、坐骨结节、耻骨下支、棘突)。

图1 25岁男性,确诊强直性脊柱炎病史10年。a~e) 图为全身冠状面STIR序列。a)冠状面图像显示右侧胸锁关节、胸骨双侧第2肋切迹及右侧第3肋切迹处骨髓水肿,提示右侧胸锁关节炎(长箭)和胸肋关节炎 (短箭);b)冠状面图像显示右侧髋臼及耻骨联合处骨髓水肿,提示右侧髋关节炎(长箭)及耻骨联合炎(短箭);c)冠状面图像显示右侧髋臼骨髓水肿,关节腔积液,提示右侧髋关节炎(箭);d)冠状面图像显示右侧坐骨结节周围软组织信号增高,左侧坐骨结节骨髓水肿,提示双侧坐骨结节附着点炎(箭);e)冠状面图像显示胸椎段多发椎体附件及肋骨骨髓水肿,提示椎小关节炎(白箭)及肋横突关节炎(黑箭);f)全脊柱正中矢状面STIR图像,显示胸椎段多发椎体前角骨髓水肿,提示椎角炎(箭);g)全脊柱矢状面STIR图像,显示胸椎段多发椎体前角骨髓水肿,多发椎体小关节骨髓水肿、关节间隙信号增高,提示椎角炎(长箭)及椎体附件小关节炎(短箭);h)骶髂关节斜冠状面STIR图像,双侧骶髂关节面下未见异常信号;i)骶髂关节斜冠状面T1WI,显示双侧骶髂关节骨性融合。
采用加拿大脊柱关节炎研究协会(spondyloarthritis research consortium Canada,SPARCC)评分系统对脊柱和骶髂关节炎症进行评分[6,7]。SPARCC脊柱评分系统的主要评分标准:将颈2椎体下半部至骶1椎体的上半部分纳入评分范围,上一椎体的下半部分与下一椎体的上半部分构成一个椎单位,选取炎症病变最严重的6个椎单位,按照有无骨髓水肿、骨髓水肿信号的强度及深度进行计分。评估3个连续层面,在每个层面上将每个椎单位分为上前、上后、下前、下后4个象限,每个象限内存在呈明显高信号的骨髓水肿(达到或超过脑脊液信号)记1分;水肿深度(沿椎体终板边缘延伸的深度)≥1 cm记1分;6个椎单位总分最高为108分。SPARCC骶髂关节评分系统的主要评分标准:在骶髂关节斜冠面图像中选取中间的连续6个层面进行评分,按照有无骨髓水肿、骨髓水肿的强度及深度分别进行计分。将每个层面的每一侧骶髂关节分为4个象限,每个象限内出现骨髓水肿记1分,每个层面每一侧骶髂关节内有高信号(达到或超过骶前静脉丛的信号强度)记1分,每一层面每一侧骶髂关节骨髓水肿的深度(自软骨面延伸的深度)≥1 cm记1分,6个层面双侧骶髂关节的总分最高为72分。
4.数据分析
使用SPSS 23.0软件进行统计学分析。采用χ2检验比较短病程组和长病程组中活动性炎症在各部位的累及率有无统计学差异,当频数小于5时则采用Fisher精确检验。采用t检验比较两组患者脊柱和骶髂关节SPARCC评分的差异。采用单因素分析确定累及率的组间差异有统计学意义的部位后,采用二元logistic回归分析确定长病程的预测因子。所有统计分析中,以P<0.05为差异有统计学意义。
结 果
1.WB-MRI检查中各部位的可读率
96例患者均完成WB-MRI检查,平均用时40~45 min。由于个别患者体型较胖、脊柱生理曲度过大等原因,部分部位在检查时未能完整显示或显示欠佳,包括胸骨柄体关节(3/96)、肋软骨关节(10/1344)、胸肋关节(35/1920)、肩关节(2/192)、耻骨联合(1/96)、寰齿关节(1/96)、寰枢关节(2/192)、寰枕关节(2/192)、肋横突关节(35/2304)、髂骨棘(2/192)、髂前上棘(4/192)和棘突(7/2304)。在WB-MRI上各部位的可读率均在95%以上。
2.不同病程组各部位受累情况的比较
AS短病程组和长病程组活动性炎症累及部位的组内占比(累及率)及其组间比较结果详见表2及图2。活动性骶髂关节炎在短病程组中的发生率明显高于长病程组(P<0.05);椎角炎、椎小关节炎、肋横突关节炎、胸肋关节炎、耻骨联合炎及股骨大转子、棘突、髂后上棘和耻骨下支附着点炎在长病程组中的发生率均明显高于短病程组(P<0.05)。

图2 短病程组及长病程组AS累及部位的病例数对比柱状图。
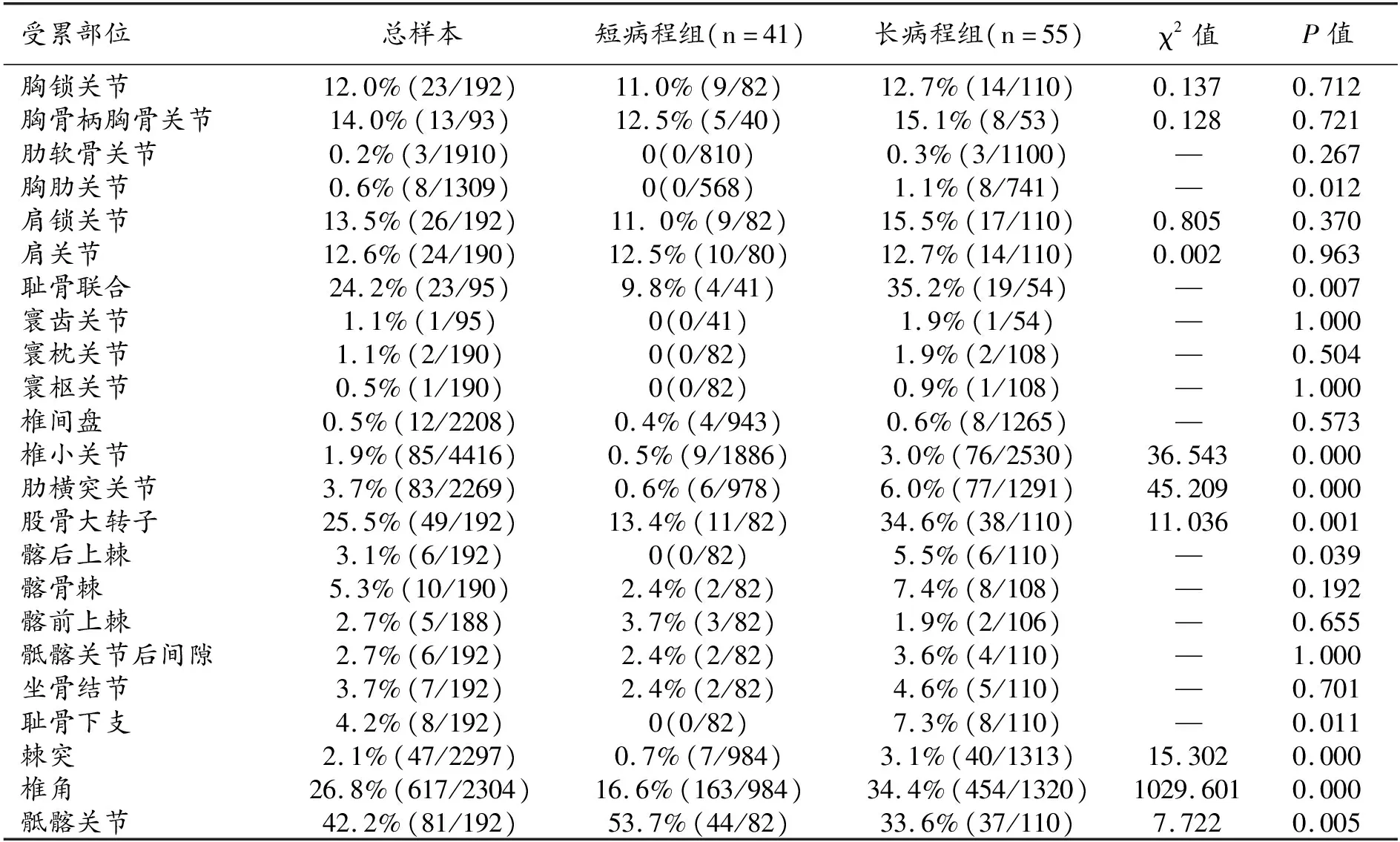
表2 AS活动性炎症受累部位数量统计表
96例中,活动性炎症累及骶髂关节的SPARRC评分为8.083±11.136,脊柱SPACC评分为15.094±14.468。短病程组脊柱SPARCC 评分为0~30分,平均(7.585±7.635),骶髂关节SPARCC评分0~43分,平均(11.220±12.817);长病程组脊柱SPARCC评分为0~55分,平均16.098±13.225,骶髂关节SPARCC评分为0~40分,平均(3.854±7.327)。短病程组骶髂关节SPARCC评分明显高于长病程组(t=2.329,P<0.05),而长病程组脊柱SPARCC评分显著高于短病程组(t=5.490,P<0.05)。
3.逻辑回归分析结果
将短病程组与长病程组之间活动性炎症累及率及SPARRC评分的差异有统计学意义的部位纳入二元logistic回归分析,结果见表3,显示长病程AS的独立预测因子是骶髂关节炎、耻骨联合炎和脊柱SPARCC评分(P<0.05)。
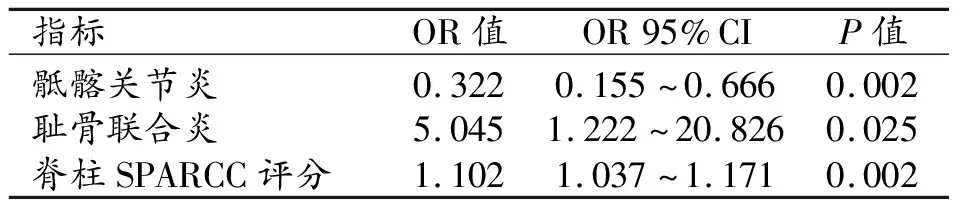
表3 二元logistics回归分析结果
讨 论
AS为自身免疫性炎性疾病,主要累及中轴骨,也可累及四肢关节;病程早期以急性炎症为主,表现为关节滑膜炎和肌腱、韧带附着点炎等[1,2]。随着疾病的进展,炎症逐渐侵蚀骨质,最终可导致关节及脊柱的骨性强直,严重影响患者的生活质量。既往的研究表明,如果能够早期发现活动性炎症,早期干预治疗,可以延缓甚至阻止疾病的进展,极大地改善AS患者的生活质量[3]。
目前评估AS的影像检查方法中,平片与CT只能显示骨质结构的改变,不能评估病变的活动性,且具有电离辐射的危害[8];超声只能评估浅表部位的肌腱和韧带的炎症,对深部组织及骨质水肿的评估很困难。AS急性期活动性炎性改变主要包括骨髓水肿、滑膜炎、肌腱末端附着点炎和关节间隙积液等,MRI具有良好的组织对比度,对于评价AS活动性病变具有明显优势[7]。
迄今为止,大部分对AS的研究是基于单部位MRI检查,而单个部位的改变并不能反映患者全身各部位的受累情况。随着磁共振技术的发展,WB-MRI的临床运用逐步得到推广,尤其是在全身肿瘤如淋巴瘤、转移瘤等疾病中运用较多[9-11]。目前,运用WB-MRI对AS患者全身活动性炎症进行评估的研究还很少。因此我们通过对AS患者进行WB-MRI检查,旨在探讨WB-MRI对AS活动性炎症的评估价值。
本研究中,WB-MRI扫描包括全身冠状面T1WI/STIR图像(扫描范围自颅顶部至大腿下段)、全脊柱矢状面T1WI/STIR图像(扫描范围自大脑胼胝体水平至尾椎下缘)、骶髂关节斜冠状面T1WI/STIR图像(扫描长轴与骶2椎体长轴平行)。扫描时采用大FOV:在扫描全身冠状面图像时,如遇到肥胖患者时能完整显示双侧肩关节;在全脊柱矢状面扫描时,能完整显示双侧椎小关节及肋横突关节。另外,扫描时使用前置饱和带,以减少吞咽运动、呼吸运动及动脉搏动伪影。通过优化扫描方案,本研究中所有评估部位的可读率均在95%以上。
本研究结果表明WB-MRI检查可以全面显示AS累及部位的活动性炎症。约一半患者(42.19%)的骶髂关节可见活动性炎症,而脊柱的受累率(26.78%)也较高,与既往的研究结果基本一致[1]。另外,除了中轴骨为主要受累部位,本研究中发现股骨大转子附着点、耻骨联合、肩锁关节、胸骨柄体关节和肩锁关节也常受累,其中股骨大转子附着点炎的累及率最高,达24%。
本研究中将96例AS患者分为短病程(病程<5年者)和长病程(病程≥5年者)两组,研究各部位在不同病程组中的受累情况。结果显示:活动性骶髂关节炎在短病程组中的发生率明显高于长病程组(53.7% vs.42.2%)。原因可能为早期AS首先发生于骶髂关节,而随着疾病进展,进入慢性期后,骶髂关节更多地表现为结构性的改变,包括骶髂关节融合、关节面下脂肪沉积等。另外,我们还发现长病程AS患者骶髂关节之外的其它部位炎性病变的发生率明显高于短病程者,其中以椎角炎最为明显,长病程组椎角炎的发生率明显高于短病程组(26.78% vs.16.57%);其次为胸肋关节炎、耻骨联合炎、肋横突关节炎、椎小关节炎、股骨大转子附着点炎、棘突附着点炎、髂后上棘及尺骨下支附着点炎。此结果符合疾病的进展规律,即随着病程延长炎症进入慢性期,病变主要向上发展,逐步累及脊柱及附件小关节,并向四周关节进展。
SPARCC评分是目前常用的AS影像学评分之一,对于活动性炎症的评估可靠性高[6,12]。本研究结果显示短病程组AS患者骶髂关节的SPARCC评分明显高于长病程组(11.20 vs.7.21),差异具有统计学意义(P<0.05);而脊柱SPARCC评分,在长病程组明显高于短病程组(21.06 vs.5.75)。这也进一步证实了早期AS更容易累及骶髂关节,而晚期则更容易累及脊椎。因此,在临床上评估AS患者是否处于活动期时,对于早期患者应重点观察骶髂关节,而对于长病程患者则应更多地关注脊柱的情况。
由于WB-MRI检查较为昂贵且扫描时间长,因此目前对该检查在AS患者中的临床应用价值仍存在争议[13,14]。而AS是累及全身多关节的炎性疾病,尤其是长病程AS患者,其病变常累及骶髂关节之外的区域。在本研究中,病程≥5年的长病程患者中,近半数患者骶髂关节无活动性炎症表现,而在脊柱和或外周关节存在不同程度的活动性炎性病变,对于这类患者,常规骶髂关节检查对疾病活动程度的评估价值较小,WB-MRI更具优势。
本研究存在一定的局限性:①在MRI扫描时,虽然采用了一些技术来尽量减小呼吸、吞咽及血管搏动伪影,但是少部分病例的图像上仍然存在较明显的运动伪影,影响对病灶的观察,另外冠状面扫描时的层厚为5 mm,不利于对一些细小肌腱、韧带附着点以及小关节的评估;②由于线圈覆盖不足及扫描时间的限制,本研究中的扫描范围没有包括膝关节、踝关节、肘关节、腕关节及手指关节;③本组样本量较小,可能导致结果的偏倚,尚需在以后的研究中进一步扩大样本量。
总之,本研究结果表明WB-MRI可以较全面地显示AS多部位活动性炎症的情况并可进行量化评分。短病程患者活动性炎症主要累及骶髂关节,而长病程患者更易出现中轴骨及周围关节的炎症。
