保留外括约肌经肛括约肌间切开术治疗复杂性肛瘘的疗效观察
2023-12-19陈浩侯孝涛陈艳妮张睿麻琦瑶张波
陈浩 侯孝涛 陈艳妮 张睿 麻琦瑶 张波
肛瘘是一种常见的肛肠疾病,手术治疗是目前唯一的根治性治疗方法。复杂性肛瘘病灶范围广,手术涉及的括约肌较多,即使采用肛瘘切开挂线术,也或多或少存在损伤肛门功能的弊端。我们采用保留外括约肌的经肛括约肌间切开术治疗复杂性肛瘘,并与肛瘘切开挂线术进行了比较。现报道如下。
对象与方法
一、对象
1.将2019年8月1日~2020年12月31日间东南大学附属中大医院肛肠科收治的复杂性肛瘘病人41例,采用随机信封法分为治疗组和对照组。治疗组21例,男18例,女3例,平均年龄(40.10±11.47,39.65±11.40)岁,ST Marks肛门失禁评分(0.19±0.40)分。对照组20例,男17例,女3例,平均年龄(39.65±11.40)岁,ST Marks肛门失禁评分(0.15±0.37)分。治疗组采用保留外括约肌的经肛括约肌切开术,对照组采用切开挂线术。两组一般资料比较,差异无统计学意义(P>0.05)。
2.诊断标准:肛瘘的诊断参照《肛瘘诊治中国专家共识(2020 版)》中关于肛瘘的诊断标准[1],所有病人均符合其中复杂性肛瘘的分类标准。
3.纳入标准:(1)符合复杂性肛瘘诊断标准;(2)年龄18~65岁,性别不限;(3)无肛门形态和功能异常。
4.排除标准:急性肛周感染者;继发于IBD或结核的肛瘘;性传播疾病、恶性肿瘤或放疗病史;既往有肛门直肠部位手术史;有便秘或长期腹泻;合并大便失禁症状;合并其他系统严重疾病;合并有糖尿病、免疫系统疾病等可能对创面感染及愈合存在影响的疾病者;精神异常者;妊娠或哺乳期病人;其他不能配合临床观察的情况。
二、方法
1.治疗方法:术日晨,所有病人均通过灌肠进行肠道准备,在术前8小时禁食禁饮。采用椎管内麻醉。将亚甲蓝注射液通过肛瘘外口注入瘘管,在肛门镜下观察蓝染内口的位置。(1)治疗组:以肛瘘探针从外口探入,沿瘘管走行谨慎探查,缓慢前进,从内口探出后在探针的引导下进行保留外括约肌的瘘管剔除和(或)搔刮。并在探针穿出的内口部位切开肌间隙并清理肛隐窝,7号线结扎内口上缘。在内、外口间挂入橡皮筋,松弛引流。对于病灶涉及范围较大的病人,沿瘘管所在位置做多个引流切口,以橡皮筋做松弛的对口引流。(2)对照组:以肛瘘探针从外口探入,沿瘘管走行谨慎探查,缓慢前进,从内口探出后在探针引导下以低位切开与高位挂线相结合的方法进行紧线治疗。术后常规给予预防感染、防止出血、管腔冲洗、创面换药等对症治疗。所有病人均未使用镇痛泵等超前镇痛方案。
2.疗效标准:参照由国家中医药管理局制定的现行的《中医肛肠科病证诊断疗效标准》。痊愈:临床症状和体征均消失,伤口完全愈合;显效:症状消失,体征改善,病灶或伤口缩小;未愈:症状和体征均无变化[2]。创面愈合后再次出现瘘管为复发[3]。
3.观察指标:(1)采用ST Marks肛门失禁评分评价病人术前及术后12个月肛门功能[4]。(2)疼痛的评价采用视觉模拟评分法(visual analoguescale,VAS)[5]。分别于术后8小时、24小时、3天、7天、14天及术后首次排便时对病人进行疼痛评估;(3)排尿情况的评价,根据排尿障碍程度将排尿情况分为以下四个等级进行评价分析:Ⅰ级,无排尿障碍;Ⅱ级,排尿不畅,但无须治疗,能自行排出;Ⅲ级,需行保守治疗;Ⅳ级,需行导尿术[6]。(4)创面愈合时间:以创面被上皮组织完全覆盖的时间为创面愈合时间。(5)术后12个月时统计治疗失败率:以肛瘘未完全愈合和肛瘘复发的例数计算治疗失败率。
三、 统计学方法
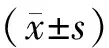
结果
1.两组间术后肛门疼痛情况比较:术后8小时、24小时、第3天、第7天及术后首次排便时治疗组病人肛门疼痛VAS评分均较对照组显著降低,差异有统计学意义(P<0.05),术后14天,两组病人疼痛VAS评分比较,差异无统计学意义(P>0.05)。见表1。
2.两组病人术后主要并发症情况比较:(1)术后感染:术后治疗组、对照组各有1例发生创面感染,感染率分别为4.76%、5.00%。两组比较,差异无统计学意义(P>0.05)。见表2。排尿功能:术后治疗组2例(9.52%)、对照组3例(15.00%)予导尿。两组比较,差异无统计学意义(P>0.05)。见表2。

表1 两组病人术后疼痛情况VAS评分比较(分)

表2 两组病人主要并发症及疗效比较 (例,%)
3.两组间创面愈合时间比较:治疗组创面愈合时间(37.31±3.42)天,对照组创面愈合时间(48.13±4.08)天。两组比较,差异有统计学意义(P<0.05)。
4.两组间疗效比较:详见表2。经统计学分析,两组间疗效无明显差异(P>0.05)。
5.两组间治疗失败率及术后肛门功能比较:术后12个月进行回访,对两组间术后肛门功能及治疗失败率进行比较。治疗组失访2例,对照组失访1例。经统计学分析发现,术后12个月时治疗组病人ST Marks肛门失禁评分较对照组明显降低(P<0.05);两组间治疗失败率比较,差异无统计学意义(P>0.05)。见表4。

表3 术后12个月随访情况比较
讨论
肛瘘是因病理原因而形成的肛管直肠与肛周相通的异常管道,又被称为肛管直肠瘘,是一种常见的肛门直肠疾病,具有发病率及复发率高的特点。迄今为止,绝大多数肛瘘难以通过非手术疗法治愈。传统的肛瘘手术方案主要包括瘘管切开术、肛瘘切除术、切开挂线术等[7-8];此类手术方案会或多或少的损伤括约肌、影响肛门自控功能,病人痛苦大、治疗周期长[9]。随着医学的发展,肛瘘手术对肛门功能的影响越来越受到学者的重视,肛瘘栓填塞术、视频辅助肛瘘治疗、内镜夹封闭术、纤维蛋白胶封堵术、瘘管激光封闭术等一系列微创化的手术方案逐渐出现。这些手术方案在保护肛门功能方面具有一定优势,但在肛瘘的治愈率方面却存在不足[10-11]。
1956年Eisenhammer提出的肛门腺感染学说认为,肛门腺感染是肛瘘产生的重要原因。根据该学说,手术过程中彻底清除感染的肛隐窝、肛门腺及其腺管是实现治愈的关键[12]。有研究表明,大多数肛周感染发生于肛门括约肌间隙,于此处形成密闭的小脓肿,随着病情发展,局部压力增大,感染便会向薄弱组织突破蔓延,从而形成各种类型的肛瘘[13]。几乎所有复杂的肛瘘都有括约肌间隙感染,只有括约肌间隙被彻底敞开、得到充分引流,才可能彻底清除感染、提高瘘管的治愈率[14-15]。
保留外括约肌的经肛括约肌间切开术在探针的引导下从内口处切开肌间隙,可以起到精准敞开感染的括约肌间隙的作用,有利于彻底清除感染,提高肛瘘治愈率;另外,在切开肌间隙的同时对肛隐窝进行清理,可以起到清除感染肛隐窝、肛门腺及腺管的目的,这也符合肛门腺感染学说的理论。另外,在切开括约肌间隙时,在客观上使得肛瘘的内口发生向远心端的移位,使内口移出肛门高压区,这也对提高肛瘘的治愈率起到重要作用。手术过程中在对瘘管进行剔除或搔刮时,可避免对括约肌的损伤,所以该术式可以减少对肛门括约功能的损伤。
在实施保留外括约肌的经肛括约肌间切开术时应当注意,准确找到内口位置是手术成功的关键,在探针探查时需注意动作轻柔、仔细操作,切不可急于求成而造成假道、探出的内口位置不准确;在进行瘘管剔除或搔刮时要注意尽量避免对外括约肌的损伤,这样才能尽可能避免对肛门功能的影响;切开括约肌间隙时切口不可过小,以保证充分敞开受感染的括约肌间隙并彻底清除感染的肛隐窝、肛门腺及腺管;术中通过对内口上缘进行结扎,可在一定程度上起到扩大清理范围的作用,可以有效防止肛隐窝或肛门腺处理不到位,并能起到良好的预防切口出血的作用。
本研究结果表明,保留外括约肌的经肛括约肌间切开术对肛瘘有较好的临床疗效,术后痛苦小,对肛门功能影响小。
