基于常规MRI成像及纹理分析技术预测垂体大腺瘤质地的价值
2023-12-18陈基明刘厚军颜秀芳梅光宝
万 强,陈基明,刘厚军,颜秀芳,刘 俊,梅光宝
(1.皖南医学院第二附属医院 放射影像科,安徽 芜湖 241000;2.皖南医学院第一附属医院 弋矶山医院 放射科,安徽 芜湖 241001)
垂体腺瘤是较为常见的颅内肿瘤,发病率逐年升高[1]。垂体大腺瘤常会压迫患者视神经,出现头晕、视力下降等症状,严重者甚至可导致失明[2]。常规采用手术切除的方式进行治疗,且术后的效果较好[3]。临床上手术方式主要包括经蝶窦切除及开颅切除,质软肿瘤经蝶窦切除的效果较好,而质硬肿瘤通常开颅手术更为合适。因此垂体大腺瘤的质地对于手术方式的选择至关重要[4]。有研究指出CT密度、纹理参数在不同质地垂体大腺瘤间存在差异[5]。纹理分析可以揭示肿瘤病灶内潜在的病理及生理学异质性[6-7]。目前,已用于多种疾病的诊断、鉴别及分级分期中[8-10],但用于垂体大腺瘤质地的研究少有报道。本研究通过术前分析大腺瘤MRI不同序列信号特点,联合纹理分析技术对垂体腺瘤病灶进行测定,并与术中所见瘤体质地进行比较,评估MRI信号及纹理分析技术在垂体大腺瘤质地中的应用价值。
1 资料与方法
1.1 一般资料 回顾性分析弋矶山医院、皖南医学院第二附属医院经手术切除的垂体大腺瘤患者共103例(其中弋矶山医院100例,皖南医学院第二附属医院3例),根据术中所见分为质软组(n=59)与质硬组(n=44),男50例,女53例,平均年龄(52.0±12.4)岁。根据肿瘤分泌功能分为有功能腺瘤(包括一种或多种分泌功能)79例和无功能腺瘤24例。纳入标准:①术前均经过MRI平扫及增强检查,临床和影像资料齐全;②经过术后病理的明确诊断;③肿瘤直径≥1 cm。排除标准:①肿瘤内伴有明显囊变、坏死;②肿瘤直径<1 cm;③术前经过激素或者放射治疗;④有MRI检查禁忌证。
1.2 仪器和方法 采用美国GE Signa HDxt 3.0T MR磁共振扫描仪,应用8通道头部线圈。嘱患者仰卧位,常规采用冠状及矢状位扫描。扫描序列及参数:所有患者均行矢状位及冠状位快速自旋回波T1加权成像(FSE T1WI):重复时间(TR) 560 ms,回波时间(TE)6.7 ms;T2WI:TR 2 000 ms,TE 112.6 ms;层厚2 mm,层间距0.2 mm,视野(FOV)22 cm×22 cm,矩阵320×256;增强扫描参数同T1WI,采用双筒高压注射器静脉团注对比剂Gd-DTPA,注射流速2.5 mL/s,剂量0.1 mmol/kg。
1.3 图像处理与特征提取 图像处理与分析:由2名高年资MRI诊断医师(具有15年以上工作经验)在PACS系统共同阅片,意见不一致时协商解决,观察垂体大腺瘤的大小、形态、信号特点等。在增强图像上测量肿瘤各径线,并记录其最大径。分别在冠状位T1WI、T2WI与T1WI增强序列观察比较腺瘤与右侧颞叶白质间的信号强度差异。
特征提取:将所有患者MRI图像从PACS系统以DICOM格式导入ITK-SNAP(Version3.6)软件,由2名医师分别在冠状位T1WI、T2WI和T1WI增强图像上沿病灶边缘逐层手动勾画ROI,并进行三维融合(图1),然后导入AK(GE Healthcare Analysis Kit)软件提取纹理特征。采用组内相关系数(ICC)评价2名医师提取特征的一致性。
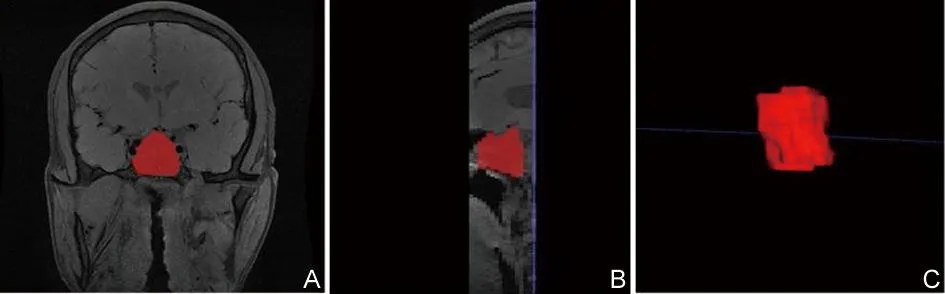
A.在冠状位沿垂体腺瘤病灶边缘勾画ROI;B.在矢状位沿垂体腺瘤病灶边缘勾画ROI;C.ROI三维融合示意图。
1.4 统计学方法 采用R软件(版本3.5.2)和SPSS 26.0软件。连续性变量采用两独立样本t检验(正态分布且方差齐)或Mann-WhitneyU检验(偏态分布或方差不齐)比较;采用单因素Logistic回归分析MRI特征和纹理特征,进一步进行多因素Logistic回归分析并建模,绘制受试者工作特征(ROC)曲线评估MRI特征、纹理特征和模型的鉴别诊断效能。模型间曲线下面积(AUC)的比较采用DeLong检验。
2 结果
2.1 患者一般临床资料 垂体大腺瘤的质地与性别、年龄、分泌功能相关性无统计学意义(P>0.05),而与肿瘤的最大直径有关(P<0.01),见表1。

表1 质软组与质硬组患者一般临床资料
2.2 一致性评估 2名医师对MRI图像纹理特征获取的一致性较好,ICC值为0.874(95%CI:0.819~0.913)。2名医师对MRI图像信号强度获取的一致性较好,ICC值为0.863(95%CI:0.804~0.905)。
2.3 磁共振信号与垂体腺瘤质地的相关性 质软组与质硬组垂体大腺瘤在磁共振T2WI加权信号间差异有统计学意义(P<0.05),T2WI加权信号高的质地较软,T2WI加权信号低的质地较硬,见表2。
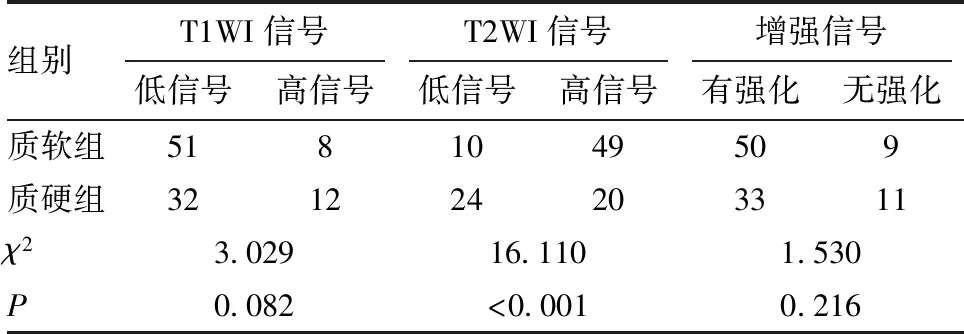
表2 质软组和质硬组MRI信号比较
2.4 纹理参数及模型分析 AK软件共提取3 132个纹理特征,经Sperman相关分析筛选获得260个,再经最小绝对收缩和选择算子(least absolute shrinkage and selection operator,LASSO)回归模型降维后得到价值最大的9个特征(表3),其中T1WI图像1个特征,T2WI图像3个特征,增强图像5个特征。质硬组大腺瘤的纹理特征参数值均大于质软组(表3)。

表3 质软组和质硬组的各期纹理参数比较
单因素回归分析显示,T1C_ShortRunHighGreyLevelEmphasis_AllDirection_offset4鉴别垂体大腺瘤质地的AUC值较高(0.843)(表4);多因素Logistic回归分析显示联合模型鉴别2种质地肿瘤的AUC最高(0.995)(表4~5、图2)。

表4 MRI特征、纹理参数及模型鉴别垂体大腺瘤质地的效能
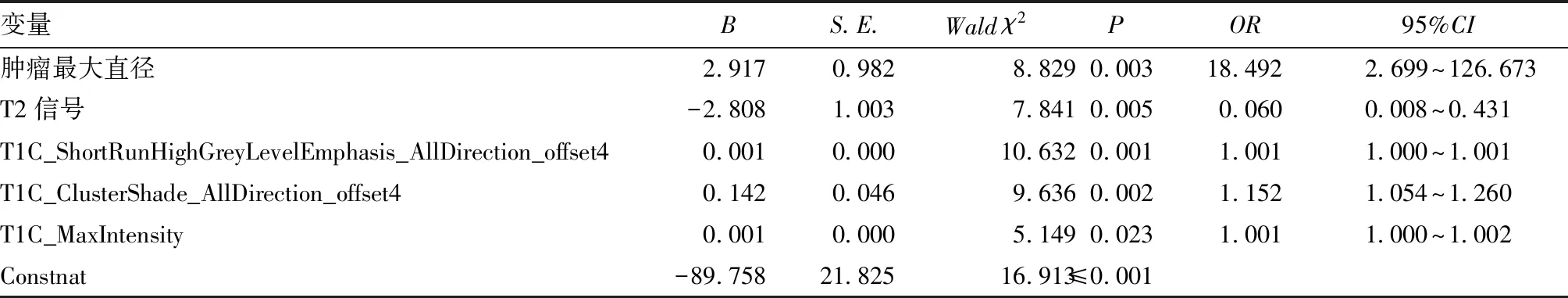
表5 联合模型鉴别垂体大腺瘤质地的多因素Logistic回归分析方程

图2 MRI信号、纹理参数及其模型鉴别垂体大腺瘤质地的ROC曲线
3 讨论
本研究纳入多种与垂体大腺瘤质地相关的临床特征,结果显示垂体大腺瘤的质地与年龄、性别及激素分泌功能的相关性无统计学意义,与郭强等的研究结果一致[11]。本研究发现大腺瘤的最大径与腺瘤本身的质地有关,其中质硬组的垂体大腺瘤直径明显大于质软组,分析可能是由于质硬组垂体大腺瘤多无明显的症状,肿瘤发现较晚所致,但武春雪等[12]研究认为大腺瘤直径没有统计学意义,这可能与样本量有关。既往研究表明T1WI加权信号在垂体大腺瘤质地间的差异无统计学意义,本研究的结果与之一致[13]。T2WI加权信号能更好地反映肿瘤的质地,T2WI加权低信号的大腺瘤质地偏硬,分析可能是由于质硬肿瘤内部纤维化程度过高,自由水和结合水的比例下降,促使肿瘤T2WI加权信号降低[14]。本研究发现质硬大腺瘤的T2WI加权信号偏低,这与既往的研究相似[15]。研究指出大腺瘤的质地与T1WI增强信号无关,本研究得出的结论与之类似。目前MRI信号预测垂体大腺瘤质地尚无统一的标准,有待更进一步的研究。
虽然MRI信号在鉴别垂体大腺瘤质地中具有一定的作用,但单纯依据影像特征做鉴别诊断主观性较强,且与医师的经验有关。MRI纹理特征分析能客观反映肿瘤内部的生理生化信息,反映肿瘤的异质性。本研究最终共筛选出9个纹理参数在鉴别垂体大腺瘤质地中有统计学意义,包括1个一阶灰度直方图和8个二阶共生矩阵类GLCM和游程长度矩阵类RLM纹理参数。提取的9个纹理特征中RLM的短期高灰度级的重点(ShortRunHighGreyLevelEmphasis_AllDirection)最多,分析可能是由于ShortRunHighGreyLevelEmphasis_AllDirection反映灰度分布的混乱程度,而质硬的垂体大腺瘤内部纤维化程度不断增加,使质硬的垂体大腺瘤内部结构更加复杂和不均质性。本研究中9个纹理参数值在质硬组中均高于质软组,其中T1C_ShortRunHighGreyLevelEmphasis_AllDirection_offset4鉴别垂体大腺瘤质地的AUC最高(0.843)。纹理参数构建的模型鉴别2种质地腺瘤能力明显提高(AUC=0.990)。这是因为单参数单序列只能反映肿瘤某一部分的异质性,多序列多参数能更为全面地了解肿瘤的异质性。而MRI特征结合纹理参数构建的联合模型则进一步提高了鉴别诊断效能(AUC=0.995),这可能与纹理参数仅仅反映病灶特征,而MRI特征包括了病灶周围特征有关。
本研究不足之处在于:样本量较少,质硬肿瘤更少;术中对肿瘤质地的判断主观性较强,缺乏术后病理胶原成分的对照分析;纹理特征提取过程中,手动勾画ROI受个人经验影响较大。
总之,依据MRI信号判断垂体大腺瘤质地具有一定局限性,而MRI特征结合纹理参数构建的模型对于垂体大腺瘤质地的鉴别诊断效能最高,可为拟行垂体大腺瘤手术的患者术前入路的选择提供客观依据。
