肺部彩色多普勒超声在小儿肺炎临床治疗中的应用价值
2023-12-15王冰浩张华丽陈慧敏魏郑虎
王冰浩,张华丽,陈慧敏,张 明,魏郑虎,王 丹
(郑州大学附属儿童医院/河南省儿童医院/郑州儿童医院超声医学科,河南 郑州 450000)
儿童肺炎是由细菌、病毒、支原体等感染引起的呼吸系统疾病,是儿科常见疾病之一,临床上主要表现为发热、气促、咳嗽咳痰、肺部啰音等,严重者可表现为点头样呼吸、三凹征阳性、口唇发绀等。大多研究证实,2岁以内是儿童肺炎的高发阶段[1]。在临床诊断肺炎的过程中,除了临床症状外,通常借助X线和CT等对肺部疾病进行诊断,但CT和X线辐射性大,并且患儿不能反复、多次检查,也不便于床旁进行,因此具有一定的局限性[2]。随着医疗技术的发展,肺部超声技术发展愈发成熟且在临床上得到广泛应用。当前临床针对小儿肺炎的治疗主要以抗感染和局部雾化吸入治疗为主,针对患儿不同的病原体选择相应的抗感染方案[3]。其中,以局部雾化吸入治疗的方式越来越受到家长喜爱。通过局部雾化吸入治疗不仅可减轻患儿通过静脉输注的诸多不适,如输液时间过长、并发症等,最重要的是还可以减轻呼吸道黏膜的充血、水肿,起到止咳、化痰、平喘的作用。基于此,为了对比肺部彩色多普勒超声与X线分别联合布地奈德混悬液雾化吸入治疗在小儿肺炎中的应用价值,选取本院以肺炎为诊断收入院的80例患儿展开研究,现报道如下。
1 资料与方法
1.1一般资料 选取2021年6月至2022年6月在本院就诊的以肺炎为诊断收入院的80例患儿进行分析,将其分为超声组和X线组。超声组44例患儿中男20例,女24例;平均年龄(2.15±1.09)岁;平均发病至住院时间(2.06±1.03)d。X线组36例患儿中男17例,女19例;平均年龄(2.05±1.09)岁;平均发病至住院时间(1.94±1.01)d。2组患儿性别、年龄、发病至住院时间比较,差异均无统计学意义(P>0.05)。
纳入标准:(1)患者存在肺炎的相关临床表现,如体温异常、咳嗽、咳痰、肺啰音等,符合《诸福棠实用儿科学》中小儿肺炎的诊断标准[4];(2)患儿及其监护人知情并同意;(3)患儿临床资料完整。
排除标准:(1)存在肝肾疾病或心肺衰竭者;(2)合并胸部先天性疾病或肺部手术史者;(3)对检查不具有依从性的患儿。本研究经本院医学伦理委员会审核通过。
1.2方法
1.2.1检查方法 所有患儿均于入院后24 h内进行肺部X线、肺部超声检查。其中胸部X线检查方法:协助患儿采取坐位或站立位,将X线机对其胸部进行正位、侧位摄片,电压设置为60 kV,电流40 mA,摄片的靶距离控制在100~150 cm,摄片结束后由2名经验丰富的影像学医师进行阅片。肺部超声检查方法:协助患儿采取仰卧位、俯卧位及侧卧位,调整超声探头与肋骨垂直或平行实施扫查,每侧肺部检查分别以腋后线、腋前线、胸骨旁线及双乳头连线分为6个区域,并沿着肋间依次实施横向或纵向扫查。2种检查均在同一天进行[5]。
1.2.2治疗方法 给予所有患儿吸入用布地奈德混悬液(正大天晴药业集团,国药准字H20203063,规格2 mL∶1 mg)压缩雾化吸入,用药剂量0.5~1.0 mg,并与0.9%氯化钠2 mL混匀后压缩雾化吸入,每天2次。治疗过程中依据患儿病情加减剂量。
1.2.3观察指标 (1)对比分析2种方法的肺炎检出率及诊断肺炎的准确性、灵敏度和特异度。灵敏度=真阳性例数/(真阳性例数+假阴性例数)×100%。特异度=真阴性例数/(真阴性例数+假阳性例数)×100%。准确性=(真阳性例数+真阴性例数)/总病例数×100%。(2)对比2组患儿的临床疗效。治愈:治疗7 d后,患儿临床症状完全消失,复查结果示病灶消失;有效:治疗7 d后,患儿临床症状明显好转,复查结果示病灶缩小;无效:治疗7 d后,临床症状未好转或加重,复查结果显示病灶无明显改变或增大。总有效率=(治愈例数+有效例数)/总例数×100%。(3)统计2组患儿用药期间出现的不良反应。
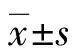
2 结 果
2.12组患儿肺炎检出率比较 超声组检出肺炎患儿32例,检出率为72.72%;X线组检出肺炎患儿20例,检出率为55.56%。2组患儿肺炎检出率比较,差异无统计学意义(χ2=2.566,P=0.109)。
2.22组诊断的准确性、灵敏度和特异度比较 以最终诊断结果作为“金标准”。2组诊断的准确性和灵敏度比较,差异有统计学意义(P<0.01);而特异度比较,差异无统计学意义(P>0.05)。见表1。
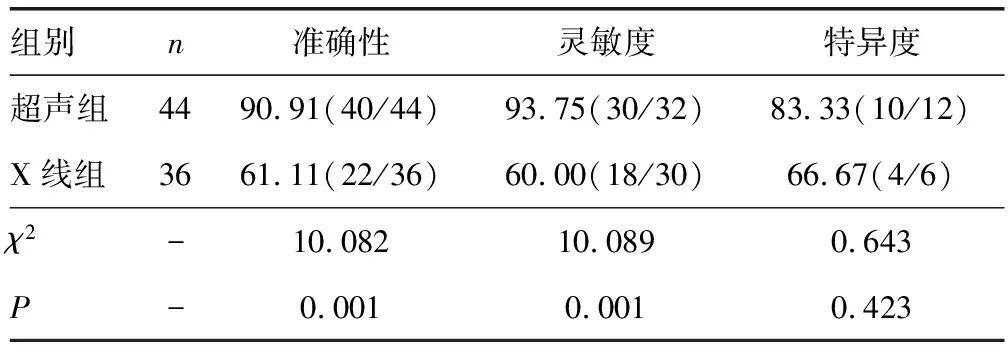
表1 2组诊断的准确性、灵敏度和特异度比较[%(n/n)]
2.32组患儿临床疗效比较 超声组总有效率为81.81%(36/44),优于X线组的61.11%(22/36),差异有统计学意义(χ2=4.258,P=0.039)。见表2。

表2 2组患儿临床疗效比较
2.42组患儿临床症状消失时间及住院时间比较 超声组患儿咳嗽消失时间、肺部啰音消失时间、发热消失时间均短于X线组,差异均有统计学意义(P<0.01);而住院时间比较,差异无统计学意义(P>0.05)。见表3。
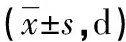
表3 2组患儿临床症状消失时间及住院时间比较
2.52组患儿不良反应发生率比较 超声组患儿出现呕吐2例、腹泻2例,不良反应发生率为9.09%;X线组患儿出现呕吐1例、腹泻2例,恶心2例,不良反应发生率为13.88%。2组患儿不良反应发生率比较,差异无统计学意义(χ2=0.457,P=0.499)。
3 讨 论
据世界卫生组织(WHO)估计,每年约有1.56亿肺炎病例在小于5周岁的儿童中发生,其中超过2 000万的患者病情严重,需住院治疗[6]。肺炎在临床上主要表现为发热、咳嗽、咳痰、气促、呼吸困难等[7]。部分肺炎在病情发展早期往往表现不明显,出现头痛、乏力等症状,病情加重时会出现发热、咳嗽、咳痰、呼吸困难、气促等。当前临床治疗小儿肺炎的方式主要以控制炎症、改善通气功能、对症支持治疗为主,需要结合患儿不同的病因及年龄等多种因素采取针对性的治疗及用药[8]。此外,雾化吸入治疗已经成为临床中治疗这类疾病的常见方式。雾化吸入治疗主要是将雾化药物通过超声雾化器等器械,喷洒吸入到局部发病区域达到治疗目的,对于年龄较小的患儿造成的危害较小,加上雾化吸入治疗小儿肺炎的见效快,对于发炎部位的用药较为均匀,已经成为很多患儿家属首选的一种治疗方式。雾化吸入是一种有效的抑制呼吸道免疫系统的方法,可通过作用于局部,以迅速缓解气道炎症反应,舒缓支气管平滑肌,减少气道阻力,改善鼻腔黏液的分泌,减少支气管黏膜的充血水肿[9]。布地奈德是一种口服、吸入、注射的糖皮质激素,具有抗免疫、抗炎功效,目前在儿童支气管肺炎的治疗中得到了广泛应用[10]。近年来,床旁超声诊断技术的发展完善,其临床应用价值逐渐突显,尤其是在小儿肺炎诊断中的应用价值更加明显[11]。
本研究通过对肺部超声及X线对肺炎的诊断对比,结果显示超声组肺炎检出率与X线组比较,差异无统计学意义(P>0.05),提示肺部超声与X线检查效果相同,都具有推广应用的价值。本研究还得出,肺部超声诊断的准确性(90.91%)、灵敏度(93.75%)明显高于X线组(61.11%、60.00%),提示肺部超声对小儿肺部感染性疾病早期病变具有更高的灵敏度,对病程进展的影像学变化更灵感及准确。且超声诊断技术由于无放射性,可多次复查,对于小儿肺炎的诊断及治疗过程中的疾病转归有着及时、动态的观察,更有助于临床中动态监测并及时调整治疗方案。在早期肺部炎性病变时,肺部超声的灵敏度优于X线检查,说明超声对于肺部影像学的变化能更好地检出,这为临床对早期诊断、早期治疗方案的调整提供了强有力的依据。本研究中2组联合布地奈德雾化吸入疗效方面显示,超声组的总有效率优于X线组,并且超声组患儿咳嗽消失时间、肺部啰音消失时间、发热消失时间均短于X线组,提示超声组患儿经肺部超声诊断后,确诊更快,因此更早接受布地奈德雾化吸入,起效快,作用更加显著。2组患儿不良反应发生率无差异,原因在于2组患儿的给药方式都相同,不存在特殊差异。
肺部彩色多普勒超声具有检查范围广、视野宽、可操作性强、经济实用、舒适度高等优点[12-13]。但是肺部超声在诊断小儿肺炎时,还存在一些局限性,需要引起注意:(1)存在肺野中央区域的病变(如肺脏深部结节或异物等)、有皮下气肿或胸部存在大片遮挡物者,检查难以实施。(2)肺部超声并不能明确诊断多种肺部疾病,需要结合患儿的临床症状,再进一步行实验室或影像学检查。(3)肺部超声不能对病变进行具体分叶、分段定位[14]。这就意味着在进行小儿肺炎的临床诊断时,需要根据患儿的临床症状多次进行无创的肺部超声诊断检查,根据诊断结果和患儿的实际情况来制定治疗方案,从而确保疾病更好地确诊,且得到治疗,才能有助于患儿早日恢复健康[15]。
本研究的不足在于单中心回顾性分析,样本量较少,可能存在一定的偏倚,今后需要进行大样本资料以进一步验证结论。
综上所述,肺部超声的实施可更好地发现病变,提高诊断率,具有极高的准确性和灵敏度,并且对于小儿来说更具安全性及可反复操作性,在临床上值得推广使用。