复杂解剖结构腹主动脉瘤腔内修复术后主要并发症的影响因素分析△
2023-12-13谢晓亮高占峰
谢晓亮,高占峰
内蒙古医科大学附属医院血管外科,内蒙古 呼和浩特 010050
腹主动脉瘤(abdominal aortic aneurysm,AAA)是最常见的主动脉瘤之一,由腹主动脉管壁退化和管腔病理性扩张而引起[1],病情凶险,危及生命。目前对于AAA的主要治疗手段包括开放手术人工血管置换(open surgical repair,OSR)和标准AAA腔内修复术(endovascular aneurysm repair,EVAR)。临床研究证实,与OSR相比,EVAR可以降低围手术期病死率及并发症发生率,且术后恢复快[2-3],但EVAR对患者动脉解剖条件要求较高,既往研究显示,对于存在复杂解剖条件的AAA仍应以开放手术治疗为首选方式[4]。随着腔内技术、器械的飞速发展以及麻醉和监护技术的不断进步,EVAR的手术适应证也逐步放宽,但是对于复杂解剖形态AAA来讲,EVAR术后并发症的防治仍然是一个临床挑战。因此,本研究旨在探讨复杂解剖结构的AAA患者EVAR术后发生并发症的影响因素,以期为临床治疗提供参考,现报道如下。
1 资料与方法
1.1 一般资料
收集2007年8月至2022年6月于内蒙古医科大学附属医院行EVAR治疗的AAA患者的临床资料。纳入标准:符合复杂解剖结构标准;术前相关理化指标、影像学资料完整。排除标准:EVAR中转开放手术;术前1个月内存在主动脉手术史或化疗药物、免疫抑制药物应用史;术后无法完成随访。至少符合以下条件之一即判定为复杂解剖结构AAA:(1)近端瘤颈不良(瘤颈<15 mm)、瘤颈扭曲成角>60°、瘤颈明显钙化及血栓化(瘤颈钙化>50%、瘤颈血栓>50%);(2)髂动脉扭曲明显或髂动脉狭窄、闭塞;(3)瘤颈形态不良(梯形瘤颈或锥形瘤颈等)[5]。根据纳入与排除标准,最终共纳入162例复杂解剖结构AAA患者,其中,男性125例,女性37例;年龄45~83岁,平均(68.1±7.4)岁;高血压138例,糖尿病17例,冠心病60例,外周动脉疾病19例。根据EVAR术后是否发生并发症将其分为并发症组(n=42)和无并发症组(n=120)。并发症组中,感染性并发症(如肺部感染、泌尿系统感染、切口感染、植入后炎性综合征、肠道并发症等)18例,脑血管并发症1例,肾功能损伤1例,内漏13例,支架髂支闭塞4例,支架移位3例,肾动脉栓塞2例。
1.2 方法
所有患者均进行详细的临床资料调查,具体如下:(1)记录患者一般情况,如一般社会学资料、身高、体质量、吸烟史、饮酒史、老年营养风险指数(geriatric nutritional risk index,GNRI)、既往基础疾病及合并症等;(2)记录实验室检查指标(甘油三酯、血清白蛋白、血红蛋白、白细胞计数、肌酐、总胆红素、C反应蛋白、B型钠酸肽等);(3)调查AAA解剖形态信息,包括短瘤颈、大成角、瘤颈血栓、瘤颈钙化、入路严重扭曲、入路狭窄、不规则瘤颈等;(4)记录术中指标,详细了解治疗情况(支架数量、手术时间、失血量等)。术后标准化随访,完善腹主动脉CTA和腹主动脉多普勒超声、血常规、生化、心肌酶谱等指标监测,记录术后1个月病死率及并发症发生情况,分析EVAR术后发生并发症的影响因素。术后主要并发症包括发生术中肾动脉栓塞、内漏、支架移位、变形、断裂、支架管腔血栓形成、深静脉血栓形成、下肢缺血、心脑血管意外及系统性感染等。
1.3 统计学方法
应用SPSS 22.0软件对数据进行统计分析,符合正态分布且方差齐性的计量资料以()表示,组间比较采用两独立样本t检验;非正态分布的计量资料以M(P25,P75)表示,组间比较采用秩和检验;计数资料以n(%)表示,组间比较采用χ2检验或Fisher确切概率法。将单因素分析中差异有统计学意义的影响因素纳入多因素Logistic回归模型分析,从而筛选出复杂解剖结构AAA的EVAR术后发生主要并发症的独立危险因素。P<0.05为差异有统计学意义。
2 结果
2.1 术后随访情况
162例患者于全身麻醉或局部麻醉下实施EVAR,手术入路选择双侧股动脉,以计算机断层扫描血管成像(computer tomography angiography,CTA)为基础,结合术前其他评估资料明确瘤颈与肾动脉关系,选用合理EVAR术式及微创支架,手术成功率为100%,术中及术后1个月内无死亡,术后中位随访时间24(7.5,47.0)个月。
2.2 复杂解剖结构AAA患者EVAR术后发生并发症影响因素的单因素分析
两组患者血清白蛋白水平、GNRI、髂动脉狭窄/闭塞、短瘤颈、大成角、瘤颈血栓比较,差异均有统计学意义(P<0.05)。(表1)
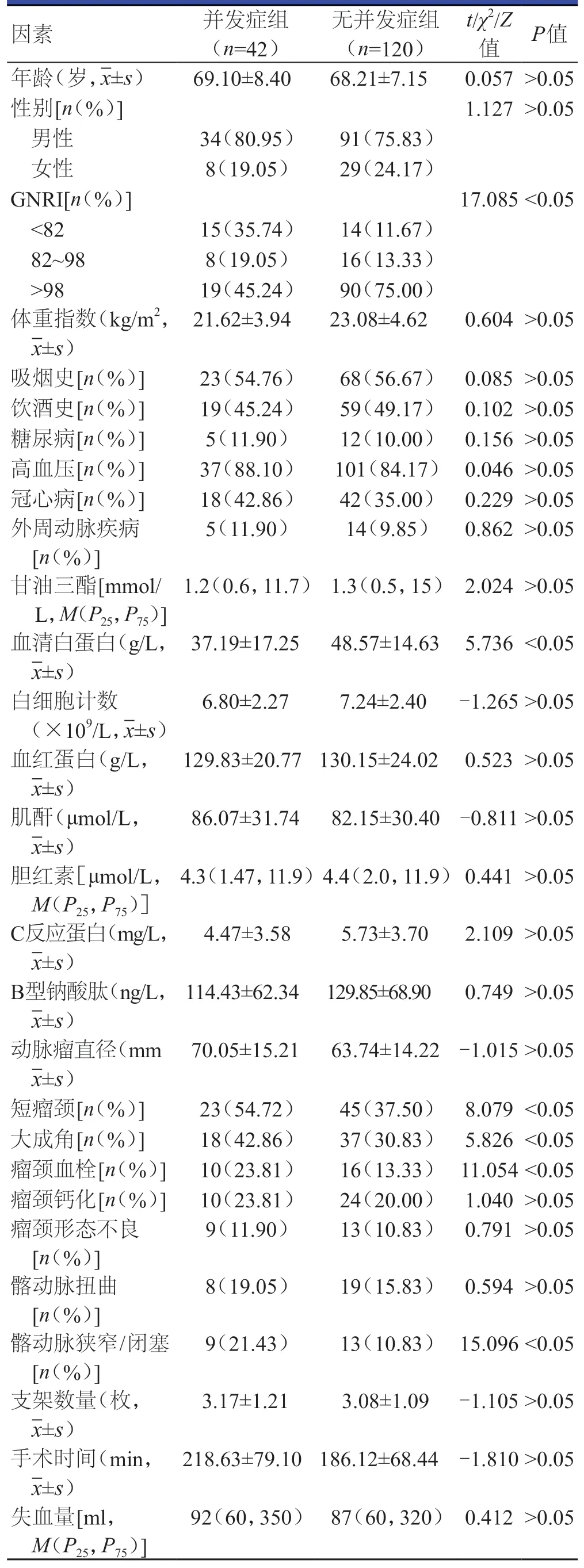
表1 复杂解剖结构AAA患者EVAR术后发生并发症影响因素的单因素分析
2.3 复杂解剖结构AAA患者EVAR术后发生并发症影响因素的多因素分析
将单因素分析中差异有统计学意义的GNRI、血清白蛋白水平、短瘤颈、大成角、瘤颈血栓及髂动脉狭窄/闭塞作为自变量,并发症发生情况作为因变量(无=0,有=1)纳入Logistic回归模型进行多因素分析,结果显示,GNRI、瘤颈血栓、髂动脉狭窄/闭塞均是复杂解剖结构AAA患者EVAR术后发生并发症的独立危险因素(P<0.05)。(表2)

表2 复杂解剖结构AAA患者EVAR术后发生并发症影响因素的多因素分析
3 讨论
EVAR以其创伤小、术后恢复快等优势在AAA治疗中发挥着重要的作用。研究显示,EVAR是形态学特征良好AAA的首选治疗方式[2-3,6],但只适用于特定的解剖范围内,不良形态学特征明显的复杂瘤体可能导致EVAR手术失败或增加远期并发症及二次干预的风险[6]。研究显示,AAA中具有复杂解剖形态的患者为40%~60%[7],较多的解剖结构复杂AAA,如大成角、瘤颈血栓、瘤颈钙化、入路严重扭曲、入路狭窄、不规则瘤颈等限制了EVAR的临床应用[5]。与传统OSR相比,EVAR围手术期优势明显,随着复杂瘤体腔内治疗需求的增加,进一步突破瘤体结构条件不良导致的EVAR禁忌证,一直是血管外科手术医师关注的热点。部分研究者认为,对于瘤体解剖形态不良的患者可以采用EVAR,此术式在复杂解剖条件中,特别是在近端不良瘤颈的AAA患者中疗效肯定,并未显著增加并发症及病死率[8-9]。随着EVAR不断普及,手术量不断增加,EVAR术后并发症及不良事件发生率也逐渐增多,严重影响了患者远期生存率和生活质量。基于此,本研究旨在探讨AAA复杂瘤体的腔内治疗情况,以期为临床评估EVAR风险提供参考。
本研究结果显示,162例复杂解剖结构AAA患者中,术后并发症发生率为25.93%(42/162),主要包括以肺部感染、泌尿系感染等为代表的感染性并发症以及内漏、支架移位、髂内外动脉狭窄/闭塞等常见并发症。EVAR术后发生并发症危险因素中,有关近端瘤颈的研究最受关注,AAA近端瘤颈是支架锚定的关键区,近端锚定区条件是EVAR手术成功的主要因素[10]。本研究结果显示,髂动脉狭窄/闭塞、瘤颈血栓、瘤颈角度和瘤颈长度与复杂解剖结构AAA患者EVAR术后并发症预测相关,而进一步的Logistic回归模型分析显示,瘤颈血栓、髂动脉狭窄/闭塞是复杂解剖结构AAA患者EVAR术后发生并发症的独立危险因素。短瘤颈和大成角是AAA不良瘤颈的常见表现,既往研究发现AAA近端短瘤颈升高了EVAR术后支架移位和Ⅰa型内漏的发生风险,过短的瘤颈(长度4~10 mm)可能是EVAR术后瘤颈继续扩张的高危因素,也是瘤体破裂的高危因素[11]。传统支架近端锚定区长度要求是大于20 mm[12],但近年来上市的新型覆膜支架因其覆膜近端带有裸支架,对瘤颈长度的要求降低较多(降至10~15 mm),研究显示,瘤颈长度在这一范围应用EVAR安全可行,但针对瘤颈长度小于10 mm的过短瘤颈或瘤颈长度虽然超过10 mm但部分瘤颈较扭曲且形态不规则的患者仍需密切关注其近端锚定准确率下降的问题。既往研究认为成角>60°的大成角与EVAR术后并发症的发生密切相关[13-14],理论上肾上角的角度越大,越有可能导致支架近端贴壁不完全。本研究的单因素分析显示,针对AAA瘤颈角度过大患者行EVAR治疗前应进行精确测量及评估,髂动脉狭窄、瘤颈血栓会影响EVAR手术预后。研究显示,瘤颈明显血栓化和更高的EVAR技术失败率、支架移位和Ia型内漏发生率关系密切[15],与本研究结果一致。瘤颈处血栓化严重(>50%)是EVAR术后发生并发症的影响因素,主要是因其导致支架近端锚定区操作难度增加,使支架移植物输送系统进入困难,有可能造成术中肾动脉栓塞[16],也增加了支架贴壁质量下降和支架移位的风险。Christopher[17]的Meta分析了髂动脉狭窄闭塞与术后不良事件发生的相关性,结果显示,髂动脉作为覆膜支架修复的入路及远端锚定区,直接决定着手术的风险和预后,其扭曲狭窄可导致输送、定位、锚定困难,使EVAR手术失败,从而导致远期内漏、支架髂支闭塞发生。
结合文献及长期临床经验,本研究针对上述复杂解剖条件下EVAR的常规术中处理原则如下:(1)短瘤颈患者选择带近端裸支架的支架进行肾动脉上方锚定,如需重建内脏动脉,使用烟囱、开窗或cuff延长分支支架技术。(2)扭曲瘤颈大成角患者,首先以超硬导丝支撑,尽量减少成角并选择柔软性较好的支架于肾下锚定[9]。(3)合并髂动脉狭窄时,术前先解除狭窄可提高手术成功率,应在EVAR术前使用髂动脉球囊扩张或支架成形术[17]。(4)瘤颈血栓除选用顺应性较好的支架以外,还应尽量将支架裸端固定于肾动脉水平以上相对健康的动脉壁[17-18]。另外,瘤颈血栓易因血管腔内复杂操作发生脱落而导致肾动脉或其他分支动脉的栓塞,因此应尽量避免反复扩张支架近端。
本研究结果显示,围手术期并发症中感染性并发症发生率最高,为42.86%,说明感染性并发症在复杂瘤体AAA患者行EVAR术后并发症中仍占主要部分。本研究单因素分析表明,血清白蛋白水平、GNRI均是复杂解剖结构AAA患者EVAR术后发生并发症的影响因素,多因素分析结果显示,GNRI为EVAR术后并发症的独立危险因素。AAA的病因学研究显示,炎性细胞及炎性因子介导在促进血管重塑中起重要作用[19],免疫、遗传、血流动力学共同促进AAA的形成。炎性细胞浸润既是局部反应,也影响全身免疫状态,较低的白蛋白水平预示着AAA较严重的炎性反应,会造成血管痉挛状况、肺部炎症的加剧。GNRI基于白蛋白水平及BMI[20],主要针对老年患者营养筛查,已经被证实与多种疾病的术后并发症以及预后相关,随着GNRI的升高,术后并发症的发生率也呈上升趋势。Silverberg等[21]研究显示,GNRI是导致EVAR术后随访期并发症增加的独立危险因素,低GNRI与AAA腔内修复术后较高的并发症发生风险相关。目前,EVAR术后GNRI干预阈值仍不十分明确,本研究显示,当GNRI<82时,EVAR术后出现并发症的机会增高,说明对于接受EVAR术的解剖结构复杂AAA其术后并发症与自身营养状况直接相关,GNRI用于评估营养因素对EVAR术后临床结局有重要价值。
本研究显示,血清白蛋白水平、GNRI、髂动脉狭窄/闭塞、瘤颈血栓、瘤颈角度和瘤颈长度均与复杂解剖结构AAA患者EVAR术后发生并发症相关,其中,GNRI分级<82、髂动脉过度狭窄/闭塞及瘤颈血栓可提示行EVAR术的复杂解剖结构AAA患者术后并发症发生风险增高。在腔内支架不断改进的基础上,解剖条件不良的AAA患,术前完善相关检查,及时纠正、评估高危风险指标,术中给予合理化应对,是减少EVAR术后并发症发生的关键。本研究的局限性在于研究周期较短以及样本量偏小等问题,可能使EVAR术后并发症特征及危险因素的调查结果在客观性上有所不足。随着手术医师技术的进步以及新型腹主动脉支架结构的改进,在大样本支撑下了解EVAR术后并发症的影响因素及具体机制还有待于进一步研究。
