腹腔镜双线与单线疝囊结扎术治疗儿童巨大疝的效果评价
2023-12-09黎丽明李云全
黎丽明,李云全
(桂平市人民医院小儿外科,广西 贵港,537200)
腹股沟斜疝是儿童多发疾病,主要由鞘状突先天性发育异常所致,发病率为0.8%~4.4%,且以右侧患病居多[1-2]。腹股沟疝自愈率较低,且会发生嵌顿,增加肠梗阻、睾丸栓塞坏死风险[3]。手术是腹股沟疝唯一治疗方案,腹腔镜手术创伤小、美容效果好,同时可探查隐匿性疝,在腹股沟疝的治疗中具有显著优势[4-5]。单线疝囊高位结扎术是腹腔镜手术的首选方案,操作简单,效果确切,但巨大疝因腹膜松弛,术后复发风险较高[6]。如何改进手术方案预防复发是儿外科医生关注的焦点。腹腔镜下双线不同部位疝囊高位结扎术能减轻腹膜松弛程度,减小腹股沟管内环口应力,促进结扎口愈合[7]。朱乐强等[8]的研究表明,金属蛋白酶组织抑制因子2(tissue inhibitor of metalloproteinase-2,TIMP-2)、C反应蛋白(C reactive protein,CRP)与组织损伤程度、预后相关。本研究旨在探究腹腔镜下双线不同部位疝囊高位结扎术的临床价值,以期为腹股沟斜疝的临床治疗提供依据。
1 资料与方法
1.1 临床资料
选取2020年5月至2021年12月我院收治的99例男性巨大疝患儿,均符合《腹股沟疝的管理》[9]中腹股沟斜疝诊断标准,且经体格检查、影像检查确诊。采用随机数字表法将患儿分为研究组(n=50)与对照组(n=49)。两组基线资料均衡可比(P>0.05)。见表1。

表1 两组患儿基线资料的比较
1.2 纳入排除标准
纳入标准:初发单侧斜疝,患儿均为男性;年龄≤14岁;疝囊颈直径>15 mm;无腹腔镜手术禁忌证;家属签署同意书。排除标准:合并鞘膜积液、严重感染;凝血功能障碍;脏器功能严重障碍;既往腹部手术史;嵌顿性疝急性发作。
1.3 手术方法
术前准备:患儿禁饮食,完成血常规、尿常规、影像等相关检查。监测患儿生命体征,手术操作均遵循《儿童腹股沟疝微创手术指南》[10]。对照组:行腹腔镜下单线疝囊高位结扎术,具体操作:患儿仰卧,采用静吸全身麻醉。脐皱褶部做切口,建立气腹,穿刺Trocar,置入腹腔镜,探查腹股沟区,明确无隐匿疝。调整患儿体位,于侧腹横纹内环口体表投影位置做切口,以疝钩穿刺针穿刺至筋膜层,避开输精管、精索血管进入腹腔。疝钩穿刺针沿腹膜外绕内环口外半圈潜行,内芯回缩至外鞘,丝线留置于腹膜外间隙;同样方式绕内环口内半圈潜行。将打结线提拉至体外。挤压疝囊,使丝线环绕疝囊颈,体外收紧结扎线打结并埋于皮下。研究组:行腹腔镜下双线不同部位疝囊高位结扎术,具体操作:内环口高位结扎操作同对照组。于腹股沟管外上延长线上行切口(两个切口距离15 mm),以疝穿刺针穿刺至腹膜外,距第1根线约5 mm进行结扎,丝线潜行、环绕内环口方式均参照对照组,完成丝线环绕,以操作钳协助使用钩针将丝线带出体外打结,拉紧丝线,剪去多余丝线将线结埋于皮下(图1)。术后切口换药。
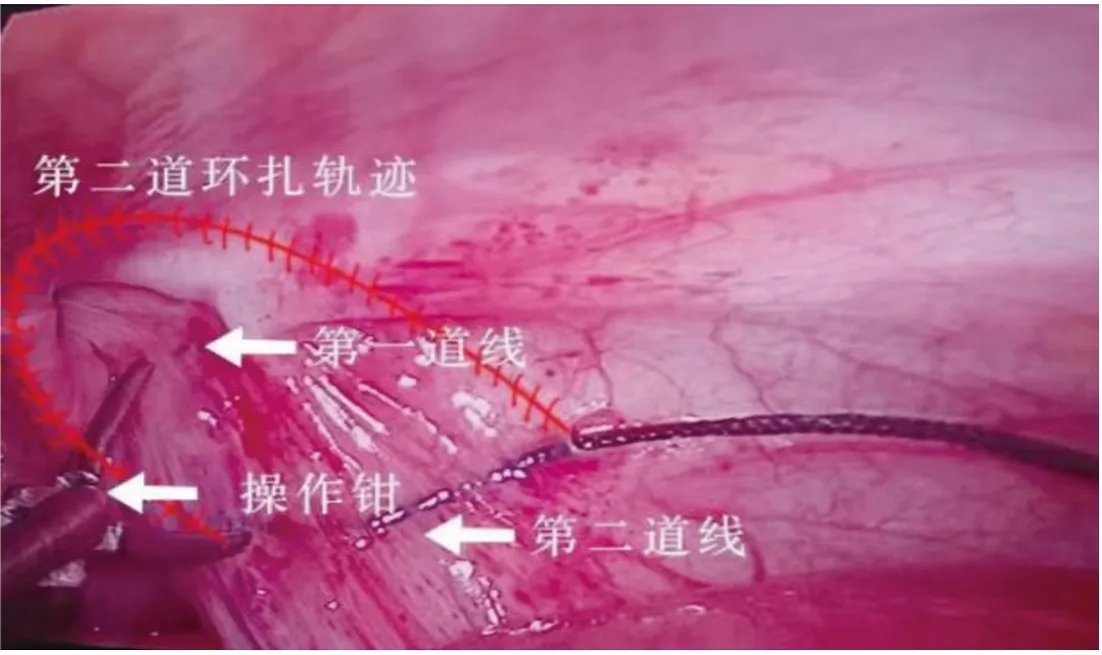
图1 双线高位结扎示意图
1.4 观察指标
(1)手术与术后康复情况:手术时间、术中出血量、术后首次排气时间、下床活动时间、住院时间。(2)治疗效果:无效:临床症状及体征未改善或加重;有效:临床症状及体征减轻;显效:临床体征及症状基本消失,切口愈合良好且无并发症发生。显效例数、有效例数计入总有效。(3)疼痛程度:≥6岁采用视觉模拟量表、<6岁采用笑脸疼痛评分评估术前1 d及术后6 h、12 h、24 h、48 h疼痛程度,评分范围:0~10分,评分越高表示疼痛越剧烈[11-12]。(4)术前1 d及术后第1天、第3天、第7天取外周血3 mL,每分钟转数3 000离心10 min,分离血清冷藏待检。以酶联免疫吸附试验检测血清TIMP-2、CRP水平。(5)并发症情况:阴囊水肿、阴囊血肿、积液残留、皮下气肿。(6)复发情况:术后随访1年,记录复发率。
1.5 统计学处理
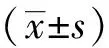
2 结 果
2.1 两组手术与术后康复情况的比较
研究组手术时间长于对照组(P<0.05);两组术中出血量、下床活动时间、术后首次肛门排气时间、住院时间差异无统计学意义(P>0.05)。见表2。

表2 两组患儿手术与术后康复情况的比较
2.2 两组治疗效果的比较
研究组治疗总有效率高于对照组(96.00% vs. 81.63%,P<0.05)。见表3。
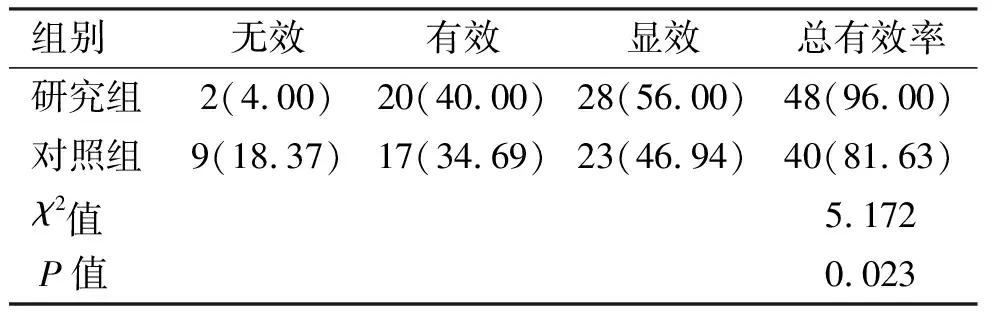
表3 两组患儿治疗效果的比较[n(%)]
2.3 两组疼痛程度的比较
术后6 h、12 h、24 h、48 h,两组疼痛程度评分呈降低趋势(P<0.05),两组间差异无统计学意义(P>0.05)。见表4。
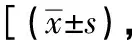
表4 两组患儿术后疼痛程度的比较分]
2.4 两组血清TIMP-2、CRP水平的比较
血清TIMP-2、CRP水平组间-时间交互作用差异有统计学意义(P<0.05);术前1 d及术后第1天、第3天、第7天,两组血清TIMP-2水平均呈逐渐降低趋势,CRP水平呈先升高后降低趋势(P<0.05);两组间差异无统计学意义(P>0.05)。见表5。

表5 两组患儿血清TIMP-2、CRP水平的比较
2.5 两组并发症的比较
两组并发症发生率差异无统计学意义(4.00% vs. 10.20%,P>0.05)。见表6。

表6 两组患儿并发症的比较[n(%)]
2.6 复发情况
术后随访1年,研究组失访2例,对照组失访4例。完成随访的患儿中,研究组无复发;对照组复发6例,复发率为13.33%(6/45)。研究组复发率低于对照组(χ2=4.811,P=0.028)。
2.7 典型病例手术图片
典型病例1:患儿1岁半,病程6个月,右侧疝囊直径约18 mm;行腹腔镜下双线不同部位疝囊高位结扎术;术后1年未出现复发(图2)。典型病例2,患儿1岁2个月,病程14个月,左侧疝囊直径约23 mm;行腹腔镜下双线不同部位疝囊高位结扎术;术后1年未出现复发(图3)。

图2 内环口直径18 mm图3 内环口直径23 mm
3 讨 论
近年外科技术迅速发展及快速康复外科理念不断完善,微创手术在腹股沟疝治疗方面备受关注。腹腔镜手术因创伤轻、术后康复快,逐渐取代开放手术成为儿童腹股沟斜疝的首选治疗方案[13]。单线疝囊高位结扎术在腹腔镜辅助下可确保腹股沟解剖结构及生理功能完整,且有较高的美观度。但结扎疝囊若未达到高位,会导致腹压升高,增加复发风险。另有研究表明[14],疝囊颈直径>15 mm,腹膜松弛会增加内环口张力,单线结扎极易松脱,也会导致复发。因此,进一步优化手术方案对改善预后尤为重要。本研究于腹腔镜下采用不同部位行双线疝囊高位结扎术,以增强结扎效果,减少术后复发。具体分析如下。
本研究结果显示,两组术后首次排气时间、下床活动时间、住院时间差异均无统计学意义(P>0.05),研究组手术时间长于对照组(P<0.05),说明两种手术方式均能有效改善病情,促进术后恢复;研究组会增加手术难度,延长手术时间。分析原因为研究组采用两次疝囊高位结扎在避免腹壁穿刺结扎导致切割松弛的同时,结扎线可与腹股沟管形成应力角度,减轻腹腔内压力、肠管重力对腹股沟管内环口冲击,利于结扎口愈合;而两次结扎操作必然会增加手术难度,延长手术时间。术后疼痛、安全性是影响术后恢复的重要因素,黄小惠等[15]的研究显示,腹腔镜单通道腹膜外高位结扎术能提高腹股沟疝的疗效、有效降低术后疼痛。本研究结果显示,术后6 h、12 h、24 h、48 h两组疼痛程度评分及并发症发生率差异均无统计学意义(P>0.05),可能与本研究样本量较小有关。此外,术中应注意以下方面:(1)对于肥胖患儿,根据具体情况选择合适的脐部Trocar,置入过程中应提起腹壁进行操作,避免加重组织损伤;(2)注意疝囊颈与内环口测量结果,操作期间应加强内环口腹膜薄弱区。
CRP是肝脏合成的急性蛋白,是手术患者评估围术期炎症反应的常用指标,受术中损伤、疼痛等因素影响,血清CRP浓度会急剧升高,且浓度变化与损伤程度呈正相关[16-17]。TIMP-2是基质金属蛋白酶抑制剂,能减缓细胞外基质降解。研究报道[18-19],血清TIMP-2浓度与腹股沟疝术后复发存在相关性。另有研究显示[20],腹股沟疝术后血清TIMP-2浓度升高,且明显高于正常人群。血清TIMP-2可作为反映腹股沟疝患者预后的敏感性指标。本研究经动态监测可知,术后第1天、第3天、第7天两组血清TIMP-2较术前持续降低,CRP水平较术前呈先升高后降低趋势,两组差异无统计学意义(P>0.05),分析认为,双线与单线行疝囊高位结扎术均为微创手术,经腹腔镜操作术野清晰,可提高操作精度,获得良好的治疗效果,抑制相关病情因子释放。本研究术后两组均随访1年,研究组无复发病例,对照组复发率为13.33%。进一步证实,腹腔镜下双线不同部位疝囊高位结扎术可有效降低儿童巨大疝术后复发风险。考虑原因可能为巨大疝囊内环口腹膜松弛,活动范围及张力较大,单线高位结扎内环口束缚效果有限,腹腔压力增大时会造成结扎位置撕裂,导致复发。
综上,相较单线疝囊高位结扎术,腹腔镜下双线不同部位疝囊高位结扎术可提高治疗效果,预防术后复发,且具有较高安全性。由于本研究样本量较小,可能造成结果偏倚,有待大样本量研究进行深入分析。
