血清尿酸水平与精液参数及人工授精妊娠结局的相关性分析*
2023-12-06李瑾然杨元晨顾小铃陈艳男郁敏燕孙晓莉
李 鑫,李瑾然,黄 敏,吴 瑛,杨元晨,顾小铃,陈艳男,宋 建,郁敏燕***,孙晓莉***
(1 南通大学医学院,南通 226001;2 江苏省东台市人民医院妇产科;3 江苏省南京市江北医院妇产科;4 南通大学附属医院生殖医学中心)
近年来,随着人民生活条件与膳食结构的转变,高尿酸血症(hyperuricemia,HUA)在人群中的发病率逐年升高。受社会及生理因素的影响,男性HUA 发病率远高于女性[1]。目前研究[2]主要集中于HUA 与女性生殖障碍的关系,然而男性HUA 对精液质量影响的报道较少且结论不一致[3-5]。男性HUA 对妊娠结局的影响尚未见报道。在临床工作中发现,患有HUA的男性往往合并肥胖症,且行宫腔内人工授精(intrauterine insemination,IUI)治疗效果不佳。因此,本研究回顾性分析2015 年1 月—2020 年9 月于南通大学附属医院生殖医学中心行IUI 治疗的1 040 对夫妻的临床资料,以探讨HUA 与男性精液参数及IUI 妊娠结局的相关性,为HUA 男性患者的生殖健康指导提供理论参考。
1 资料与方法
1.1 一般资料
1.1.1 研究对象 调查2015 年1 月—2020 年9 月于南通大学附属医院生殖医学中心就诊不育的1 040 对拟行IUI 治疗的不孕不育夫妻,所有患者均按照本中心操作规程,详细记录病史并完善相关检查。入组标准:夫妻双方有正常性生活且未避孕未孕1年,男方有轻度弱精症或畸形精子症,女方本院或外院行输卵管造影确保至少有一侧输卵管通畅。排除标准:患有糖尿病、脂肪肝、恶性肿瘤以及其他异常病史、有长期服药史等可能对尿酸代谢、精液常规参数产生明显影响的男性不育患者。男方年龄(29.32±3.80)岁,尿 酸(358.77±83.40)μmol/L,BMI(25.03±3.80)kg/m2;女方年龄(28.39±3.22)岁,不孕年限(2.66±2.01)年,BMI(22.90±4.01)kg/m2。
1.1.2 分组标准 根据2004 年中华风湿病协会的原发性痛风防治指南[6]将男性患者以血清尿酸水平分为正常尿酸组(≤416 μmol/L)817 例和高尿酸组(>416 μmol/L)223 例。考虑到BMI 为尿酸的混杂因素[5],血清尿酸水平随BMI 的增加而增加,同时BMI也会影响精液参数和妊娠结局,因此又根据BMI 将男性患者分为肥胖组(BMI≥28 kg/m2)206 例与非肥胖组(BMI<28 kg/m2)834 例[7]。
1.2 血清尿酸与精液检测 患者空腹8~12 h 后,次日采集静脉血3 mL 离心后,采用西门子全自动生化分析仪测定血清尿酸。在禁欲2~5 d 后,通过手淫法取精液,收集到取精杯中,于37 ℃水浴箱孵育30 min,待全部液化后进行精液常规分析。参照WHO《人类精液检查与处理实验室手册》第5 版标准,采用重力分析法测定精液体积(semen volumn,SV),计算机辅助精液分析系统测定精子浓度(sperm concentration,SC)和前向运动精子率(proportion of progressively motile spermatozoa,PR%)。精子分析仪计数并计算优化前的前向运动精子总数(total progressive motile sperm count,TPMSC),其中TPMSC=SV×SC×PR%。用Sperm Grad 密度梯度离心法处理收集洗涤后的精子,统计优化后精子浓度(optimized sperm concentration,OSC)、优化后前向运动精子率(optimized proportion of progressively motile spermatozoa,OPR%)、优化后前向运动精子总数(processedtotal motile sperm count,PTMSC)。精子形态(sperm morphology,SM)采用Kruger 标准人工进行评估2 次取平均值[8]。
1.3 人工授精治疗
1.3.1 促排方案与卵泡监测 根据女性实际状况,选用自然周期与促排人工周期两种方案。月经第10天起阴道超声监测卵泡发育和子宫内膜厚度,根据卵泡大小及时调整尿促性素用量。当卵泡平均直径达到17~20 mm,或监测到尿促黄体生成素阳性时,肌肉注射人绒毛膜促性腺激素(human chorionic gonadotropin,HCG)5 000~10 000 IU。对以往有HCG扳机不排卵的患者采用重组HCG 250 μg 或短效促性腺激素释放激素-α 0.1 mg 扳机[9-10]。
1.3.2 IUI 操作与妊娠结局 扳机后24~36 h 进行IUI。患者取膀胱截石位,常规消毒,窥阴器扩张阴道,用含甲硝唑的生理盐水冲洗阴道,干棉球将宫颈擦净。将经洗涤处理的精子混悬液用一次性人工授精管缓缓注入宫腔,停留2~3 min,退出导管。术后嘱患者抬高臀部,仰卧休息30 min。IUI术后第2 天行B 超检查,以确定是否排卵,如已排卵行黄体支持。IUI 后2 周行血β-HCG 或尿酮体测定,>5 IU/L 为生化妊娠(HCG 阳性);IUI 后35 d 阴道B 超发现宫内孕囊和原始心管搏动,确诊为临床妊娠,继续黄体支持到妊娠70 d 后逐渐减量至妊娠90 d 停药;若确定临床妊娠后因早期胚胎发育停止自然流产则定义为流产组。经过70 d B 超监测胚胎发育正常后转入产前检查门诊,持续跟踪患者妊娠结局,最终生产活婴均算作持续妊娠组。
1.4 统计学方法 采用SPSS 25.0 软件进行数据分析,正态分布的连续变量以±s 表示,组间比较采用t 检验;偏态分布的连续变量以中位数(四分位间距)表示,组间比较采用秩和检验;分类资料以频数和率表示,组间比较采用Pearson χ2检验,计数资料采用例或百分率(%)表示,行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 不同尿酸患者一般资料比较 高尿酸组与正常尿酸组男方的年龄、不孕年限、女方BMI 差异均无统计学意义(均P>0.05),但是两组的男方BMI、男方尿酸、女方年龄差异均有统计学意义(均P<0.05),见表1。

表1 两组患者的一般资料比较
2.2 不同尿酸患者精液参数的比较 单独分析尿酸对精液参数的影响,发现高尿酸组男性的SV 显著低于正常尿酸组(P<0.05),两组间其余7 项精液参数差异无统计学意义(P>0.05)。为了排除BMI 的干扰,进一步分析肥胖组与非肥胖组中尿酸对男性精液参数的影响。由表2 可见,无论在肥胖组还是非肥胖组,高尿酸组与正常尿酸组的精液参数指标差异均无统计学意义(均P>0.05),但是在数值上高尿酸组男性的TPMSC 低于正常尿酸组。另外在精液优化处理后,无论是肥胖组还是非肥胖组,尿酸高低不会对优化后的精液质量产生明显影响(P>0.05),在数值上正常尿酸组的PTMSC 高于高尿酸组。

表2 尿酸对精液参数的影响
2.3 不同尿酸患者人工授精结局的比较 在肥胖组,正常尿酸组男性配偶的HCG 阳性率、临床妊娠率、持续妊娠率、流产率在数值上高于高尿酸组;对于非肥胖组,高尿酸组男性配偶的HCG 阳性率、临床妊娠率、持续妊娠率、流产率在数值上高于正常尿酸组,见表3。
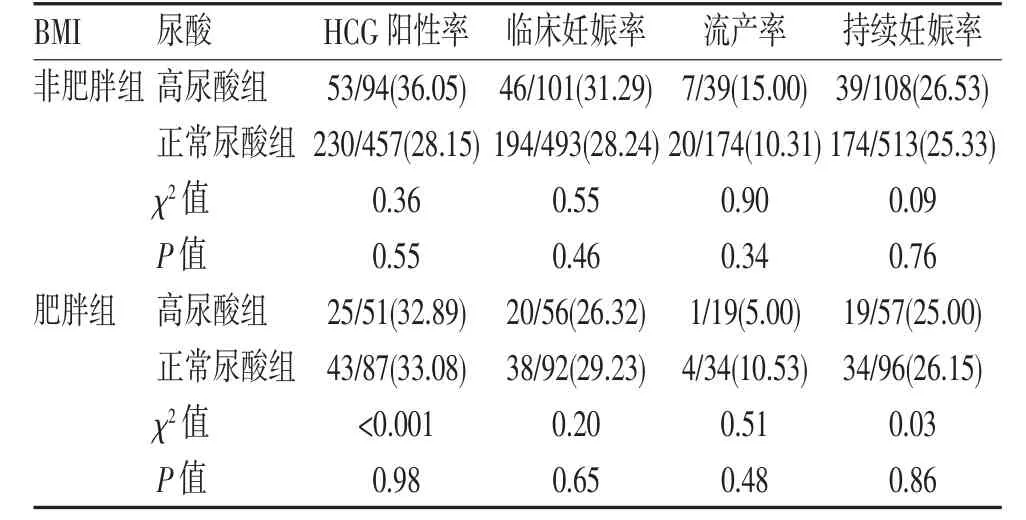
表3 男性尿酸对妊娠结局的影响
2.4 临床妊娠率相关因素的Logistic 回归 将男方尿酸、男方BMI、女方年龄纳入多因素Logistic 回归分析,结果提示男方BMI、女方年龄、男方尿酸均不是临床妊娠率的独立影响因素(P>0.05),见表4。
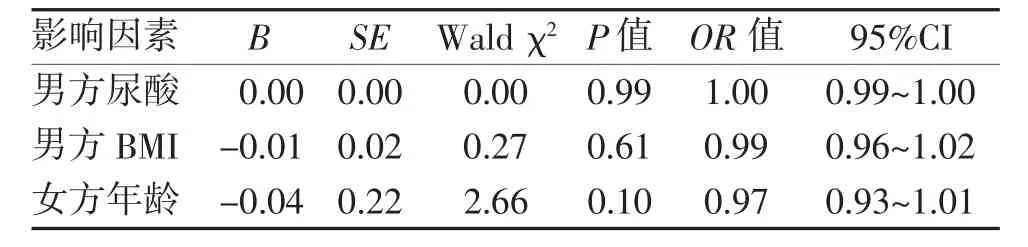
表4 临床妊娠率相关因素Logistic 回归分析
3 讨论
尿酸是由嘌呤核苷酸经过一系列生化反应生成的,体内尿酸由肾脏、肝脏、肠道参与排泄,转运尿酸的转运蛋白包括尿酸盐转运蛋白1、有机阴离子转运蛋白4、葡萄糖转运蛋白9 等,如果机体长期摄入过多高嘌呤高果糖食物,同时对尿酸的排泄不足就容易产生HUA[2]。近年来研究[11]表明,尿酸的生理功能具有双重属性。在精浆中存在多种有机酸包括抗坏血酸、柠檬酸、尿酸等,尿酸与其他有机酸一样具有强大的抗氧化能力,而过量的尿酸呈现出氧化性,对机体内活性氧簇灭活减少[12]。
不孕症是一个全球性的健康问题,约有15%的夫妇患有不孕症,其中约一半的不孕症与男性因素相关[13]。第6 版《WHO 人类精液检查与处理实验室手册》将精液活性氧和氧化应激纳入精液质量评价体系[14]。精子的生理活性氧调节精子运动、获能、顶体反应及精子-卵母细胞融合等生理过程。氧化应激则通过损伤精子中线粒体、蛋白质、DNA 链对精子功能产生不利影响。上述病理过程最终导致临床妊娠率降低、流产率增加和下一代疾病风险增加[15-16]。精浆中尿酸对精液质量的临床意义报道较少且结论不一致,部分学者[8,17]认为精浆中的尿酸可以保护精浆中精子免受氧化应激损伤,有利于生殖。也有研究[18]报道,精浆中的尿素和尿酸对精子形态及卵胞浆内单精子注射的受精率有负面影响。杨潇[19]发现雄性小鼠睾丸中嘌呤代谢中间产物腺苷通过高血糖及胰岛素抵抗引发睾丸代谢紊乱。
血清尿酸对精液参数的影响,国内外报道[3-4,12]也不一致。有学者[12]报道HUA 可能通过改变男性生殖激素水平、改变氧化应激水平、破坏内皮素/一氧化氮平衡(导致内皮功能障碍)、影响附睾分泌功能和改变精液微环境(如降低α-葡萄糖苷酶的浓度)等方面降低男性生育能力。安琪等[4]报道血清尿酸水平与精液质量之间的相关性不明确,但血清中高尿酸水平可影响35~39 岁精液量、30~34 岁精液液化时间。另有学者[3]报道越年轻患者,健康宣教后改善生活方式对尿酸值及精液质量的改善就越明显。本研究通过对比不同尿酸患者的SV 发现,HUA 显著降低男性SV。但考虑到HUA 患者往往合并有代谢综合征,本研究进一步对比不同BMI 分组间两尿酸亚组的精液参数,发现正常尿酸亚组精液参数中TPMSC 在数值上高于高尿酸亚组。另外,本研究还发现通过密度梯度离心剔除部分缺陷精子后,正常尿酸亚组男性PTMSC 在数值上仍高于高尿酸亚组。
男方血清尿酸及代谢综合征与辅助生殖妊娠结局的报道较少,大部分研究仅关注女方因素而忽略男方因素对妊娠结局的影响。白锐[20]报道男性肥胖产生氧化应激与炎症对精子产生损伤,如端粒长度变短、线粒体活性降低、DNA 碎片增加等。上述变化可能会导致体外受精助孕过程中受精率、胚胎质量和临床妊娠率降低。本研究通过多因素Logistic 回归分析,发现女方年龄、男方尿酸、男方BMI 均不是影响临床妊娠率的独立危险因素。但本研究发现肥胖合并HUA 男性配偶的HCG 阳性率、临床妊娠率、持续妊娠率在数值上低于肥胖但尿酸正常的男性,推测肥胖与HUA 可以协同对精液质量产生负面影响,肥胖伴随的性腺激素紊乱、慢性炎症、阴囊温度改变、表观遗传等对男性生殖功能产生不利影响,最终导致不良妊娠结局。非肥胖合并HUA 男性配偶的HCG 阳性率、临床妊娠率、持续妊娠率在数值上反而高于非肥胖尿酸正常男性,推测适当高尿酸水平可能通过抗氧化对精子起保护作用。有学者[12]通过同时对精浆尿酸和血清尿酸做相关性分析,两者并无相关性,并提出精浆尿酸有利于男性生殖健康,由于血清尿酸不能透过睾丸屏障,HUA 通过全身氧化应激状态损害男性生殖系统。
总之,男性高尿酸水平可能降低男性SV,但对其他精液参数及人工授精妊娠结局的影响尚不明确。肥胖合并HUA 导致的代谢紊乱可能是导致男性精子质量下降的深层原因。但本研究为回顾性研究,受混杂因素和纳排标准的干扰。未来考虑开展多中心研究纳入更多患者,进行前瞻性实验设计,进一步明确尿酸对男性生殖功能的影响,为HUA 男性不育患者的诊治提供可靠的理论参考。
