老年骨质疏松性骨折患者定量CT法骨密度测量值及血清BALP、IGF1、25(OH)D3水平检测意义*
2023-12-03马惠倪夏晶晶
马惠倪 夏晶晶
江阴市中医院 (江苏 江阴 214400)
骨质疏松症属于全身性骨骼疾病,多见于中老年群体,主要表现为单位体积内骨量下降及骨微观结构退化,致使患者骨脆性增加,极易并发骨折[1-3]。近年来,骨质疏松性骨折发病率呈明显增长趋势,已成为我国中老年群体常见骨折类型[4]。骨密度测量是骨质疏松症诊断及骨折风险预测的重要手段。定量CT不仅可测定骨密度值,还可清晰显示机体骨解剖结构,为临床推荐骨质疏松性骨折预测及病情评估的重要方式[5]。骨特异性碱性磷酸酶(Bone isoenzyme alkaline phosphatase,BALP)、胰岛素样生成因子1(insulin like growth factor-1,IGF1)、25羟维生素D3[25-dihydroxyvitamin D3,25(OH)D3]可反映机体骨吸收及形成情况,为骨质疏松症常用评价指标[6-8]。本研究分析定量CT法骨密度测量值与骨质疏松性骨折患者BALP、IGF1、25(OH)D3的关系,结果如下。
1 资料与方法
1.1 临床资料选取2018年12月~2021年12月我院60例骨质疏松性骨折患者作为观察组,另选取同期60例单纯骨质疏松症患者作为对照组。医院医学伦理审批号为(202226)。
纳入标准:均符合骨质疏松症诊断标准[9],发病72h内入院;年龄60~75岁;患者自愿签署知情同意书,临床资料详细完整;排除标准:近期接受激素治疗者;巨大外力所致骨折者;近期接受影响骨代谢药物者;重要器官功能不全者;临床资料缺乏者。
1.2 方法骨密度检查,采用GE 16排螺旋CT扫描,电流120mA,电压120kV,层厚1 mm,视野40cm,扫描时以QCT固体体膜(Mindways公司)放置于腰部,扫描L1椎体,上传至CTpro骨密度分析系统,获取骨密度值。
入院次日进行血清指标检测,抽取5mL空腹肘静脉血,离心处理(3500r/min,10min,13.5cm),留取血清储存于-60℃;以酶联免疫吸附法测定BALP、IGF1水平,电化学发光法测定25(OH)D3水平,操作严格按照试剂盒(武汉漠沙克生物科技有限公司)说明书。BALP正常值范围1.7-10.1 U/L;IGF1正常值范围250-580 μg/L;25(OH)D3正常值范围60-120 nmol/L。
1.3 统计学方法采用统计学软件SPSS 22.0处理数据,计量资料用()描述,t检验;计数资料用n(%)表示,χ2检验;Logistic回归方程分析影响因素,Pearson相关系数模型分析相关性;受试者工作特征(Receiver operating characteristic,ROC)曲线评价预测价值。P<0.05表明差异有统计学意义。
2 结果
2.1 两组临床资料、骨密度、BALP、IGF1、25(OH)D3比较观察组骨密度、IGF1、25(OH)D3较对照组低,BALP较对照组高,差异有统计学意义(P<0.05)。见表1。
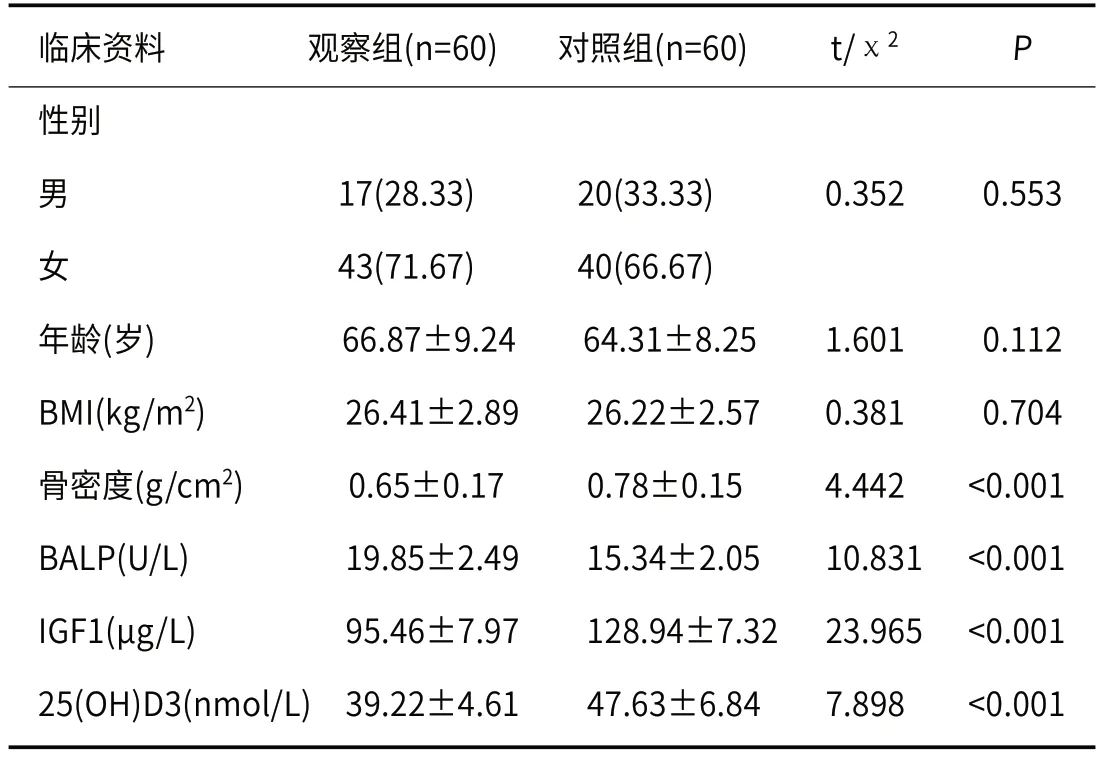
表1 两组临床资料、骨密度、BALP、IGF1、25(OH)D3比较
2.2 骨质疏松性骨折影响因素的Logistic回归分析以骨质疏松症患者是否发生骨折作为因变量(否=0,是=1),以观察组与对照组差异有统计学意义的因素(骨密度、BALP、IGF1、25(OH)D3)作为自变量,Logistic回归分析,骨密度、BALP、IGF1、25(OH)D3是骨质疏松性骨折的独立影响因素(P<0.05),见表2、3。

表2 自变量赋值方法
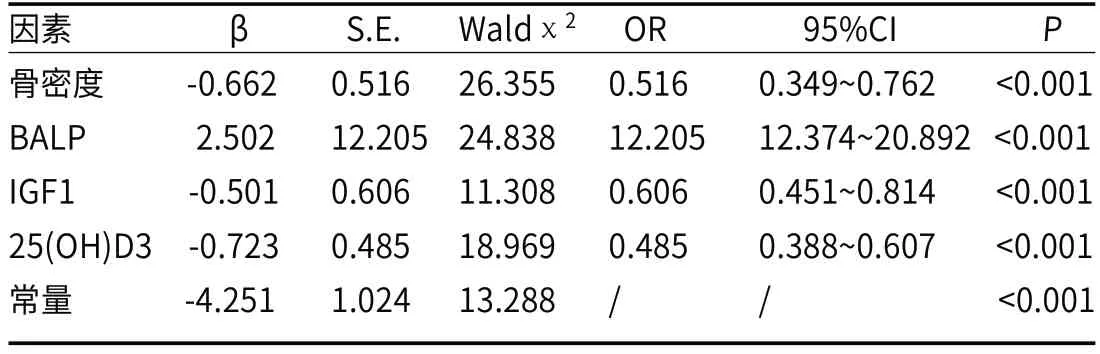
表3 骨质疏松性骨折影响因素的Logistic回归分析
2.3 构建Logistic 回归模型的有效性及拟合性利用4个独立影响因素构建Logistic 回归模型为-4.251-骨密度×0.662+BALP×2.502-IGF1×0.501-25(OH)D3×0.723。经检验,似然比卡方=224.96,DF=8,P<0.001,提示模型建立具有统计学意义;Wald卡方=156.41,DF=7,P<0.001,提示模型构建有效。采用Hosmer-Lemeshow拟合优度检验显示Chi-Square=14.882,DF=8,P=0.843,提示模型拟合效果较好。
2.4 Logistic回归模型对骨质疏松性骨折的预测价值采用Logistic回归模型统计分析,得到骨质疏松性骨折发生的预测概率P。根据预测值和真实值绘制ROC曲线,AUC为0.893(95%CI:0.823~0.942),当Log(P)>2.15时,预测敏感度为71.67%,特异度为96.67%。见图1。
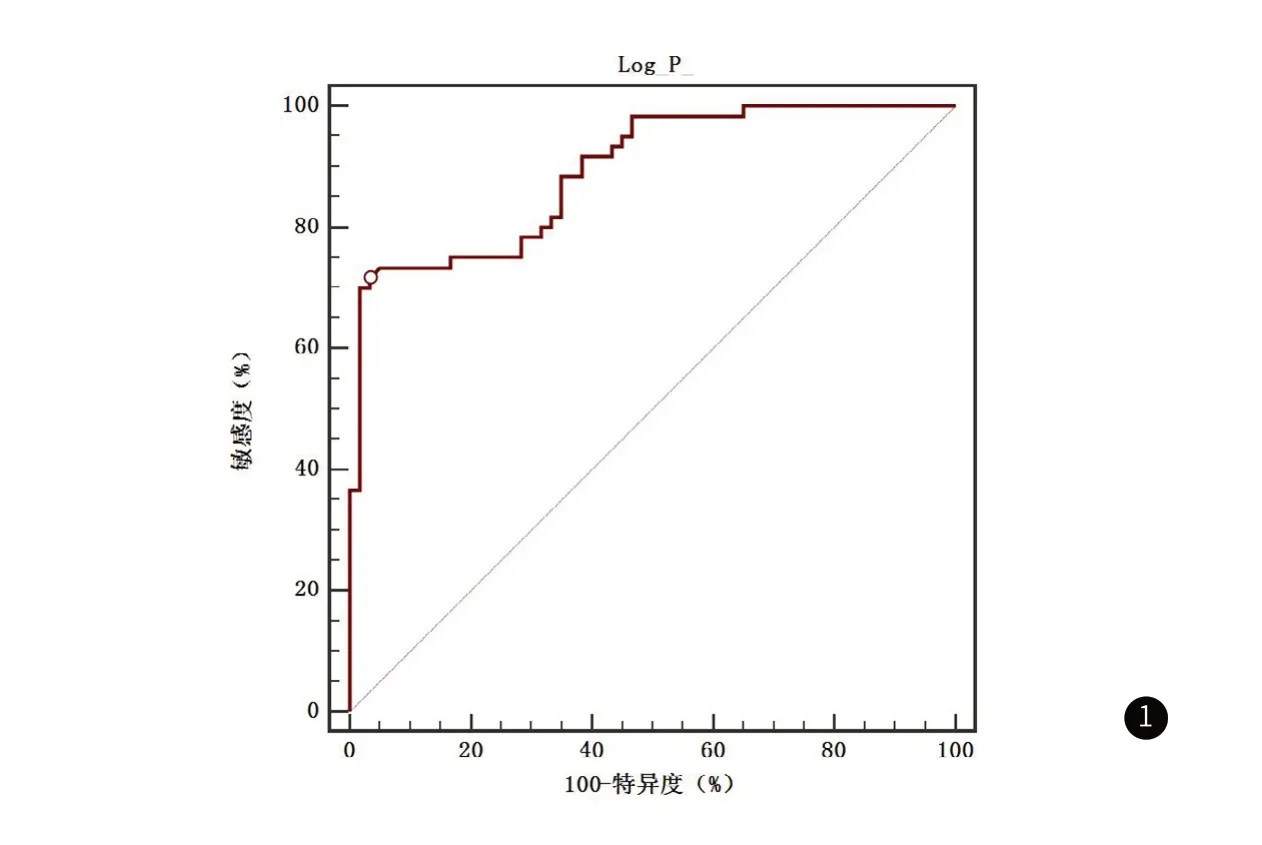
图1 Logistic回归模型对骨质疏松性骨折的预测价值
2.5 骨密度与BALP、IGF1、25(OH)D3的关系骨质疏松性骨折患者骨密度与BALP呈负相关,与IGF1、25(OH)D3呈正相关(P<0.05)。见图2。

图2 骨密度与BALP、IGF1、25(OH)D3的关系
3 讨论
近年来,受多种因素影响,骨质疏松性骨折发病率不断攀高,尤其是老年骨质疏松性骨折已成为全球老年患者致残或致死的主要原因之一,受到社会范围内高度关注[10-11]。因此,采取有效方法评估骨质疏松患者骨折风险尤为关键。
现阶段,临床对于骨质疏松症诊断及监测多依据骨密度测定。双能X线骨密度测量具有辐射剂量低、操作方面、经济性高等优势,广泛应用于临床,但随着临床研究的不断深入,发现该方法测量松质骨与皮质骨的综合骨密度,无法较好地反映机体各部分骨密度特点,而腰椎定量CT法骨密度测定松质骨骨密度,可更好地反映机体各部分骨密度特点,且具有设备方便,检测精确等优势,已成为骨质疏松研究热点。骨质疏松症前期皮质骨骨量变化相对迟缓,相较于松质骨,皮质骨代谢转化率、表面积与体积比较低,故定量CT法测定骨密度可早期更加敏感地反映机体骨含量变化。因此,本研究采用定量CT法测定骨密度,结果显示,观察组骨密度低于对照组,提示骨质疏松性骨折患者骨密度下降更为显著。
骨密度测量是目前应用较为广泛的有效手段,具有敏感、客观等优势,但单纯骨密度测定并不能有效反映机体短期内骨改变,故临床应用具有一定局限性。骨质疏松症患者骨折后局部骨量明显减少,骨转换增加,而骨转换升高,可进一步增加患者骨折风险,再者骨折后患者疼痛及制定治疗可致使患者骨量进一步丢失,最终引起骨代谢相关指标变化。本研究中观察组IGF1、25(OH)D3较对照组低,BALP较对照组高,且其水平与骨密度显著相关,提示,骨质疏松越严重,患者BALP、IGF1、25(OH)D3变化更明显,尤其是骨折患者变化更为明显。BALP是由成骨细胞分泌可有效反映成骨细胞成熟的指标之一,检测其水平有助于了解机体成骨细胞状态,同时与骨密度密切相关,其水平升高,成骨细胞成熟,骨密度明显增加[12]。25(OH)D3作为生物体内维生素D重要贮存、转运形式,可反映维生素D含量。维生素D参与骨代谢过程,可维持血液中钙磷浓度,当其水平较低时,可诱导甲状腺旁激素分泌,释放至骨细胞,但水平过高时,又可导致甲状腺C细胞过度分泌降钙素,进而降低破骨细胞活性,使得骨转换下降,提高骨密度[13]。IGF1为参与骨细胞代谢的重要因子,在骨形成与重建方面发挥至关重要作用。相关研究指出,IGF1对骨钙素生成具有明显抑制作用,同时还可使得碱性磷酸酶活性下降,骨分化减少,导致骨密度明显下降[14]。另有学者指出,IGF受体存在于成骨、破骨细胞中,机体骨形成与吸收时,可通过结合IGF1,达到维持骨量平衡的目的[15]。
进一步研究显示,骨密度、BALP、IGF1、25(OH)D3是骨质疏松性骨折的独立影响因素,提示骨质疏松症患者骨密度、BALP、IGF1、25(OH)D3与骨折发生有关。采用ROC曲线,评价其对骨质疏松症患者骨折风险的预测价值,发现四者联合预测AUC为0.893,尤其是特异度高达96.67%,具有较高预测效能,因此,临床检测骨密度、BALP、IGF1、25(OH)D3,有助于早期骨质疏松性骨折风险,做好预防措施。但本研究选例偏倚,有待临床扩大样本量作进一步证实。
综上所述,骨质疏松性骨折患者定量CT法测量骨密度与BALP、IGF1、25(OH)D3显著相关,且检测骨密度、BALP、IGF1、25(OH)D3,可早期骨质疏松性骨折风险,有助于临床早期采取预防措施。
