枳厚通腑泄热汤灌肠联合针刺治疗非重症急性胰腺炎30例
2023-11-29张建波南云广刘伟刘莉萍姜波刘敬西姜普生
张建波 南云广 刘伟 刘莉萍 姜波 刘敬西 姜普生
急性胰腺炎是由各种病因激活胰腺内胰酶,引起胰腺组织自身消化,出现胰腺出血、坏死、水肿等的病症,可引发多器官功能衰竭,严重威胁患者的生命安全[1]。急性胰腺炎属于中医的“腹痛”“脾心痛”范畴,多种病因导致肝胃升降失调,肝失疏泄,气机不畅,湿热内郁,郁久生瘀生毒,出现湿、热、毒、瘀等有形之邪,导致中焦阻滞,传导失职,导致腑实内结,腑气不通[2]。结合改变的病因病机特点,中医当以清热解毒、活血祛瘀、燥湿祛痰、通里攻下为主要治疗原则[3]。本研究对30例非重症急性胰腺炎患者在常规治疗基础上,运用枳厚通腑泄热汤灌肠联合针刺治疗,结果如下。
1 对象与方法
1.1 对象
选取沭阳仁慈医院2021年2月~2023年1月收治的65例非重症急性胰腺炎患者,参考随机数字表法分为治疗组33例和对照组32例。治疗组脱落3例(1例拒绝继续治疗或主要要求停止治疗,1例未规范治疗或复检,1例失访),剩余30例中男性20例,女性10例,年龄32~60岁,平均(43.27±8.09)岁,其中胆源性18例、非胆源性12例。对照组脱落2例(1例增加其他需及时治疗的病变,1例发生严重不良事件需终止治疗),剩余30例中男性21例,女性9例,年龄33~58岁,平均(43.03±8.31)岁,其中胆源性20例、非胆源性10例。两组的资料无明显差异(P>0.05),具有可比性。本研究经沭阳仁慈医院伦理委员会批准(批准文号:202101034号)。
1.2 纳入标准
(1)符合中国急性胰腺炎诊治指南的诊断标准[4],符合轻症急性胰腺炎的标准;(2)符合急性胰腺炎中医诊疗专家共识意见中湿热毒瘀证的诊断标准[5],主症为腹部刺痛,拒按,皮肤瘀斑,胸脘痞满,恶心呕吐;次症为大便黏结、发热口渴,小便赤短,日晡潮热,舌红有瘀斑,苔黄腻,脉弦数;(3)首次发病,病程不超过24小时;(4)阅读并签订知情同意书。
1.3 排除标准
(1)重症急性胰腺炎;(2)心、肝、肺、肾、脑等需要器官严重病变;(3)精神异常,药物、酒精依赖史;(4)不接受针刺治疗者;(5)皮肤溃烂或皮肤病变;(6)术后继发胰腺炎;(7)严重胃肠道病变;(8)既往胰腺炎病史。
1.4 脱落标准
(1)拒绝继续治疗或主动要求停止治疗;(2)失访者;(3)未规范治疗或复检;(4)资料不全无法判断疗效;(5)发生严重不良事件需终止治疗;(6)增加其他需及时治疗的病变。
1.5 治疗方法
对照组进行常规基础治疗,包括卧床休息,胃肠减压,抑制胰腺分泌,纠正水、电解质紊乱,抗感染,早期营养支持。
治疗组在对照组基础上,使用枳厚通腑泄热汤灌肠联合针刺治疗。枳厚通腑泄热汤组成:厚朴15 g、枳实15 g、大黄15 g、黄芩15 g、柴胡15 g、桃仁10 g、莱菔子10 g、木香10 g、白豆蔻10 g、丹参10 g、白芍12 g,甘草6 g,由沭阳仁慈医院煎药房进行统一煎制,每剂取汁200 mL。患者在灌肠前排便,取左侧卧位头低脚高位,药剂温度保持在37℃,使用碘伏消毒肛周局部皮肤,润滑肛管,使用肛管插入3 cm后,注入20~30 mL药液扩张肠管,然后送入30 cm的肛管,动作轻柔避免损伤直肠,以患者耐受为度缓慢注入100 mL药液,然后停留1小时,每日治疗2次。选取外关(双)、足三里(双)、阴陵泉(双)、血海(双)及气海、中脘、膻中为主穴,按照《腧穴名称与定位》进行腧穴定位,选取一次性无菌毫针(苏州医疗用品,0.25×40 mm),外关直刺0.5寸、足三里、阴陵泉直刺1~1.5寸、血海斜刺0.5~1寸,行泻法;气海、中脘直刺1~1.5寸、膻中斜刺0.5寸,行平补平泻法;每日治疗1次,连续治疗7天。
1.6 观察指标
1.6.1 中医疗效 患者在治疗7天后,由同一主治医师参考《中药新药临床研究指导原则》中量化标准对湿热毒瘀证的主次症进行评分[5],拟定:(1)临床控制,湿热毒瘀证主次症基本消失,证候评分减少≥95%;(2)显效,湿热毒瘀证主次症明显减轻,证候评分减少≥70%;(3)有效,湿热毒瘀证主次症减轻,证候评分减少≥30%;(4)无效,湿热毒瘀证主次症无改变,证候评分减少不足30%。
总有效率=(临床控制+显效+有效)/30×100%
1.6.2 西医疗效[6]患者在治疗7天后,由同一主治医师来评估,分为:(1)治愈,症状完全消失,血尿淀粉酶复常,影像学胰腺复常;(2)好转,症状显著好转,血尿淀粉酶显著降低,影像学胰腺形态改善;(3)无效,症状无改变或加重,血尿淀粉酶无改变,影像学胰腺形态无改善甚至加重。
总有效率=(30-无效)/30×100%
1.6.3 症状改善情况 随访记录患者主要症状的恢复时间,包括腹痛、腹胀的消失时间和首次排便时间;患者每日进行血常规检验,记录患者血淀粉酶和尿淀粉酶的恢复时间。由同一位医师通过电话、微信等方式进行定期随访并记录。
1.6.4 预后 在治疗前(就诊时)和治疗后(治疗7天后),对预后运用急性生理学和慢性健康评估系统(acute physiology, age and chronic health evaluation Ⅱ,APACHE-Ⅱ)进行评估[7],评估项目包括年龄、直肠温度、心率、动脉血PH、血液酸碱度、呼吸频率、红细胞压积、白细胞计数等,患者完成全部检查后交给同一医师进行统计评分。
1.6.5 病程严重程度 在治疗前(就诊时)和治疗后(治疗7天后),对患者的病情严重程度运用急性胰腺炎床边指数(beside index of severity in acute pancreatitis,BISAP)进行评估[8],评估项目包括年龄、意识、血尿素氮、胸膜渗出共五项内容,患者完成全部检查后交给同一医师进行统计评分,每项0~1分,分值越小则病情越轻,由同一位具有7年以上临床经验的医师对患者的病情进行诊断,诊断时以完成各项实验室及超市检查。
1.6.6 CT影像学 在治疗前(就诊时)和治疗后(治疗7天后),对患者的影像学病变程度运用改良CT严重指数(Improved CT severity index,MCTSI)进行评估[9],项目包括胰腺炎症状态、胰腺坏死、并发症3个项目,分别记为为0、2、4分,由2位具有5年以上临床经验的影像学医师进行评分,意见不一致时通过协商统一最终数据。
1.6.7 血清理化指标 在治疗前(就诊时)和治疗后(治疗7天后),采集患者的外周静脉血标本,经离心处理后保留血清,在发光免疫分析仪(罗氏cobas e411型)上运用免疫放射法测定血清中高迁移率族蛋白1(high mobility group protein 1,HMGB1)、中性粒细胞明胶酶相关脂质运载蛋白(neu-trophil gelatinase-associated lipocalin,NGAL)、单核细胞趋化蛋白-1(monocyte chemotactic protein-1,MCP-1)的水平,运用免疫比浊法测定D二聚体的水平,试剂盒由上海臻科生物公司生产。在全自动生化分析仪(日立7180型)上运用双缩脲法测定纤维蛋白原(fibrinogen,FIB)的水平,使用散射比浊法测定血小板聚集率的水平。全部患者在完成相关检测后,由同一位统计医师处理数据。
1.7 统计学处理

2 结果
2.1 中医疗效比较
治疗7天后,治疗组非重症急性胰腺炎患者中医总有效率为96.67%,对照组为80.00%,组间差异显著(P<0.05)。见表1。

表1 两组非重症急性胰腺炎患者的中医总有效率对比(例)
2.2 西医疗效比较
治疗组非重症急性胰腺炎患者的西医总有效率90.00%,对照组为66.67%,组间差异显著(P<0.05)。见表2。

表2 两组非重症急性胰腺炎患者的西医总有效率对比(例)
2.3 症状及淀粉酶恢复时间比较
治疗组首次排便时间、腹痛、腹胀的消失时间、血淀粉酶和尿淀粉酶的恢复时间均明显短于对照组,组间差异明显(P<0.05)。见表3。
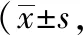
表3 两组非重症急性胰腺炎患者的症状及淀粉酶恢复时间对比天)
2.4 APACHE-Ⅱ、BISAP、MCTSI比较
治疗前,两组的APACHE-Ⅱ、BISAP、MCTSI无明显差异(P>0.05);治疗后,两组的APACHE-Ⅱ、BISAP、MCTSI显著降低,治疗组的APACHE-Ⅱ、BISAP、MCTSI低于对照组(P<0.05)。见表4。
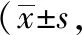
表4 两组非重症急性胰腺炎患者的APACHE-Ⅱ、BISAP、MCTSI比较分)
2.5 炎症指标比较
治疗前, 两组的HMGB1、 NGAL、 MCP-1无明显差异(P>0.05);治疗后,两组的HMGB1、NGAL、MCP-1明显低于治疗前,且治疗组的HMGB1、NGAL、MCP-1低于对照组(P<0.05)。见表5。
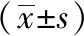
表5 两组非重症急性胰腺炎患者的HMGB1、NGAL、MCP-1比较
2.6 血液指标比较
治疗前,两组的D二聚体、FIB、血小板聚集率无明显差异(P>0.05);治疗后,两组的D二聚体、FIB、血小板聚集率显著降低,且治疗组D二聚体、FIB、血小板聚集率低于对照组(P<0.05)。见表6。
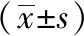
表6 两组非重症急性胰腺炎患者的D二聚体、FIB、血小板聚集率比较
3 讨论
急性胰腺炎的病因复杂,与感染、炎症反应、内分泌、遗传、自身免疫性病变等因素有关[10]。随着生活水平的改善,过食肥甘厚味、生冷、胆道病变、情志内伤等因素导致急性胰腺炎的发病率逐年提高[11]。笔者结合多年急性胰腺炎的中医诊疗经验,认为该病的根本病机为湿热毒瘀证,以气血亏虚为本,以湿、热、毒、瘀为主要病理因素[12]。该病病位在中焦,脾主运化升清,喜燥恶湿,脾气亏虚, 则水谷精微运化不畅,加之素体肾阳亏虚,水饮蒸腾无力,化为水湿,水湿停滞泛滥,出现胰腺渗出液;或水湿瘀久化热,湿热互结,产生痰浊,痰热凝结酿成热毒,腐蚀血管脉络,导致血行不畅,产生毒瘀,湿热瘀毒互搏,壅塞肠道,导致腑气不通;气机阻滞,肝失疏泄,出现胀、痛、恶心呕吐等症,形成恶性循环;热毒炽盛,邪毒内陷,导致脏腑衰败,发为此症[13]。
本研究选用枳厚通腑泄热汤治疗,以厚朴、枳实、大黄、柴胡用作君药,厚朴、枳实能攻下通腑,除满;大黄能破积解毒,凉血;柴胡能疏肝退热;以黄芩、木香、白豆蔻、莱菔子用作臣药,黄芩能清热解毒,燥湿;白豆蔻、莱菔子、木香能宽中理气,降气止呕;其余药用作佐使药,丹参、桃仁能活血祛瘀,润肠通便;白芍、甘草能养血敛阴;全方合用,共同发挥清热解毒、通腑攻下、活血祛瘀、祛湿化痰、宽中理气、降逆止呕等功效,使热毒得排,疼痛得解,血瘀得活。灌肠给药避开消化液的稀释及损耗,有效提高药物的生物利用度。同时本文结合针刺治疗,选取外关、足三里、阴陵泉、血海及气海、中脘、膻中为主穴,能疏利三焦气机,扶正祛邪,行气止痛,调节脾胃功能,补气益肾,活血祛瘀,健脾燥湿,通络行气。
本研究结果发现,与常规基础治疗的患者相比,联合枳厚通腑泄热汤灌肠与针刺治疗的患者中医疗效、西医疗效更高,且患者治疗后主要症状消失时间、淀粉酶恢复时间均显著短于对照组,结果表明,非重症急性胰腺炎联合枳厚通腑泄热汤灌肠和针刺治疗,疗效显著提高,症状的改善效率更好。本研究分别运用APACHE-Ⅱ、BISAP、MCTSI三种评分对患者的病情进一步评估,结果发现,治疗组患者APACHE-Ⅱ、BISAP、MCTSI的降低程度明显高于对照组。结果表明,枳厚通腑泄热汤灌肠联合针刺有助于减轻非重症急性胰腺炎患者的病情严重程度,促进胰腺形态功能的恢复。
NGAL是在激活的中性粒细胞中表达的分泌性蛋白,参与机体脂质过氧化反应,其水平随着炎症反应的加重而显著提高,可进一步加重周围组织的炎症损伤[14]。HMGB1是由胞外诱导细胞因子分泌的炎症介质,参与急性胰腺炎的粘膜损伤,与炎症反应程度呈正相关[15]。MCP-1是趋化因子,可作为炎症级联反应的始动因素,诱发全身性炎症反应,造成器官功能障碍[16]。本研究结果显示,治疗组的HMGB1、NGAL、MCP-1低于对照组,表明枳厚通腑泄热汤灌肠联合针刺可进一步减轻非重症急性胰腺炎患者的炎症反应,有助于控制病情发展。
急性胰腺炎患者机体过度的炎症介质可激活机体凝血系统,诱发静脉血栓,导致凝血级联反应,引起血液循环障碍,进一步加重胰腺组织损伤,血小板凝血功能异常与该病密切相关。本研究结果发现,治疗组的D二聚体、FIB、血小板聚集率均显著低于对照组。结果表明,枳厚通腑泄热汤灌肠联合针刺能显著减轻非重症急性肺炎患者的血液循环障碍,抗血小板聚集,改善胰腺组织的血液循环。
综上所述,非重症急性胰腺炎经枳厚通腑泄热汤灌肠联合针刺治疗,疗效显著提高且症状显著改善,可促进淀粉酶恢复,进一步减轻病情严重程度,改善胰腺形态,降低炎症反应,纠正血液高凝状态。
