循证护理实践在腰椎显微手术后疼痛管理的应用 *
2023-11-27康月明黄小芬柳艳华郑启斌林章雅
谢 斌 康月明 黄小芬 柳艳华 郑启斌 林章雅
(福建医科大学附属第一医院神经外科,福建350000)
腰椎是脊柱力学关键部位,衔接胸椎及骨盆骶椎复合体,是脊柱受力最大的区域,也是躯干各向活动的支点,因此腰椎疾病(如腰椎间盘突出、腰椎管狭窄等)在人群中发病率高,需要接受腰椎手术的人群基数大。因为腰椎的力学特点及腰部肌肉厚度大,腰椎术后疼痛程度明显高于其他脊柱节段,严重者甚至伴有明显肢体功能障碍,腰痛反复发作严重影响病人的身心健康,显著增加病人的住院时长及经济负担,所以有效快速对腰椎术后疼痛采取相应护理措施,对于提升外科疗效并改善病人预后非常关键[1,2]。
常规护理对于疼痛的管理缺乏针对性,临床护理效果差异性大,整体效果不佳。循证护理是一种新型护理模式,旨在提高决策质量,提供最有效的护理干预结果,通过综合临床专业知识、研究证据和病人感官,制订有效的病人护理策略[3]。目前证据表明,鼓励护士在疼痛管理中实施系统的、循证的实践可以帮助减轻腰椎间盘手术病人术后疼痛,减少护理疼痛管理效果的差异[4],继而提高临床疗效、提升病人对循证护理工作的满意度[5]。国际上,显微神经手术是腰椎疾病的标准术式,显微镜高清立体放大作用,有效克服了微创视野中裸眼对神经的辨识不清,提高了操作效率及神经减压效果,降低了神经损伤的并发症,对于减少腰椎手术的创伤、症状缓解率及复发率具有明显优势[6]。但目前尚未有报道循证护理实践在腰椎显微手术中的应用价值。因此,本研究拟根据腰椎显微手术后疼痛的影响因素,进行循证护理管理,探讨其对进一步提高腰椎显微手术疗效的价值,并基于此尝试构建相应科学护理模式。
方 法
1.一般资料
本研究通过福建医科大学附属第一医院伦理委员会审核(伦理批号:闽医大附一伦理医技审[2015]084-2 号),收集2020 年1 月至2021 年7 月在神经外科住院接受腰椎显微手术治疗病人的临床资料,所有病人均完成疼痛评估和焦虑评定,治疗前均知情同意并签署手术知情同意书。按护理方式不同分为采用常规护理方法对照组 25 例,采用循证护理模式观察组 27 例。
纳入标准:①年龄≥18 岁;②接受腰椎显微手术治疗的本病区病人;③术前及术后神志清楚;④经随访告知研究目的及研究内容后自愿参加本研究的病人。
排除标准:①有严重器官性基础疾病;②存在明显认知障碍或精神类疾患;③存在除腰痛及腿痛外,其他部位慢性疼痛数字分级评分法(numerical rating scale, NRS)评分> 3 分。
2.方法
比较观察组与对照组在术后早期护理干预前、干预后评估指标的差异。
对照组:采用常规护理方法,包括术后常规各项护理,预防并发症等[7]。药物治疗为术后第1至3 天输注镇痛药氟比洛芬酯注射液,之后替换为口服洛索洛芬钠片或塞来昔布胶囊,对于疼痛严重者,联合应用氨酚双氢可待因片或曲马多片等弱阿片类药物。
观察组:采用循证护理模式进行护理[8~10],具体方法为:以护理工作组模式,设立1 名高年资护士为亚专业护理组长,根据病人所属病房,纳入责任护士2~3 名为组员。围手术期根据病人疼痛部位与性质,借助神经导航3D 影像重建工作站,向病人介绍腰椎责任病灶及受累神经根、手术方式、术中显微镜所见及疼痛转归等(见图1),并根据腰椎显微术后不同分期(早期:术后前3 天;中期:术后3~5 天;稳定期:5 天以上)腰痛与腿痛的NRS 评分,明确疼痛变化趋势,并与临床医师共同商议疼痛的主因,包括椎间盘源性腰痛、肌肉源性腰痛、关节突关节源性腰痛、神经根性放射痛、腰背筋膜源性牵涉痛等。针对主因于万方、知网等权威数据库进行相关文献检索,据此经小组讨论形式,制订疼痛的循证护理管理计划并实施,包括根据腰椎功能障碍及疼痛的评估指标进行体位管理、理疗及药物治疗等疼痛护理、根据舒适状况量表 (general comfort questionnaire, GCQ)、及匹茨堡睡眠质量指数量表(Pittsburgh sleep quality index, PSQI)等进行情绪及睡眠管理的心理疏导。对于重度疼痛病人,与临床医师共同商议给予弱阿片类药物镇痛治疗,必要时给予局部1%罗哌卡因 + 利多卡因混合液神经阻滞治疗,密切监测疼痛转归与排除不良反应等。对该类病人成立护理+医疗工作组,收集术后影像检查及显微镜视频等资料进行回顾分析及循证检索、讨论并制订疼痛管理计划后实施(见图2)。

图1 三维影像重建导航辅助显微镜下突出髓核摘除术

图2 腰椎显微手术后疼痛的循证护理模式工作流程图
3.评估指标
以Oswestry 功能障碍指数(Oswestry disability index, ODI)评分、日本骨科协会评估治疗(Japanese orthopaedic association, JOA)评分及NRS 评分评价腰椎功能障碍、功能改善情况及疼痛程度。①ODI评分标准:分值0~100%,由10 个问题组成,包括疼痛的强度、生活自理、提物、步行、坐位、站立、干扰睡眠、性生活、社会生活、旅游等10 个方面,计算为总得分/(5×回答问题数)×100%,百分值越高证明功能障碍越严重[11]。②JOA 评估评分标准:内含客观、主观、排尿以及常生活限制4 个方面,分值0~29 分,分值越高表示病人腰椎功能越好;按功能分度:< 10 分为差,10~15 分为中度,16~24 分为良好,25~29 分为优[12]。③疼痛程度采用NRS 评分:采用0~10 共11 个数字代表不同程度的疼痛:0 表示无痛,10 表示剧烈疼痛,由病人根据自身疼痛程度选择一个最能表达其疼痛程度的数字[13]。
以GCQ 和 PSQI 评分评价护理主观舒适度及睡眠质量。①GCQ 包含生理、心理、精神、社会文化、环境多维度共28 项。每条目采取Likert 4 级评分法,总分30~129 分,分值和舒适度成正比[14]。②PSQI 总分为16~21 分时记录“睡眠质量较差”,11~15 分时记录“睡眠质量一般”,6~10 分时记录“睡眠质量尚”,0~5 分记录“睡眠质量较好”[15]。
4.统计学分析
采用SPSS 26.0 软件进行数据的录入与分析,采用描述性统计方法对研究对象的一般资料进行描述。两组间计数资料:性别、腰椎退变疾病类型、腰椎肿瘤性疾病类型采用非参数检验,其中性别为卡方检验,后两者为秩和检验。计量资料以均数±标准差(±SD)表示,组间比较采用独立样本t检验,P< 0.05 表示差异具有统计学意义。
结 果
1.两组一般资料比较
观察组与对照组在性别比例、年龄、腰椎病变的各类型间比较差异无统计学意义(见表1)。

表1 两组病人一般资料
2.两组干预前后疼痛程度及舒适度情况
干预前两组NRS 评分及GCQ 评分比较差异无统计学意义,干预后观察组NRS 评分降低,GCQ评分升高(P< 0.05,见表2),说明观察组病人疼痛程度较轻且舒适度较高。

表2 两组病人干预前后疼痛程度及舒适度情况
3.两组干预前后病人功能障碍、腰椎功能改善情况
干预前两组ODI 评分及JOA 评分比较差异无统计学意义。干预后观察组ODI 分值更低,JOA 分值更高(P< 0.05,见表3),说明循证护理模式干预后病人的功能障碍程度较轻且腰椎功能较好。

表3 两组病人干预前后功能障碍、腰椎功能改善情况
4.干预后两组病人睡眠质量情况
干预后观察组PSQI 各指标分值相比对照组较低(P< 0.05,见图3),说明采用循证护理模式的观察组病人具有较好的睡眠质量。
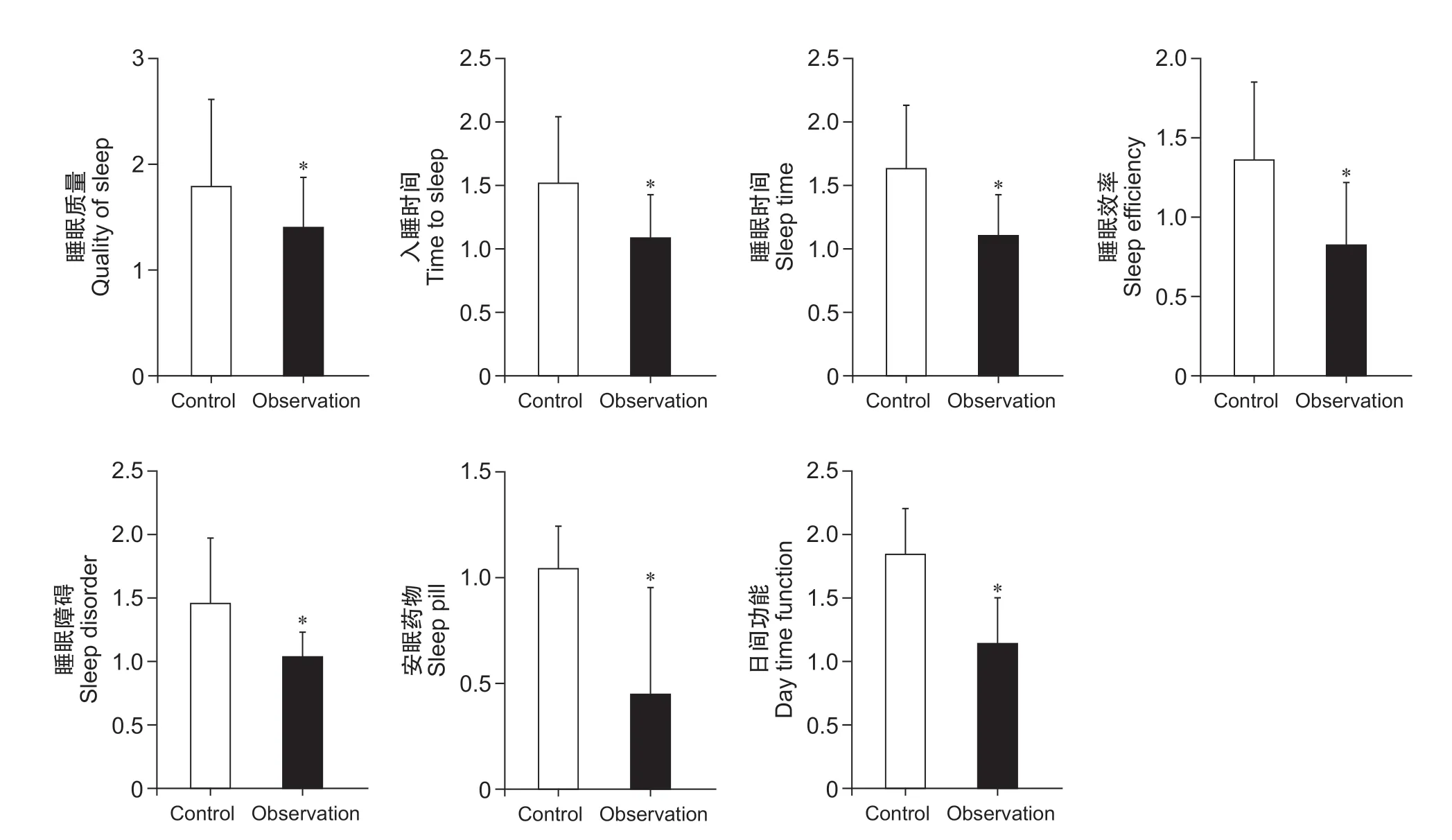
图3 干预后两组病人睡眠质量PSQI 评分比较
讨 论
腰椎是承载人体重量最大的脊柱分区,衔接胸椎及骨盆复合体的力学传导,相应的关节活动度大、椎间盘受力高、痛阈值低及腰背肌群层次多,因此腰椎术后疼痛程度相较其他脊柱节段高,大多数病人在术后不同时期均经历中至重度的疼痛,其疼痛原因多样,主要有椎间盘源性腰痛、肌肉源性腰痛、关节突关节源性腰痛、神经根性放射痛、腰背筋膜源性牵涉痛及个体主观情绪因素等,而术后疼痛会导致肢体活动障碍及情绪障碍等,降低病人对术后恢复的信心及手术疗效的满意度,不利于术后康复及日常生活能力的提高[16,17]。因此,对腰椎手术病人开展术后疼痛管理至关重要,是提升治疗效果、缓解疼痛、改善病人腰椎功能和提高日常生活能力的关键。腰椎术后疼痛的主因之一包括手术创面带来的肌肉源性、关节源性及神经根源性疼痛,该主因与手术的创伤大小直接相关。显微镜辅助腰椎手术,能够降低切口创面的大小、避免关节突关节的过度破坏、减少腰椎脊神经根的牵拉与骚扰、降低术中硬脊膜破损导致脑脊液漏或马尾神经刺激损伤等风险[18]。当今医疗倡导加速康复外科(enhanced recovery after surgery, ERAS),循证护理紧随精准医学与ERAS 理念发展而来,是一种全新的护理观念,术后护理中以病人的病因需求为核心开展相关干预措施,可辅助提升手术治疗效果,并改善手术预后,因此在显微镜辅助手术基础上,循证护理疼痛管理干预能否进一步改善腰椎手术病人的疗效及日常生活能力,是本研究的主旨内容,之前尚未有针对性研究报道。区别于常规护理模式,循证护理的主因分析更科学客观,并制订护理计划,对护理干预关注点及行为执行力度更高,充分利用循证医学优势,即确保护理实施的针对性、科学性及有效性[19]。因此,循证护理实施后不仅在促进病人病情康复方面有显著价值,而且对于维护良好护患及医患关系效果显著。
临床研究指出,在腰椎手术病人术后的护理工作中,需将疼痛管理作为重点,借助诸多干预措施来控制疼痛症状,可减少病人负面情绪并增加其治愈信心[20,21]。因此在本研究中,对于腰椎显微术后疼痛,采用综合疼痛评分及腰椎功能障碍评分、术后生化及影像学检查、显微手术视频回顾、结合文献等为循证基础,以亚专业护理组或医疗+护理组进行疼痛主因的循证分析,并基于主因进行分期护理干预与疼痛分级管理,以此建立腰椎显微术后疼痛的循证护理管理模式。
本研究中,干预前对照组与观察组NRS 及GCQ 评分差异无统计学意义,干预后相比对照组,观察组病人的NRS 分值降低,GCQ 分值升高,说明腰椎显微术后疼痛循证护理干预能降低病人的疼痛程度,并提高舒适度。
干预前对照组与观察组ODI 及JOA 评分差异无统计学意义。干预后观察组ODI 分值更低,JOA分值更高,说明循证护理干预能改善病人的腰椎功能障碍程度,提高日常生活能力,可能与循证护理措施实施过程中,基于疼痛主因进行循证分析并针对性采取护理措施,疼痛缓解程度提高、整体术后舒适度增高,以及相伴随的病人信任度及配合度高,护患关系融洽等原因有关。
干预前对照组与观察组PSQI 各指标间差异无统计学意义,干预后观察组病人PSQI 各指标分值均显著低于对照组,说明采用循证护理模式的观察组具有较好的睡眠质量,可能与疼痛及腰椎功能障碍的改善更显著有关,因此对腰椎显微手术病人开展循证护理可进一步提升睡眠质量,改善治疗预后。
开展循证护理模式对腰椎显微手术病人的术后疼痛护理具有显著效果和价值。但本研究尚存在一定的不足之处,如样本量较少、纳入研究时间窗短等,且因不同专科原因,未能纳入常规腰椎开放手术与腰椎显微手术病人进行分组研究等。故在今后研究中,将进一步增加样本量、扩大研究时间窗,进一步探讨并完善腰椎显微手术相关疼痛的循证护理模式,形成标准化流程指导临床护理。
综上所述,循证护理在腰椎显微手术后疼痛管理具有明确临床价值,可提高治疗效果,改善病人的日常生活能力及预后,值得在临床实践中进一步推广。
利益冲突声明:作者声明本文无利益冲突。
