可逆性后部脑病综合征的少见病因:急性肾梗死1例
2023-11-25王俏丽赵媛媛何金婷
王俏丽,蒋 燕,赵媛媛,何金婷
(吉林大学中日联谊医院 神经内科四病区,吉林 长春130033)
急性肾梗死(acute renal infarction)是一种罕见的疾病,常表现为急性腰背部和(或)腹部疼痛,有时出现血尿,由于临床表现不典型,常被误诊为泌尿系结石、阑尾炎、消化道溃疡穿孔及肠系膜血栓等疾病[1-2]。早在几十年前,就有研究显示其发病率可能被严重低估[3]。肾梗死发病年龄一般都较大,通常经抗凝、抗血小板治疗后预后尚可,而由肾梗死所引发的其他疾病则罕见报道。可逆性后部脑病综合征(Posterior Reversible Encephalopathy Syndrome,PRES)是以头痛、意识障碍、癫痫发作、视力症状为主要症状,影像学以累及广泛顶枕叶皮层及皮层下白质为主的血管源性水肿而非梗死的可逆性大脑病变综合征[4]。PRES在20世纪末经过系列病例报道后,逐渐被大众注意到,至今已有20余年。随着病例报道的逐渐增多,对本病的认知已逐渐增加。然而至今对其病因、病理变化、诊断金标准和规范化治疗等仍无明确的定义。本文报道1例急性肾梗死引发可逆性后部脑病综合征,患者年龄仅为35岁,且此前无任何基础疾病。
1 临床资料
患者,男性,35岁,因入院2天前于晨起后出现头痛、头晕,伴恶心、呕吐胃内容物,合并视物不清进行性加重,120急救入院。入院时血压230/130 mmHg,脉搏160次/min,体温35.7℃,急诊行头颅CT未见明显异常,后患者突发抽搐,伴意识不清。遂转入监护室行止抽搐、脱水降颅压、调节血压等对症治疗后,患者意识转清,视力恢复,头晕明显缓解。既往有头痛10余年病史,每次头痛服用“去痛片”可缓解,20 d前因右侧腹痛在当地医院行“阑尾切除”手术。否认高血压病史,此前血压检测为正常值。病程中,患者血浆D-二聚体于发病早期呈现一过性升高、乳酸脱氢酶(LDH)于发病超早期呈一过性升高、血常规WBC升高、CRP升高、肌酐值于发病超早期升高后逐渐回落、尿常规中RBC升高、肾素以及醛固酮值升高。通过完善抗核抗体系列、免疫球蛋白、风湿三项、抗环瓜氨酸肽、抗心磷脂抗体等检验,均无阳性结论。头部MRI:双侧额叶、顶叶、枕叶、胼胝体压部见片状异常信号影,T1WI呈等级稍低信号,T2WI呈稍高信号,FLAIR呈高信号,脑组织DWI未见明显高信号,ADC未见明显低信号;3 d后复查头部MRI:右侧顶叶及双侧枕叶异常信号影,T1低信号,T2高信号,T2FLAIR呈高信号;SWI示有明确微出血病灶。全腹部CT:右肾萎缩,肾实质内不均匀密度影。肾上腺CT平扫+增强:右肾萎缩,肾实质密度不均匀减低,动脉期皮髓质强化减低,右肾动脉局部管腔不均匀狭窄,管腔内可见不规则充盈缺损影,局部管腔呈重度狭窄,累及长度约为3.3 cm,右侧肾上腺周围脂肪间隙模糊。通过对其病史、症状、体征、检验及检查结果进行详细分析,可排除脑炎或脑膜炎、可逆性脑血管收缩综合征(RCVS)、其他急性脑白质病变等。遂可明确诊断为急性肾梗死合并可逆性后部脑病综合征。经抗血小板聚集、调控血压、改善脑循环等对症支持治疗后,动态复查头颅核磁、化验指标的结果见表1和图1,患者各项指标均有明显好转。

图1 患者急性肾梗死并发PRES脑部MRI、CT影像
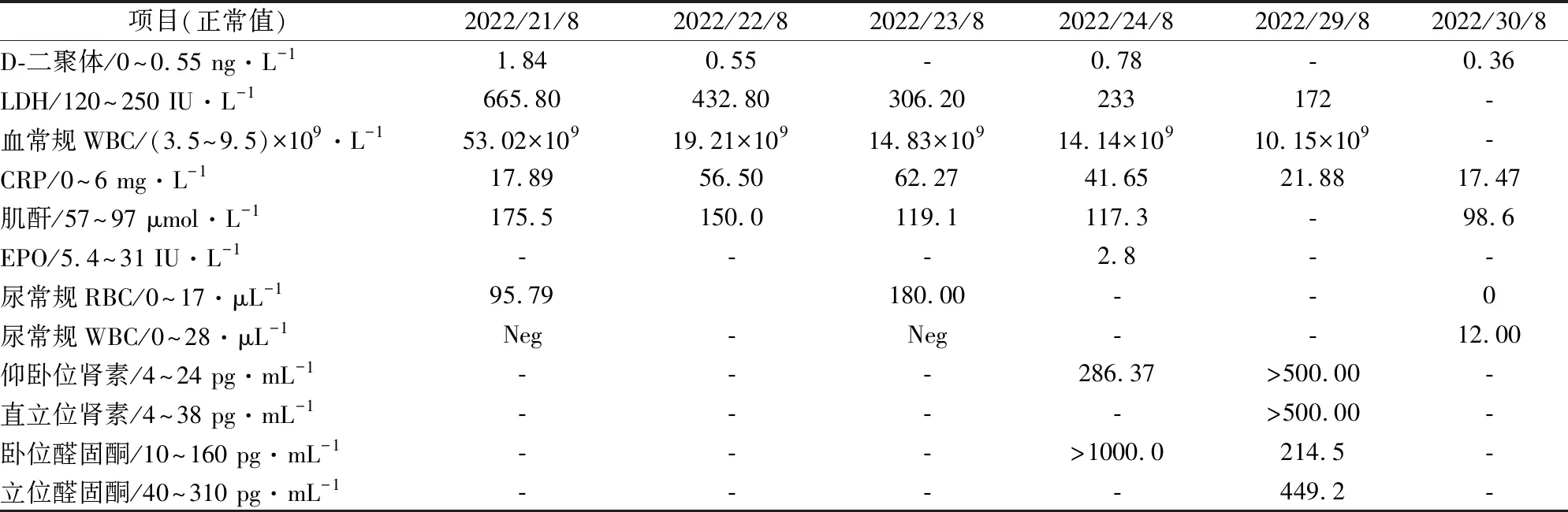
表1 患者在院期间不同时间检验指标异常值
2 讨论
PRES一般为急性或亚急性起病,临床常表现为头痛、意识障碍、癫痫发作、视力症状等(表2),症状在数小时至数天甚至数周内出现[5-6],临床表现与影像学特征通常可逆[7]。据报道,此病头痛症状通常是迟钝、扩散和逐渐发作的[5]。对于此病例而言,该患者以头痛、癫痫发作、视物不清、突然剧烈的血压增高及波动2 d为主要表现,急性起病,既往偏头痛病史10余年,发作频率约为每月1次,每次发作均需服用“去痛片2片”,暂考虑患者的偏头痛病史与此次发病并无直接相关性。此外,病灶内出血、永久损伤性病灶等非典型症状,可能与本病的预后相关[8-12]。

表2 PRES的临床特点
PRES病因多样,血压急剧升高、肾功能失代偿、体液潴留、免疫抑制、子痫/先兆子痫、败血症、血小板减少症、低钙血症、酒精戒断等均为本病的常见病因[13-17]。据报道,肾功能失代偿会出现在55%的PRES 患者中[5]。然而,至今尚不清楚伴随的血压升高还是肾功能不全为此病起病的主要原因[5]。急性肾梗死为少见疾病,误诊率极高,并发PRES的病例罕有报道。
超过95%的PRES患者有血管源性水肿的皮质-皮质下表现,且超过 95%的患者涉及顶枕区域和高前中央/前额叶区域[16,18]。据报道,MRI中T2加权或流体衰减反转恢复(FLAIR) 序列中的高信号能更敏感显示病变,其表现除了顶枕模式外,还有全半球分水岭模式和额叶上沟模式[18],通常可涉及额叶、颞叶、基底节、丘脑、小脑、脑干或脊髓等[19]。此外,ADC与DWI相比较而言,前者的值升高可特征性反映血管源性水肿,同时较高的值可能与病变的可逆性有关[20]。据报道,在大部分病例中,SWI成像上均有微出血灶可能发展为PRES的后遗症,然而目前其临床意义尚不能确定[21]。值得注意的是,虽然特征的MRI图像有助于诊断,然而脑水肿的模式和严重程度均与临床表现的类型或严重程度无关[5]。此外,MRI病变的严重程度,包括ADC值是否是确定长期预后的重要参数,其确切性仍需进一步探究[22]。对于此病例而言,头部MRI显示主要涉及顶叶、枕叶、额叶、胼胝体等部位,ADC未见明显异常信号,SWI成像上有明确微出血病灶,符合影像学的特征表现。根据其动态影像学检测结果显示,此患者发病3天后影像异常信号影逐渐减小、消失,影像学表现为可逆,目前看来,持续的随访监测对于此疾病的诊断及治疗是非常有必要的。
目前为止,PRES 的血清标志物或脑脊液(CSF) 等因素尚未被确定为对患者的风险分层有用,也没有被确定为预后相关性的衡量标准[22]。虽然尚未在PRES患者中观察到特定的血清和脑脊液[22-24],但是脑脊液对于排除血液肿瘤患者的脑炎或软脑膜扩散具有重要意义[25],所以脑脊液检测一般用于鉴别诊断。患者青年男性,不明原因引起的肾梗死,根据对其肾功能相关检测,其肾功能代偿良好,肌酐值仅有发病初期一过性轻度升高。同时,根据对其发病过程中高血压卧立位的检测结果可明确患者此次血压波动可能是继发于肾梗死相关。据报道,LDH的升高可能与PRES患者内皮功能障碍相关,均可见于肾梗死及PRES患者的异常指标中[26-27]。CRP的升高则作为关键炎症标志物始终与脑血管疾病中的死亡、不良临床结果和心血管事件风险增加相关[28]。对于此患者而言,D-二聚体的升高可能与肾梗死相关,LDH于发病超早期呈一过性升高、CRP于发病过程中持续升高。据报道,肾梗死患者中90.5%的乳酸脱氢酶水平升高,77.6%的CRP会升高[27]。所以,与此相关的检验结果与患者此次发病的病理变化及心脑血管的预后状态仍不能明确。
而对于诊断肾梗死而言,在没有禁忌症的情况下,影像学检查方式首选腹部CTA,但肾动脉造影仍为诊断金标准[29]。目前尚未有文献报道急性肾梗死并发可逆性后部脑病综合征,可能原因是急性肾梗死发病本身较为罕见,且误诊率高,结合其当时全腹部CT影像结果,该患者病前20天“急性阑尾炎”不除外存在误判的可能。急性肾梗死的发病原因最常见为栓塞性、血管性、血栓形成性、医源性4种[29]。其中,肾动脉病变占81.2%,为动脉粥样硬化性疾病(n=52;34.4%),血肿剥离(n=35;23.2%)和纤维肌肉发育不良(n=29;19.2%)[29]。考虑到患者无家族史、无心房颤动病史以及近期主动脉手术史等,所以暂不能明确其急性肾梗死的原因。
此病例对于肾梗死的发病原因以及肾梗死与高血压对于PRES的发病病因仍有待商讨。PRES具有包括随访成像时间缺乏一致性、个体自身血压调节差异等回顾性研究的内在局限性[30-31]。有研究表明,PRES 患者发生卒中的风险升高[32],所以PRES患者的平均基线血压、血压上升比例、血压变化速度、治疗终止时间、是否需要长期治疗等均需要进一步研究[5,25]。
此病例PRES伴发肾梗死,肾功能未出现明显异常。由于其发病期间血压升高,此例PRES符合传统的“高灌注理论”,即全身血压的突然升高超过了脑血管系统的自动调节能力,出现脑高灌注伴有血管损伤、血脑屏障损伤和继发性血管源性水肿,导致局部血浆或大分子物质渗漏和点状出血[4,32-33]。与此相反,一项研究显示,与血压正常的病例相比,重度高血压病例的脑水肿程度较低,所以该综合征可能是由于脑血管收缩之后引起脑灌注不足和缺血,最终导致 PRES 的血管源性水肿特征[34-36]。有研究[4-5]解释为椎基底动脉区域由于其交感神经支配相对稀疏,与前循环相比,后循环更密集地受颈上神经节支配,可能会优先破坏自动调节机制,导致灌注和水肿增加。最后,无论是由于血压升高还是血压降低型血压波动,现在通常认为血管内皮的激活和功能障碍为PRES的发病基础[5],但其病理过程仍需进一步探讨,更多相关的研究也应聚焦于此。
肾梗死与PRES均缺乏诊断的金标准,肾梗死因其临床表现常无特异性而容易误诊/漏诊,PRES的临床表现与影像表现通常无特异性,因此这两种疾病均需要在临床上加以鉴别[25]。2012年GAO等[26]提出以下诊断PRES的标准:①出现急性临床症状;②存在已知的危险因素;③与典型PRES成像模式兼容的T2WI或T2-FLAIR高信号分布;④临床及影像学异常经适当治疗后大部分或完全消退;⑤排除其他可能引起脑病或血管源性水肿的原因;纳入标准与之前的其他标准相似。
在临床中,可逆性后部脑病综合征需要与以下几种疾病进行鉴别,①脑炎或脑膜炎:脑脊液相关检查可帮助明确诊断;②RCVS:与 PRES 一样,RCVS 经常在产后或给予血管活性物质后被诊断出来,血管病变的改变可能遵循类似的分布模式[37-38]。值得引起注意的是,据报道,可逆性脑血管收缩综合征患者中有17%~38%出现PRES[39-42];③其余急性脑白质病变:中枢神经系统炎性脱髓鞘类疾病(例如多发性硬化、视神经脊髓炎、急性播散性脑脊髓炎等)、中毒相关白质脑病(急性一氧化碳中毒与一氧化碳中毒迟发脑病以及化疗药物、辐射、毒品相关白质脑病等)、感染相关白质脑病[进行性多灶性白质脑病(PML)、人类免疫缺陷病毒(HIV)相关的脑白质病变等]、代谢相关白质脑病(如慢性酒精中毒引起的Wernicke脑病、尿毒症和严重肝功能障碍)、血管源性白质脑病[包括遗传性血管病白质脑病(CARASIL)和常染色体显性遗传病合并皮质下梗死和CADASIL以外,还包括脑血管淀粉样变性(CAA)、皮质下动脉硬化性脑病(SAE)、自身免疫相关的脑血管病如原发性中枢神经系统血管炎和Susac综合征等][43-44];④通过对其病史、症状、体征、检验结果等研究,该患者可排除因器官移植、系统性红斑狼疮等自身免疫病、服用免疫抑制剂而引起的免疫抑制状态、子痫/子痫前期等疾病引起的PRES[45-46]。
肾梗死的治疗目前一般包括尿激酶、肝素、华法林等抗凝药物和抗血小板药物[47]。PRES 的治疗是对症治疗,因为目前没有特定的治疗策略[25]。在疾病过程中尽早开始消除触发因素或对潜在病理进行管理后,大多数患者将在1周内康复,仅有少数患者有时需要几周才能完全康复[4-5,42,48]。高血压发作的管理和维持正常血压是PRES治疗的重要组成部分[5,20,48]。降压药物的选择本身基于高血压危象或高血压急症管理的一般建议[49-50]。然而,有一种观点却认为,适当降低血压可防止病变从血管源性水肿发展为细胞毒性水肿、梗死,甚至是永久性神经功能缺损[51]。尽管大部分患者(66%)在就诊时有癫痫发作,然而从 PRES 康复的患者中,无故发作的癫痫并不常见,所以通常认为在PRES及其他危险因素已经控制的前提下,长期服用抗癫痫药物不是必要的[52]。
综上,虽然此病的临床表现与影像表现均是可逆的,然而其预后主要却由基础病理决定[25]。肾梗死的预后一般取决于病因、梗死面积、有无基础疾病等,有项研究表明5%的患者在首次住院期间死亡,在之后平均20个月的随访中,会有2.8%的患者复发梗死,20.1%的患者发生AKI,10.9%的患者新发eGFR<60 mL·min-1·1.73 m-2,2.1%的患者进展为ESRD[47]。尽管大部分数据表明,PRES 具有良好的短期和长期预后[53],但是随着结果或预后不良的 PRES 病例报告的增加,不可放松对此病的警惕心理[54-55]。早期的识别诊断与治疗对于此病是具有重要意义的,及时的终止/逆转其病理过程可能仍然是良好预后的关键决定因素。
