基于列线图生存预测模型探讨血清学指标对宫颈癌预后的判断价值
2023-11-22玛丽亚木古丽克依木热孜婉古丽吾布力克热曼牙库甫哈力旦艾山马旭
玛丽亚木古丽·克依木,热孜婉古丽·吾布力,克热曼·牙库甫,哈力旦·艾山,马旭
宫颈癌是世界范围内最常见的妇科恶性肿瘤疾病之一,且发病年龄逐渐年轻化,每年新确诊的宫颈癌病例中85%以上发生在发展中国家[1-2]。手术是早期宫颈癌的主要治疗方法,根治性子宫切除术允许肿瘤切除且能识别风险因素,以进行个体化的辅助治疗,具有安全性和有效性[3-4]。但仍有部分宫颈癌患者在接受治疗后仍无法达到理想效果,预后较差[5-6]。为探索一种可早期预测宫颈癌患者死亡风险的新方法,本研究拟基于血清学肿瘤标志物及常规临床病理参数构建列线图模型,旨在早期预测宫颈癌患者死亡的发生风险,报道如下。
1 资料与方法
1.1 临床资料 选择2019年3月—2021年3月新疆维吾尔自治区人民医院妇科收治宫颈癌患者268例为研究对象,均接受手术治疗。患者年龄29~78(50.21±10.64)岁;鳞癌227例,腺癌28例,其他13例;肿瘤大小(4.04±1.26)cm;组织分化程度:中/高分化201例,低分化67例;产次(2.95±0.85)次;临床分期Ⅰ+Ⅱ期191例,Ⅲ C1期77例;累及颈管阴性198例,阳性70例;脉管浸润阴性160例,阳性108例;均行手术治疗,术后辅助治疗181例,无87例;根据是否癌因死亡分为生存组226例和死亡组42例。2组患者年龄、病理类型、肿瘤大小、产次、累及颈管、脉管浸润、术后辅助治疗比较,差异无统计学意义(P>0.05)。死亡组组织低分化、分期Ⅲ C1期患者比例高于生存组,差异有统计学意义(P<0.01),见表1。本研究已经获得医院伦理委员会批准(2019022001),患者或家属知情同意并签署知情同意书。
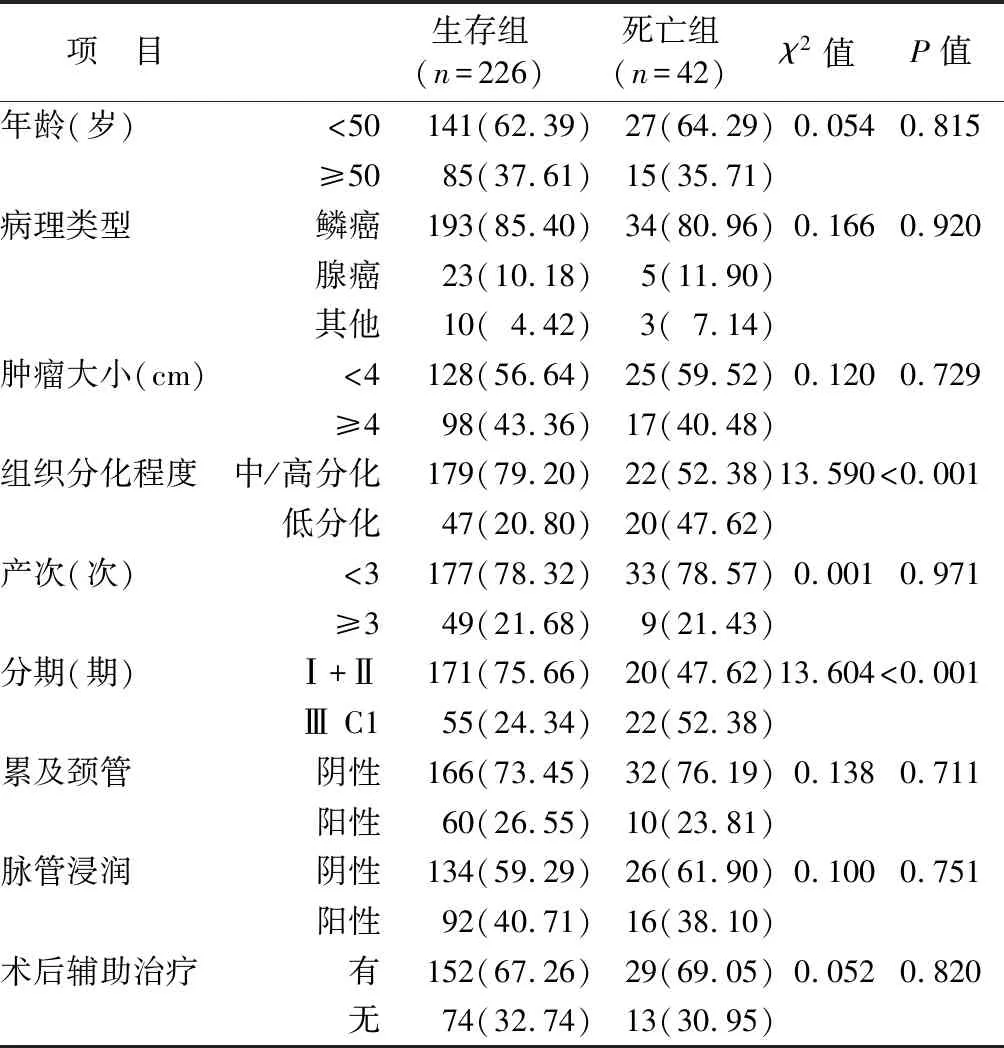
表1 生存组与死亡组患者临床资料比较 [例(%)]
1.2 病例选择标准 (1)纳入标准:①宫颈癌患者诊断符合美国国立综合癌症网络(National Comprehensive Cancer Network)指南[7],经病理检查证实,首次接受治疗;②无手术及其他治疗禁忌证;③临床资料完整,采集血液样本前未进行放化疗等治疗。(2)排除标准:①有慢性宫颈炎者;②有脑血管疾病、脑外伤或近3个月行重大手术者;③有其他内外科疾病者;④有其他类型恶性肿瘤或心、肝、肾功能不全等严重器质性疾病者。
1.3 观测指标与方法
1.3.1 肿瘤标志物检测:患者入组(首次确诊)时采集空腹肘静脉血5 ml,静置1 h以TD-4X型离心机(博科医疗器械有限公司产品)离心,收集上层血清-80℃下保存至待检。采用化学发光法检测血清糖类抗原-125(carbohydrate antigen-125,CA125)、人附睾蛋白4(human epididymal 4,HE4)、鳞状上皮细胞癌抗原(squamous cell careinoma antigen,SCC-Ag)(全自动化学发光测定仪:南京基蛋生物科技有限公司,型号 MAGICL6800),采用酶联免疫吸附法检测血清甲胎蛋白(alpha fetal protein,AFP)、癌胚抗原(carcinoembryonic antigen,CEA)水平[试剂盒均购自雅培贸易(上海)有限公司,批号分别为45151FP00、46250FP01、49901LP33、45424FN01、39416FN01]、肿瘤特异性生长因子(tumor specific growth factor,TSGF)(试剂盒购自安徽大千生物工程有限公司,批号 20230301601)(酶标仪:美国Thermo Scientific,型号 Multiskan FC)。
1.3.2 随访:患者均从入组后开始随访,随访时间2年,随访方式为电话及门诊复查,截止随访时间为2023年3月。记录随访截止时患者的生存情况。

2 结 果
2.1 2组肿瘤标志物比较 2组患者CA125、HE4、AFP、CEA比较,差异无统计学意义(P>0.05)。死亡组SCC-Ag、TSGF水平高于生存组,差异有统计学意义(P<0.01),见表2。

表2 生存组与死亡组患者肿瘤标志物比较
2.2 影响宫颈癌患者预后的多因素Cox回归分析 以宫颈癌患者2年内是否死亡(1=是,0=否)作为因变量,以上述结果中P<0.05项目为自变量进行多因素Cox回归分析,结果显示,组织低分化、分期Ⅲ C1期、SCC-Ag高、TSGF高均是影响宫颈癌患者死亡的独立危险因素(P<0.01),见表3。

表3 宫颈癌患者预后影响的多因素Cox回归分析
2.3 宫颈癌患者预后的风险预测列线图模型构建 以上述多因素Cox回归分析结果为基础(纳入组织分化程度、分期、SCC-Ag、TSGF4个变量),采用R version 3.6.2中rms程序包构建预测宫颈癌患者死亡的风险预测列线图模型,结果显示:组织低分化为16.40分,组织中/高分化为0分;分期Ⅲ C1期为21.50分,分期Ⅰ+Ⅱ期为0分;SCC-Ag每增加0.50 μg/L,列线图模型评分分值增加12.50分;TSGF每增加10 U/ml,列线图模型评分分值增加7.50分,见图1。

图1 宫颈癌患者预后的风险预测列线图模型
2.4 宫颈癌患者预后的风险预测列线图模型验证 采用Bootstrap法将研究数据重复抽样进行内部检验1 000次,绘制宫颈癌患者死亡发生风险列线图模型的校准曲线以评估该列线图模型一致性,结果显示,实际值与预测值基本一致(校准曲线为斜率接近1的直线),表明预测宫颈癌患者死亡发生风险与实际发生风险一致性较高,见图2。绘制ROC曲线评估列线图预测模型的区分度,结果显示,曲线下面积为0.912(95%CI0.863~0.962),表明该模型区分度良好,见图3。
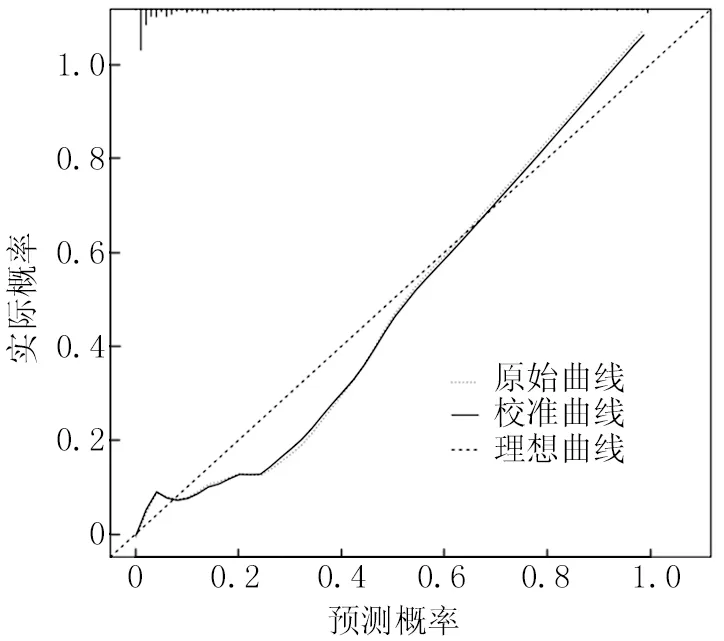
图2 列线图模型预测宫颈癌患者死亡的校准曲线
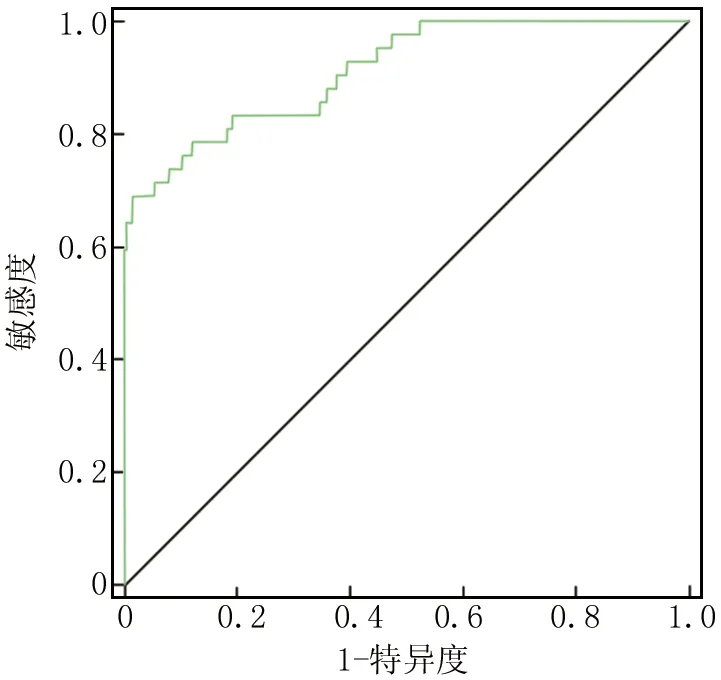
图3 列线图模型预测宫颈癌患者死亡的ROC曲线
3 讨 论
宫颈癌主要起源于子宫颈鳞柱状连接处的细胞,临床症状主要表现为绝经后阴道出血、阴道异常分泌物、阴道排液等,若不及时治疗将威胁其生命安全[8-10]。据统计,宫颈癌是全球女性中第四常见的癌症,2022年美国估计新增宫颈癌1.4万例,宫颈癌死亡病例4 000例[11]。本研究268例宫颈癌患者2年生存率为84.33%(226/268),与冯艳晓等[12]研究中的5年生存率(89.19%,132/148)基本一致。提示宫颈癌患者术后5年的生存率相对较高,但仍有部分宫颈癌患者预后较差。因此,明确影响宫颈癌患者预后的相关危险因素,早期识别死亡高危患者并实施针对性的防治措施,对提高患者生存率、改善预后可能有重要意义。
本研究经单因素及多因素Cox回归分析发现,影响宫颈癌患者死亡的独立危险因素包括:(1)组织分化程度、分期。既往研究显示,宫颈癌治疗方法的选择取决于其癌症分期,一个好的分期系统的标志是能确定疾病的解剖范围并区分其生存结果,盆腔或主动脉旁淋巴结转移的存在将宫颈癌定为ⅢC期,患者预后往往劣于Ⅰ期和Ⅱ期[13-14]。本研究结果表明组织低分化、分期Ⅲ C1期的宫颈癌患者死亡风险分别是组织中/高分化及分期Ⅰ+Ⅱ期宫颈癌患者的4.694倍和6.926倍,而冯艳晓等[12]研究结果中死亡风险的倍数分别为6.429和4.926,与本研究结果基本一致;田继红[15]研究结果中死亡风险倍数分别为1.628和1.457,其研究结果低于本研究,分析认为其可能与纳入研究的样本量有关。基于既往研究推测组织分化程度较低、分期较高的患者已出现盆腔或主动脉旁淋巴结转移,该类患者病情相对较重,因此死亡风险相对更高。然而简单的组织分化程度及分期并无法综合全面地预测宫颈癌患者预后情况,因此需要结合其他血清肿瘤指标进行综合评估。(2)SCC-Ag、TSGF。SCC-Ag是癌细胞异常凋亡时分泌的一种糖蛋白,可反映鳞状上皮细胞的分化和分裂过程,其水平高低与组织分化程度、分期、淋巴结转移等均相关[16-17]。TSGF是目前应用较为广泛的恶性肿瘤增殖相关标志物,其水平升高可促进肿瘤组织的血管增生[18-19]。本研究结果中,死亡组宫颈癌患者入组时血清SCC-Ag、TSGF水平较高,与上述研究中指标变化趋势一致。提示该类患者鳞状上皮细胞调控异常、肿瘤组织存在血管异常增生,其宫颈癌病情存在进展。
列线图又名诺莫图,它是建立在多因素回归分析基础上,整合多个预测指标后采用带刻度的线段,依照一定比例绘制于同一平面,根据模型中各因素对结局变量的贡献程度对其赋分,通过总评分与结局事件发生概率间的函数转换关系计算出某个体结局事件的预测值[20-21]。Liu等[22]研究基于SCC-Ag、淋巴结最大标准化摄取值两个参数开发了一种非侵入性和简便的列线图模型用于术前识别早期宫颈癌的盆腔淋巴结转移。Jiang等[23]研究基于独立预测因素肿瘤大小、级别、组织学、转移数量等构建的列线图模型,可准确地预测宫颈癌患者预后。本研究基于组织分化程度、分期、SCC-Ag、TSGF建立的列线图模型可辅助预测宫颈癌患者死亡发生风险,与Liu等[22]研究结果部分一致。且本研究纳入因素相对较多,纳入指标简便易获取,临床实用性和准确性可能相对更高。本研究模型具有良好的一致性和区分度,临床医师可根据此模型计算的宫颈癌患者死亡概率选择恰当的治疗方式,有利于及早干预和及时调整方案,避免或降低死亡事件发生。
综上,组织分化程度、分期联合血清学指标SCC-Ag、TSGF构建的列线图有助于评估宫颈癌患者2年死亡的发生风险,有望辅助临床准确、及时预测,指导临床的个体化治疗,改善宫颈癌预后。而本研究对象仅包括Ⅰ期、Ⅱ期和Ⅲ C1期患者,造成结果存在一定局限性。后续仍需大样本、前瞻性、多中心的研究对该列线图模型的可靠性和准确性进行进一步验证。
利益冲突:所有作者声明无利益冲突
作者贡献声明
玛丽亚木古丽·克依木:设计试验,完成试验,统计试验数据,撰写论文;热孜婉古丽·吾布力、哈力旦·艾山、马旭:标本取样,协助完成试验,收集试验数据;克热曼·牙库甫:提出研究思路和框架,修改论文
