1例胰腺术后胃瘫并发Wernicke脑病患者的营养序贯治疗
2023-11-18田晓晓齐玉梅天津市第三中心医院天津市重症疾病体外生命支持重点实验室天津市人工细胞工程技术研究中心天津市肝胆研究所天津300170
田晓晓,齐玉梅(天津市第三中心医院,天津市重症疾病体外生命支持重点实验室,天津市人工细胞工程技术研究中心,天津市肝胆研究所,天津 300170)
1 病例资料
患者男,69岁,因“胰腺术后2个月,胃瘫40余天,意识淡漠10余天”于2021年2月3日入院治疗。既往体健,吸烟史40年,20支/天,戒烟10年,饮酒史40余年,150g/天,戒酒3个月。患者2个月前因“胰腺占位”于肿瘤医院行“胰十二指肠切除术”,术后进食较差,40余天前无明显诱因出现呕吐,腹胀,外院就诊考虑胃瘫,予改善胃肠动力治疗。10余天前患者突发意识淡漠,言语减少,偶有情绪激动,就诊于心理门诊,考虑“抑郁症”,予“草酸艾司西酞普兰”治疗,而后无明显情绪激动表现,但神志依旧淡漠,嗜睡,为求进一步诊治收入我院综合病房。患者自发病以来精神差,进食差,二便如前,近2个月体重下降10kg。
入院查体:体温36.7℃,心率86次/分,呼吸17次/分,血压113/72mmHg,神志淡漠,呼之可应,问之不语,无特殊表情,指令动作不配合,双瞳孔等大等圆,左∶右为3mm∶3mm,对光(+),颈软无抵抗,双肺呼吸清,中上腹可及长约15cm手术瘢痕,愈合可,腹软,Babinski征阴性,四肢肌力Ⅳ级。辅助检查:胸CT:未见明显异常;头MRI:未见明确出血或软化灶。实验室检查:白细胞8.44×109/L,血红蛋白108g/L,血小板349×109/L,中性粒细胞百分比84.7%;肝肾功能、电解质未见明显异常;入院初步诊断为:嗜睡、抑郁、免疫相关脑病?代谢性脑部疾病?胰腺术后、胃肠功能紊乱;完善血尿便常规、电解质、肝肾功能、毒物分析等相关检查,予抗抑郁、抑酸、改善循环等对症治疗。患者拒绝进食,尿酮体3+,予复方氨基酸、钠钾镁钙葡萄糖溶液营养支持、补充电解质。
2月6日患者出现发热,体温最高39℃,意识较前变差,四肢肌力减退Ⅱ-Ⅲ级,完善核磁(见图1-3):FLAIR像可见中脑导水管、双侧乳头体稍高信号影;2月7日神经内科会诊考虑Wernicke(WE)脑病?即刻取血,送第三方机构完善维生素B1水平检查,同时予维生素B1200mg tid/d肌注,当天复查白细胞3.18×109/L,血红蛋白70g/L,血小板157×109/L,中性粒细胞百分比81.8%;总蛋白38.5g/L,白蛋白24.1g/L,胃液潜血阳性,考虑患者消化道出血,2月8日开始予营养支持治疗。2月18日第三方机构化验回报:维生素B1<1ng/ml,考虑WE诊断成立。经过1个月治疗,患者精神症状好转,感染指标控制良好,胃肠功能改善,但偶尔不能配合治疗,3月3日复查维生素B1>100ng/ml,考虑患者长期缺乏维生素B1,精神症状完全好转需较长时间,于3月9日带药出院。

图1
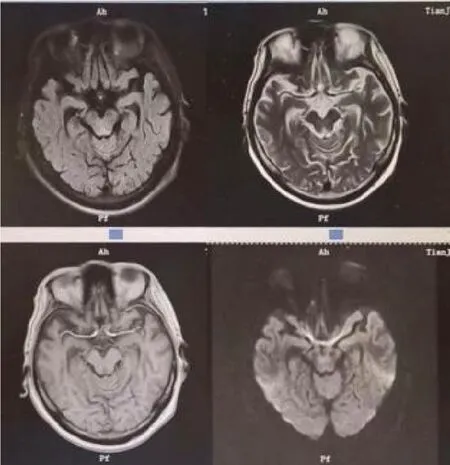
图2
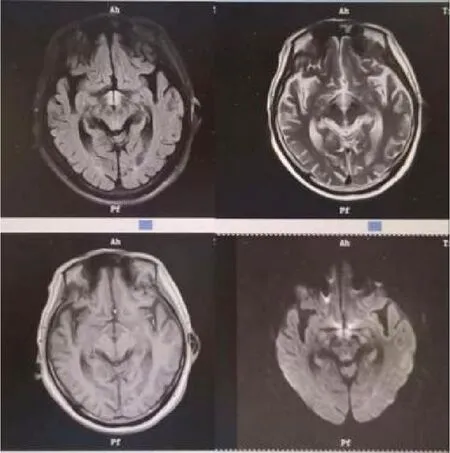
图3
2 营养治疗过程
2.1 营养筛查、评估、诊断 经NRS2002营养风险筛查,患者存在营养风险。进一步完善患者体格检查、膳食评估,结合疾病史、检查、化验,初步营养诊断为:①营养风险;②营养不良,蛋白质能量营养不良;③低蛋白血症;④贫血。患者男性,身高175cm,体重60kg。根据Harris-Benedict公式,其基础能量消耗约1294kcal,考虑患者长期禁食和卧床、非手术应激期、发热等因素,目标能量供给约1700kcal/d。患者病情较前进展,存在消化道出血,治疗途径选择全肠外营养治疗,待消化功能恢复,逐渐过渡至肠内营养治疗。
2.2 全肠外营养治疗 鉴于患者术后近2个月进食较差,体重下降约14.3%,为避免再喂养综合征(refeeding syndrome,RFS)[1],第1天按照目标能量40%启动,肠外处方[复方氨基酸(3AA)注射液250ml、8.5%复方氨基酸250ml、中长链脂肪乳(20%)90ml、50%葡萄糖溶液40ml、10%葡萄糖溶液750ml、0.9%氯化钠溶液250ml、10%氯化钾20ml、10%葡萄糖酸钙10ml、格利福斯10ml、微量元素10ml、水溶性维生素1支、脂溶性维生素10ml、维生素C 500mg、维生素B1100mg、胰岛素8u]总能量683kcal,蛋白质、脂肪、碳水化合物的比例为18%、26.4%、55.6%。治疗第2天,患者精神明显好转,对答切意,指令动作配合,2月9日-12日PN每日上调约100-200kcal,电解质根据化验动态调整,维生素、微量元素按照第一天处方给予,同时添加丙氨酰谷氨酰胺。蛋白质、脂肪、碳水化合物比例始终保持约18%、27%、55%。2月12日患者再次出现神志欠清,肢体不自主震颤,PN总能量1246kcal处方未再调整。
2.3 肠外联合肠内营养治疗 2月14日患者体温降至正常,胃肠引流无咖啡样液,予清流米汁150ml启动胃肠道,潴留100ml,继续予少量清流米汁,患者潴留逐渐减少。2月17日予少量食物匀浆鼻胃管推注,患者耐受良好。之后食物匀浆逐渐加量,同时下调PN能量。2月20日患者再次胃潴留230ml,观察1天无好转,再次少量上调PN能量,减少食物匀浆推注,然后患者耐受情况逐渐好转,精神较前好转,可尝试经口进食少量半流。2月25日行上消化道造影检查:①胃部分切除术后改变,造影剂通过吻合口尚可;②残胃及上部空肠排空较慢。2月26日拔除鼻胃管,改半流质饮食,肠外营养减量。2月27日停肠外营养。
2.4 营养指标监测 营养治疗期间,监测患者各项化验指标,前白蛋白、转铁蛋白、纤维连接蛋白、视黄醇结合蛋白分别由7.25mg/dl、170mg/dl、143.9mg/dl、21.07mg/L上升至17.05mg/dl、182.7mg/dl、282.5mg/dl、38.15mg/L;血红蛋白70g/L上升至96g/L;总蛋白、白蛋白分别由38.5g/L、24.1g/L上升至58.3g/L、33.3g/L;淋巴细胞绝对数由0.36×109/L上升至0.89×109/L;胆碱酯酶3068U/L上升至4850U/L;中性粒细胞百分比降至正常范围,肝酶指标、肾功能未见明显异常,电解质保持正常范围。
3 讨论
患者因胰腺恶性肿瘤行胰十二指肠切除术,术后20天出现胃瘫,此后进食差且未及时进行营养干预,导致机体成分严重消耗,体重丢失,体内各种维生素、微量元素严重缺乏,进一步诱发WE。治疗的首要目的是及时补充足量维生素B1以逆转患者神经系统症状,根本目的是通过进一步营养支持调节机体代谢,改善预后。
3.1 Wernicke脑病诊断 WE是由于维生素B1缺乏所致的中枢神经系统综合征。维生素B1必须从外界食物中获取,健康成年人每天需要约1-2mg,而身体内储备仅为30-50mg,因此,任何持续超过3-4周的禁食或营养不良状况都可能导致维生素B1储存完全耗尽[2-3],从而诱发WE。如果急性期早期发现并治疗,其临床症状可以在数小时内得到改善。但WE临床表现不典型,常因诊断不及时而造成不可逆的脑损害,甚至死亡。尸检研究表明,WE经常被漏诊,仅1/3的酗酒者和6%的非酗酒患者在生前被怀疑有WE。经典的诊断性三联征只有在8%的患者的临床资料中报告,19.0%患者不具备其中任何症状[4]。目前MRI是WE的首选影像学检查方法。脑MRI常显示第三脑室、第四脑室旁及中脑导水管周围T1WI低信号,T2WI高信号,FLAIR高信号[5]。然而,常规的MRI扫描(包括T1、T2、Flair相)诊断WE的敏感性和特异性分别为53%和93%[6],且MRI是否异常与WE的严重程度及患者的预后并无相关性[7]。因此,诊断需要结合患者病史、有无常见病因、临床表现、影像学表现综合诊断。欧洲神经学联盟(EFNS)指南推荐,符合以下4项中的其中2项即可诊断为WE:①饮食缺乏史;②眼部症状;③小脑功能障碍;④精神状态的改变[8]。大剂量维生素B1试验性治疗也是一个可靠的诊断方法。临床回顾性研究表明,WE予以大剂量维生素B1诊断性治疗优于实验室、影像学诊断[9-10]。该患者存在长期饮酒史,且胰腺术后2个月出现胃瘫,有饮食缺乏史,同时出现了记忆力、定向力下降,反应迟钝、淡漠等精神状态改变,应高度怀疑WE诊断,但患者最初就诊于心理门诊,考虑抑郁症诊断,收住院治疗后考虑不除外病毒性脑炎、免疫性脑炎、抑郁状态,根本原因是WE在临床较少见,临床医生对其缺乏必要的临床敏锐性,延误了一定的治疗时机。
3.2 Wernicke脑病的治疗 维生素B1适用于治疗确诊或可疑WE的患者,应在补充碳水化合物之前给予,这是因为维生素B1通过三羧酸循环参与糖的无氧酵解,体内维生素B1缺乏时补充碳水化合物可能会进一步导致其消耗,诱发或加重WE。但目前对具体的剂量和使用方法尚未形成统一意见。EFNS推荐给予硫胺素每次200mg,每日3次,最好通过静脉途径实施[8]。多个研究显示治愈酒精性WE需要更高的日剂量,这可能会与酒精导致其吸收减少以及在患者出现WE症状之前就已经有持续性的脑损伤有关。对于酒精性WE,英国皇家医学院推荐应使用更大剂量的维生素B1(500mg,3次/d)。给药方式选择上,静脉给药效果显著优于肌内注射,口服补充维生素B1基本无效,尤其是长期酗酒的患者。肌内注射维生素B1后吸收较慢,达到有效药物浓度时间较长。有报道称,患者肌内注射维生素B1达2周以上,预后仍较差。但国内药品说明书中关于维生素B1的使用方法只有肌内注射,尽管大量的研究表明静脉应用维生素B1后副作用极低,但国内报道中仍以早期肌肉内注射治疗居多。此病例会诊考虑WE诊断后,临床立即参照EFNS推荐予200mg tid维生素B1肌注,联合PN营养支持,且考虑到患者存在长期酗酒史可能需要更多的维生素B1,肌肉注射难以达到最佳疗效,肠外处方除常规添加1支水溶性维生素外,额外予100mg维生素B1静脉输注。但治疗初期,临床予钠钾镁钙葡萄糖溶液补液,里面的葡萄糖成分可能在一定程度上促进了疾病进展,导致患者意识进一步变差。
3.3 Wernicke脑病的营养治疗 营养治疗初期,该患者神经系统症状明显且存在消化道出血,胃肠道无法启动,首选肠外营养治疗,改善WE症状,预防疾病进展。但关于WE营养治疗的文献较少。有病例报道,考虑到维生素B1是三羧酸循环过程中重要辅酶,静脉营养使用大量葡萄糖易耗尽体内的维生素B1,而韦尼克脑病正是由维生素B1缺乏所致,需适当减少葡萄糖的输注,因此肠外营养治疗方案将常规的糖脂比5∶3改为1∶1。EFNS指南建议,给予硫胺素后应立即建立均衡饮食[8]。本病例在进行肠外营养输注前,临床已有600mg维生素B1肌注,且考虑到患者近两个月进食差,为避免再喂养综合征,肠外处方以小剂量启动,葡萄糖供给量相对较少,肠外处方按照三大营养素正常比例供给。处方除常规剂量水溶性维生素供给外,额外增加了100mg维生素B1。具体何种糖脂比能最大程度改善患者预后,肠外处方中维生素B1供给量多少最为适宜,尚需进一步深入研究。
根据指南建议,只要胃肠道功能存在,就应早期开始肠内营养治疗,维持肠道营养、代谢、免疫以及屏障功能。该患者胃肠减压无咖啡样胃液后,立即予清流米汁滋养胃肠道,但患者胃肠道耐受差,存在小量潴留,考虑是患者术后出现胃瘫,长期进食差导致。胃瘫是胰十二指肠切除术术后常见的并发症之一,但多在术后2-4周恢复,该病人已术后两个月,继续尝试鼻饲联合改善胃肠动力综合治疗,若不耐受持续存在,考虑留置空肠管营养支持。继续予清流米汁,患者潴留逐渐减少,顺利过渡至食物匀浆,肠外营养逐渐过渡至肠内营养。
3.4 Wernicke脑病的预后 如果WE能在急性期早期发现并治疗,其临床症状可以在数小时内得以改善,但病情较重或诊断较晚的患者,多数在治疗2周后症状才能逐渐好转,更严重者可造成不可逆的脑损害,甚至导致死亡。经治疗,该患者精神、各项指标明显好转,但出院时仍偶尔不能配合治疗,考虑长期缺乏维生素B1对神经系统造成了不可逆损伤。
因此提高临床医师对Wernicke脑病的认识,尤其是非神经内科医师、外科医师对此病的认识,有利于该病早诊断、早干预。一旦怀疑Wernicke脑病则立即给予足量维生素B1补充,能最大程度地改善疾病的预后。
