Bobath技术对痉挛型脑性瘫痪患儿下肢功能康复效果及关节肌肉活动度的影响
2023-11-18李宁田茂林晏华陈婷孙立鑫吴关杰
李宁 田茂林 晏华 陈婷 孙立鑫 吴关杰
脑性瘫痪是一种常见的儿童神经发育障碍,它主要由于出生前、出生时或出生后早期发生在儿童大脑的非进行性损害而导致。这些损害可能影响了大脑皮质和与运动控制相关的其他结构的正常发育和功能[1]。痉挛型脑性瘫痪患儿临床表现主要包括不自主运动、姿势与肌张力异常及共济失调等,且由于脑损伤部位及严重程度不同,患儿常伴有多重神经功能受损,其中下肢功能障碍较为常见,在脑性瘫痪中有50%以上患儿伴有下肢功能障碍[2]。下肢感觉障碍是儿童最常见的功能障碍之一,表现为下肢异常、疼痛的症状,严重影响患儿的情绪、社交及学习能力[3]。痉挛型脑性瘫痪患儿常见的功能障碍通常有以下方面:肢体运动功能障碍,可导致偏瘫,感觉功能障碍,可导致肢体感觉缺失或者异常,影响语言中枢,导致患儿失语,或者影响语言肌肉的功能,造成构音障碍[4]。下肢功能障碍是痉挛型脑性瘫痪的并发症[5]。常规训练具有一定的恢复效果,但仍有待进一步的提高[6-7]。Bobath 技术有利于下肢核心稳定,恢复核心部位肌群的力量。Bobath 技术有利于增强平衡能力和增强运动功能,相关研究表明,Bobath 技术治疗下肢功能障碍患儿对恢复其运动和认知功能效果较好[8]。目前临床中对Bobath 技术对痉挛型脑性瘫痪患儿下肢功能的康复效果及对关节肌肉活动度的影响尚不明确,鉴于此,本研究通过对铜仁宏昕康新中医医院收治的痉挛型脑性瘫痪患儿分组进行研究,探讨Bobath 技术对痉挛型脑性瘫痪患儿下肢功能的康复效果及对关节肌肉活动度的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取本院2021 年1 月—2022 年6 月收治的痉挛型脑性瘫痪患儿60 例。纳入标准:符合痉挛型脑性瘫痪诊断标准[9];符合下肢功能障碍的诊断标准[10];病情稳定。排除标准:患病前存在下肢功能障碍,视觉功能障碍;存在中枢神经或周围神经严重病变,肝肾功能严重减退,颅内出血,急性心肌梗死,消化道溃疡或出血等。采用随机数字表法分为对照组和试验组,各30 例。患儿家属对本研究均知情同意。研究经本院医学伦理委员会批准。
1.2 方法
两组均接受下肢功能训练,20 min/次,6 次/周。对照组另给予常规康复治疗,脑瘫肢体功能训练,由同一康复科医师制订个体化康复治疗方案,包括反射性抑制伸展和屈曲、关键点调节、立位与坐位训练等神经发育疗法,套圈、拉锯、推拉磨砂板等肩肘关节灵活性与伸展训练,敲鼓、折纸、绘画、拍手等腕指关节训练,睡眠姿势、进食、更衣、排泄等日常生活能力训练。40 min/次,6 次/周,连续治疗8 周。
试验组患儿以Bobath 康复训练疗法为主,训练内容包括竖头和翻身、坐位和站立训练、爬行和行走训练等,患儿取坐位,治疗师在患儿身后,双手放在胸骨柄的中下段,带动患儿做出“∞”型柔和的弧形运动。重复数次,缓解躯干肌张力。治疗师一手放在胸骨柄向下挤压,使患儿塌胸,另一手放在背部向前上方推,使患儿挺胸,重复数次,可降低躯干的肌张力。肩胛带及上肢关键点的调节,肩胛带前伸,肩胛带后缩,肩关节外旋,40 min/次,6 次/周,连续治疗8 周。
1.3 观察指标及判定标准
(1)临床疗效。临床疗效判定标准:痊愈,Fugl-Meyer 运动功能评分较治疗前升高>70%;显效,Fugl-Meyer 运动功能评分较治疗前升高>50%且≤70%;有效,Fugl-Meyer 运动功能评分升高≤50%;无效,肢体功能无明显变化[11]。总有效=痊愈+显效+有效。(2)关节肌肉活动度。关节肌肉活动度评分(7 部分共17 项评定指标),每一评定指标为0~2 分,满分为34 分,分值越高表示患儿的肢体运动功能越好。(3)粗大运动功能测试量表(GMFM)评分:GMFM 主要包括5 方面,共88 个项目,每项记0~4 分,分数越高表示运动功能越好。
1.4 统计学处理
2 结果
2.1 两组一般资料对比
对照组男15 例,女15 例;年龄25~72 个月,平均(43.60±6.98)个月;病程3~10 个月,平均(5.24±0.74)个月;粗大运动功能分级:Ⅰ级17 例,Ⅱ级13 例。试验组男16 例,女14 例;年龄25~74 个月,平均(44.04±6.72)个月;病程2~13 个月,平均(5.36±0.72)个月;粗大运动功能分级:Ⅰ级18 例,Ⅱ级12 例。两组各项一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组临床疗效对比
两组临床疗效分布,差异有统计学意义(P<0.05);试验组总有效率高于对照组(P<0.05)。见表1。

表1 两组临床疗效对比[例(%)]
2.3 两组关节肌肉活动度对比
治疗后,试验组关节肌肉活动度评分高于对照组(P<0.05),见表2。
表2 两组关节肌肉活动度评分对比[分,(±s)]
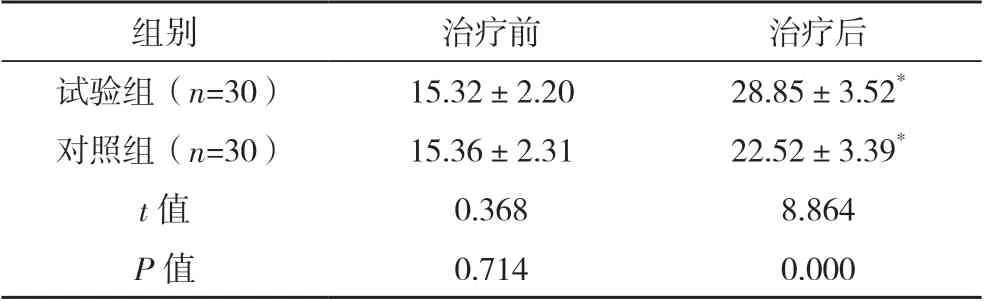
表2 两组关节肌肉活动度评分对比[分,(±s)]
*与本组治疗前比较,P<0.05。
组别治疗前治疗后试验组(n=30)15.32±2.2028.85±3.52*对照组(n=30)15.36±2.3122.52±3.39*t 值0.3688.864 P 值0.7140.000
2.4 两组GMFM 评分对比
治疗后,试验组GMFM 评分高于对照组(P<0.05),见表3。
表3 两组GMFM评分对比[分,(±s)]
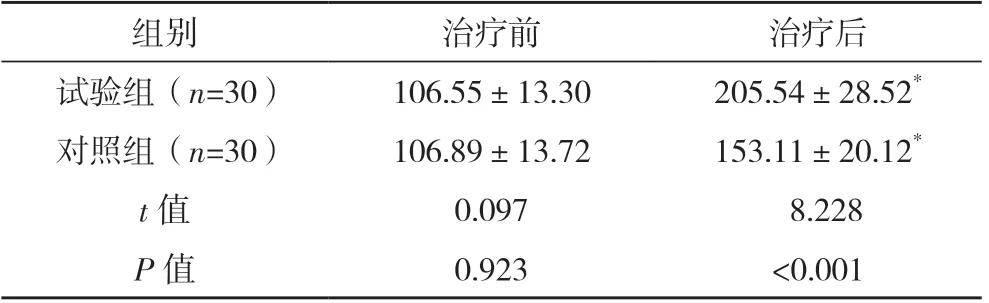
表3 两组GMFM评分对比[分,(±s)]
*与本组治疗前比较,P<0.05。
组别治疗前治疗后试验组(n=30)106.55±13.30205.54±28.52*对照组(n=30)106.89±13.72153.11±20.12*t 值0.097 8.228 P 值0.923<0.001
3 讨论
脑性瘫痪导致大脑传导功能失常,脑室旁白质软化症是引起脑性瘫痪的主要原因之一,其神经系统表现为各种运动障碍。下肢功能障碍是脑性瘫痪患儿常见的并发症,80%左右的脑性瘫痪患儿存在下肢功能障碍,严重影响患儿生存质量[11-13]。Bobath 技术促进患儿核心力量的恢复,据相关研究报道,Bobath 技术具有易操作、核心力量更强调在稳定核心部位等优点,目前已广泛应用于痉挛型脑性瘫痪护理[14-15]。探讨Bobath 技术针对痉挛型脑性瘫痪的康复效果尤为重要。
本研究结果显示,两组临床效果分布,差异有统计学意义(P<0.05);且试验组总有效率高于对照组,提示Bobath 技术治疗可缓解痉挛型脑性瘫痪症状,提高治疗效果。Bobath 技术的治疗效果与通过活动躯干和骨盆,调整身体直立姿势密切相关,相关研究表明,Bobath 技术方法简单、有效,出院后易开展[16-17]。有研究表明,痉挛型脑性瘫痪应用Bobath 技术治疗痉挛型脑性瘫痪可提高临床效果[18]。常规康复治可通过影响中枢神经系统大脑皮层活动缓解痉挛型脑性瘫痪下肢功能障碍症状[19]。Bobath 技术对患儿调节机制较为复杂,有研究发现,Bobath 技术把体位控制和任务导向运动融为一体,从而加强腹直肌、腹内斜肌和腹外斜肌的力量[20]。
本研究结果表明,治疗后,试验组GMFM 评分高于对照组,提示Bobath 技术治疗痉挛型脑性瘫痪可促进运动功能的康复、提高关节肌肉活动度。通过同侧支配,促进向支撑下肢的体重移动,下肢功能障碍与感觉及知觉相关。有研究认为,Bobath 是适宜较小脑瘫患儿的康复运动疗法[21-23]。Bobath 疗法能促进正常运动模式,有利于更好地提高日常生活能力,进一步预防痉挛型脑性瘫痪患儿关节挛缩与变形,有效提高痉挛型脑性瘫痪患儿运动功能。练法和技能训练法要求痉挛型脑性瘫痪患儿主动参与,有利于提高痉挛型脑性瘫痪患儿认知能力、运动功能。通过Bobath 技术利于下肢功能障碍患儿步行功能恢复。
综上所述,Bobath 技术治疗痉挛型脑性瘫痪可提高临床效果,促进下肢运动功能的康复、提高关节肌肉活动度,值得推广应用。本研究的不足之处在于病例数较少,且为单中心研究,后续还应扩大样本量并联合多中心共同进行进一步研究。
