益肾泄浊活血方联合前列地尔治疗糖尿病肾病临床研究
2023-11-17褚桂克刘华朋周倩
褚桂克,刘华朋,周倩
1. 南阳市中心医院中西医结合科,河南 南阳 473000;2. 南阳市中心医院内分泌科,河南 南阳473000
糖尿病肾病(DKD)是因长期糖尿病累及肾脏导致的肾脏微血管并发症,在病变的早期主要表现为肾小球高滤过,随着病情的进展逐渐出现微量蛋白尿(mAlb),继而发展为大量蛋白尿,最终进展为肾小球滤过率(GFR)下降。DKD 是糖尿病的常见并发症,其发病机制复杂,目前尚未完全明确,普遍认为DKD 的发生及发展涉及肾小球血流动力学改变、肾素-血管紧张素-醛固酮系统(RAAS)过度活跃、氧化应激反应、炎症、遗传因素、线粒体功能障碍等多个机制[1]。目前,尚无针对DKD 的全国性流行病学调查研究,但根据近几年一些区域性研究结果显示,目前DKD 已超过慢性肾小球肾炎成为我国慢性肾脏病的主要病因,而在我国近20 年来的终末期肾病病因统计数据中,DKD 构成比例呈现出逐年攀升的态势[2]。DKD 患者往往合并有其他糖尿病血管并发症,更容易出现心血管疾病(CVD)及死亡。对DKD患者进行早期有效的防治对于延缓患者病情进展,改善远期预后,及后期终末期肾病的防治具有积极意义。目前,针对DKD 的治疗药物总体可根据有无降糖作用分为两大类,第一类药物主要在降糖基础上同时兼具肾脏保护作用,第二类药物本身并无降糖作用,主要通过相应机制保护患者肾脏,减少肾脏损害[3]。这些综合手段在延缓DKD 病情进展方面发挥了巨大作用,但仍有部分患者最终仍难以避免发展为终末期肾病而不得不接受肾脏替代治疗。DKD 归属于中医学消渴、水肿范畴。益肾泄浊活血方具有益肾固本、活血泄浊之功。本研究观察益肾泄浊活血方联合前列地尔治疗DKD 的临床疗效,报道如下。
1 临床资料
1.1 诊断标准参考《糖尿病肾脏疾病临床诊疗中国指南》[4]DKD 诊断标准。有较长的糖尿病史(一般至少5 年才出现应激状态,微量白蛋白尿>10 年才出现持续性微量白蛋白尿);尿中出现微量白蛋白或尿蛋白阳性,并可排除高血压或其他肾脏疾病。
1.2 辨证标准参考《糖尿病肾病中医防治指南》[5]中肾气亏虚、湿浊血瘀证的辨证标准。主症:腰膝酸软,神疲乏力,下肢或周身浮肿,小便频数或清长,或少尿,或浑浊如脂膏,脘腹胀满,纳呆。次症:肢体重着,头重如裹,肢体麻痛,胸闷如窒而痛。舌脉:舌淡,苔腻,或有瘀斑;脉细弱无力,或细涩。主症须满足任意2 项,次症满足任意1 项,结合舌脉即可辨证。
1.3 纳入标准符合以上诊断及辨证标准;参照Mogensen 分期标准,分期为Ⅰ~Ⅲ期;年龄<70 岁;临床资料完整,依从性良好;患方如实掌握研究方案具体内容并签署知情同意书。
1.4 排除标准急性肾衰竭需进行血液透析;因其他病因如肾小球肾炎、肾小管间质病变等所致肾脏损害;合并急性心力衰竭或其他重要脏器器质性病变或功能障碍;合并糖尿病急性并发症如酮症酸中毒、高渗性昏迷等危及生命;合并有严重感染性疾病而难以控制;出血性风险较大;合并免疫缺系统疾病;有智力、认知、精神障碍;妊娠或哺乳期妇女。
1.5 一般资料选取2019 年6 月—2022 年6 月南阳市中心医院收治的82 例DKD 患者为研究对象,采用随机数字表法分为对照组与观察组各41 例。对照组男23 例,女18 例;平均年龄(54.14±3.75)岁;平均体质量(64.42±4.63)kg;平均体质量指数(BMI)25.98±2.72;平均糖尿病病程(4.86±1.15)年;平均DKD 病程(2.25±0.39)年;平均糖化血红蛋白(8.26±1.21)%;Mogensen 分期:Ⅰ期14 例,Ⅱ期20 例,Ⅲ期7 例。观察组男22 例,女19 例;平均年龄(53.75±3.92)岁;平均体质量(65.14±4.79)kg;平均BMI 26.05±2.69;平均糖尿病病程(4.69±1.20)年;平均DKD 病程(2.17±0.44)年;平均糖化血红蛋白(8.21±1.35)%;Mogensen 分期:Ⅰ期12 例,Ⅱ期21 例,Ⅲ期8 例。2 组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
2 治疗方法
2 组均参照《糖尿病肾脏疾病临床诊疗中国指南》[4]给予规范化治疗。根据患者血糖具体数值及其他基本情况使用胰岛素制剂或口服降糖药物,根据患者具体情况选用钙离子拮抗剂或利尿剂等血管紧张素转化酶抑制剂(ACEI)及血管紧张素Ⅱ受体拮抗剂(ARB)类降压药物、降脂等基础治疗,指导患者合理膳食。
2.1 对照组口服羟苯磺酸钙(上海朝晖药业有限公司,国药准字H20030089,规格:0.25 g),每天3 次,每次0.5 g。治疗8 周。
2.2 观察组在对照组基础上予以益肾泄浊活血方联合前列地尔注射液治疗。将前列地尔注射液(北京泰德制药股份,国药准字H20103702,规格:10 μg)20 μg 加入100 mL 0.9%的氯化钠注射液中静脉滴注,连用2 周。益肾泄浊活血方处方:熟地黄、山茱萸、山药各18 g,白扁豆、茯苓、砂仁、陈皮各10 g,薏苡仁、苍术各15 g,丹参20 g,红花、地龙各10 g,炙甘草6 g。上药由南阳市中心医院制剂室提供,每天1 剂,水煎取汁200 mL,分早晚2 次温服。连续服用8 周。
3 观察指标与统计学方法
3.1 观察指标①蛋白尿及肾功能指标。采用免疫荧光法检测治疗前后2 组24 小时尿蛋白定量(24 hPRO)、mAlb、β2-微球蛋白(β2-MG)及胱抑素C(CysC)水平。②血液流变学指标。采集2 组治疗前后空腹静脉血,采用旋转法检测计算2 组全血高切黏度(ηbH)、全血低切黏度(ηbL)、血浆黏度(ηp)、红细胞聚集指数(AI)指标,利用公式η=τ/γ,计算出被测液体的黏度(式中η 为黏度、τ 为切应力、γ 为切变率)。③采集2 组治疗前后空腹静脉血,采用酶联免疫吸附法(ELISA)检测血清基质金属蛋白酶-9(MMP-9)、基质金属蛋白酶抑制剂-1(TIMP-1)水平。④临床疗效。治疗8 周后评价2 组临床疗效。
3.2 统计学方法应用SPSS20.0 统计学软件处理数据。计量资料符合正态分布以均数±标准差(±s)表示,2 组间比较采用成组t检验,同组治疗前后比较采用配对样本t检验;计数资料以百分比(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
4 疗效标准与治疗结果
4.1 疗效标准参照《糖尿病肾病诊断、辨证分型及疗效评定标准(试行方案)》[6]拟定。显效:临床症状基本消失,尿白蛋白排泄率(UAER)正常或下降50%以上,血糖水平下降30%或恢复正常。有效:临床症状较前好转,UAER、血糖水平有所改善,但不足显效标准。无效:临床症状无改善或加重,实验室指标无变化或升高。总有效率=(显效+有效)例数/总例数×100%。
4.2 2 组临床疗效比较见表1。治疗后观察组总有效率92.68%,高于对照组73.17%(P<0.05)。
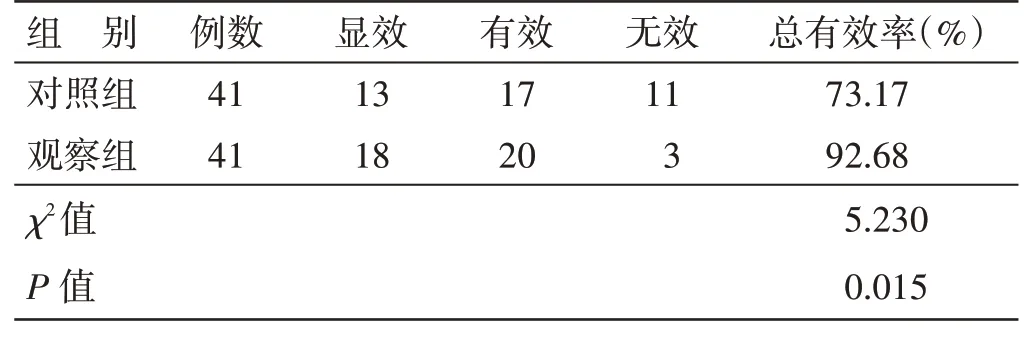
表1 2 组临床疗效比较例
4.3 2 组治疗前后24 hPRO、mAlb、β2-MG、CysC 水平比较见表2。治疗前,2 组24 hPRO、mAlb、β2-MG、CysC 水平比较,差异均无统计学意义(P>0.05);治疗后,2 组上述指标均降低(P<0.05),且观察组低于对照组(P<0.05)。
表2 2 组治疗前后24 hPRO、mAlb、β2-MG、CysC 水平比较(±s)

表2 2 组治疗前后24 hPRO、mAlb、β2-MG、CysC 水平比较(±s)
注:①与本组治疗前比较,P<0.05;②与对照组治疗后比较,P<0.05
?
4.4 2 组治疗前后ηbH、ηbL、ηp 及AI 水平比较见表3。治疗前,2 组ηbH、ηbL、ηp、AI 水平比较,差异均无统计学意义(P>0.05);治疗后,2 组上述指标均降低(P<0.05),且观察组低于对照组(P<0.05)。
表3 2 组治疗前后ηbH、ηbL、ηp 及AI 水平比较(±s)

表3 2 组治疗前后ηbH、ηbL、ηp 及AI 水平比较(±s)
注:①与本组治疗前比较,P<0.05;②与对照组治疗后比较,P<0.05
?
4.5 2 组治疗前后血清MMP-9、TIMP-1、MMP-9/TIMP-1 比较见表4。治疗前,2 组血清MMP-9、TIMP-1、MMP-9/TIMP-1 比较,差异无统计学意义(P>0.05);治疗后,2 组血清MMP-9、MMP-9/TIMP-1 均升高(P<0.05),TIMP-1 下降(P<0.05),且观察组血清MMP-9、MMP-9/TIMP-1 均高于对照组(P<0.05),TIMP-1 低于对照组(P<0.05)。
表4 2 组治疗前后血清MMP-9、TIMP-1、MMP-9/TIMP-1 比较(±s)
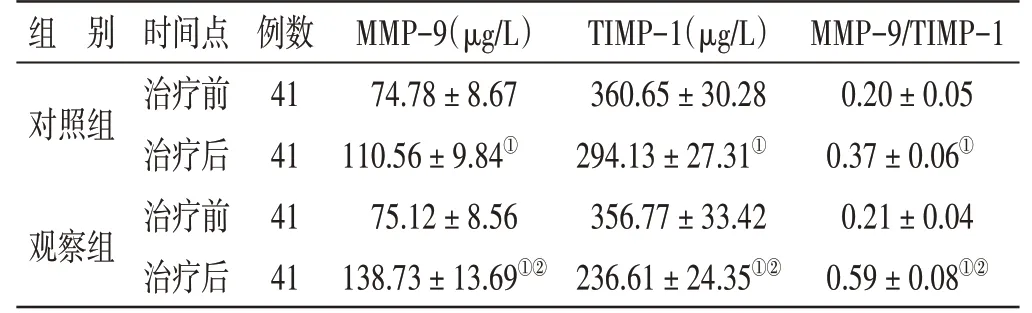
表4 2 组治疗前后血清MMP-9、TIMP-1、MMP-9/TIMP-1 比较(±s)
注:①与本组治疗前比较,P<0.05;②与对照组治疗后比较,P<0.05
?
5 讨论
糖尿病以全身血管病变为病理基础,可导致多器官及系统功能障碍。DKD 是糖尿病造成的诸多靶器官损伤中后果较为严重的并发症,已逐渐成为我国终末期肾病的首要原因。DKD 病变涉及多系统、多方面因素均会影响其疾病预后,单纯的血糖管理无法使患者最大获益。临床上,更强调对患者进行多危险因素的综合防治。近十多年来,一些新型抗高血糖药物如钠-葡萄糖协同转运蛋白2(SGLT2)抑制剂、胰高糖素样肽-1(GLP-1)受体激动剂、二肽基肽酶-4(DPP-4)抑制剂被运用于临床,这些药物通过各种途径发挥了多效性抗炎、抗氧化特性。但无论何种药物,均只能延缓临床蛋白尿期的DKD,而无法逆转其病理过程。DKD 的本质是一种微血管病变,在其病程进展中,通常伴随血液流变学异常。受高糖状态影响,患者往往血浆渗透压会出现一定程度升高,继而红细胞脱水及刚性、聚集性增强,与此同时,红细胞变形能力会有所下降,血细胞比容升高,造成血液黏度增加,血流速度减慢,出现微循环障碍,同时还会损伤血管内膜,引起微血管病变[7]。前列地尔对肾脏动静脉均具有扩张作用,能够抑制血小板聚集,改善血流动力学状态及局部微循环,从而保护肾功能[8]。
DKD 归属于中医学消渴、水肿范畴。其病机复杂,基本病机无外乎虚、瘀、湿、浊、痰,本虚主要责之于脾、肾二脏亏虚,标实指瘀、湿、浊、痰,为本虚标实之证,肾虚为本,瘀热痰阻为标[9]。肾气亏虚、气阴两虚,病情迁延不愈,以致阴损及阳,肾虚则不能化气行水,水液代谢失常,肾虚则不能固摄,则精微物质外泄。与此同时,瘀血、痰湿、气滞、热结等病理产物相互胶结,阻于肾络,形成脉络瘀阻,精气不畅,壅而浊阻[10]。治疗当益肾固本,兼活血泄浊。本研究采用益肾泄浊活血方联合前列地尔治疗DKD。益肾泄浊活血方中熟地黄、山茱萸补肾固精、滋阴养血;山药健脾益肾,治诸虚百损,疗五劳七伤;芡实除湿健脾、固精益肾,其味甘能补脾,涩可固肾。本方在益肾固精的同时,还用到了利湿泻浊、活血祛瘀之品,扁豆、茯苓、砂仁、薏苡仁健脾化湿,陈皮、苍术理气健脾、化痰降浊,丹参、红花、地龙活血化瘀,炙甘草调和诸药。现代药理学研究显示,熟地黄、山茱萸在减少蛋白尿、抗炎、抗氧化等多方面具有显著作用,能有效改善肾脏病理损害[11]。山药具有改善糖脂代谢、抗氧化及免疫调节作用,能够减轻肾组织氧化损伤及肾小管上皮细胞凋亡,促进受损组织再生[12]。芡实可调节DKD 大鼠肾脏MMP-9、TIMP-1 等细胞因子表达,抑制细胞外基质积聚,延缓肾小球硬化,减少蛋白尿[13]。
本研究结果显示,治疗后,观察组总有效率高于对照组,2 组24 hPRO、mAlb、β2-MG、CysC 水平均降低,且观察组低于对照组,提示益肾泄浊活血方联合前列地尔在减少DKD 患者蛋白尿、保护肾功能方面效果显著,能有效提高临床疗效。MMP-9、TIMP-1 能够反映肾基底膜胶原代谢状况,共同调节DKD 的胶原代谢,与DKD 进展关系密切,MMP-9/TIMP-1 平衡失调会加速肾小球硬化进展[14]。与正常人群相比,DKD 患者血清TIMP-1 水平显著升高,MMP-9 水平明显降低,MMP-9/TIMP-1 比值随UAER 的增加而降低,伴随DKD 的进展及蛋白尿的加重,人体内血清MMP-9 水平及TIMP-1 水平分别呈递减及递增趋势,而MMP-9/TIMP-1 比值也呈递减趋势[15]。本研究结果显示,治疗后观察组血清MMP-9 水平高于对照组,TIMP-1 水平低于对照组,提示益肾泄浊活血方联合前列地尔可有效调节DKD患者血清MMP-9、TIMP-1 表达,有利于维持MMP-9/TIMP-1 平衡,继而改善肾小球系膜外基质增生,延缓肾小球纤维化及硬化,发挥肾脏保护作用。观察组治疗后血液流变学指标均低于对照组,提示益肾泄浊活血方联合前列地尔能更好地降低DKD 患者血液高黏状态,抑制病情进展。
综上所述,益肾泄浊活血方联合前列地尔在减少DKD 患者蛋白尿、保护肾功能方面效果显著,临床疗效优于单纯西医治疗,其机制可能与其能有效调节MMP-9、TIMP-1 表达,改善血液流变学,降低血液高黏状态有关。
