血液病患者PICC置管导管发生堵管的危险因素分析
2023-11-16林珠豆赵海军卓玉瑜
林珠豆 赵海军 卓玉瑜
血液病是指原发于造血系统或主要累及血液和造血器官而出现血液异常改变的一类疾病,起病较为隐匿,常以贫血、出血、发热为主要临床特征[1]。临床上针对血液病的主要治疗方式有药物治疗、化学治疗以及手术治疗等多种方式,由于化学药物对人体的伤害较大,因此,临床上常对需进行化疗的患者采用经外周静脉穿刺中心静脉导管(peripheral inserted central venous catheters,PICC),PICC 是指利用导管从外周静脉进行穿刺,导管可直达靠近心脏的大静脉,可避免化疗药物与患者手臂静脉的直接接触,有效保护患者的上肢静脉,减少患者因化学药物刺激而产生的疼痛感,从而提高患者的生存质量[2-3]。随着PICC 在临床上的广泛应用,关于PICC 的相关并发症也逐渐增多,其中导管发生堵塞是常见的并发症之一,导管一旦发生堵塞,多以拔管作为最终结局,增加患者的痛苦和经济负担。减少导管堵塞是临床上需解决的重要问题,现就PICC 发生堵管的危险因素作以下分析。
1 资料与方法
1.1 一般资料
回顾性分析2020 年1 月—2022 年12 月于厦门大学附属第一医院进行PICC 的246 例血液病患者。纳入标准:(1)所有患者均符合临床血液学疾病[4]。(2)年龄≥18岁。(3)所有患者均符合PICC 指征,且均为首次操作PICC。(4)临床资料均保存完整。排除标准:(1)凝血功能障碍者。(2)对本研究涉及药物有过敏史者。(3)意识障碍或交流障碍者。(4)恶性肿瘤者。所有患者根据导管是否发生堵管将其分为观察组和对照组,将导管发生堵塞者纳入观察组(n=44),未发生堵塞者纳入对照组(n=202)。本研究经医院医学伦理委员会批准,且符合《赫尔辛基宣言》。
1.2 方法
对选取的246 例患者的一般资料,包括年龄、性别、吸烟史、饮酒史、手术史、刺激性药物使用史、导管末端位置、穿刺部位、置管时间、并发症等信息进行统计分析。
收集患者的凝血功能指标,凝血功能的检测方式如下:采集患者的清晨空腹肘静脉血2 mL 左右于蓝色管中,以3 000 r/min 的速度离心15 min 后,采用全自动凝血仪(上海寰熙医疗器械公司,型号:ACL TOP750 沃芬)对标本进行检测,其中凝血酶原时间(prothrombin time,PT)的正常范围为10 ~14 s、活化部分凝血活酶时间(activated partial thromboplastin time,APTT)的正常范围为23.7 ~36.0 s、凝血酶时间(thrombin time,TT)的正常范围为13.3 ~19.3 s、纤维蛋白原(fibrinogen,FIB)的正常范围为2 ~4 g/L。
导管目前常用型号有Groshong Picc 前端瓣膜导管(碧迪医疗器械有限公司)和Powerpicc SoLo Catheter 末端瓣膜导管(巴德医疗科技有限公司),常用材质有硅胶、聚氯乙烯、聚乙烯、聚氨酯以及硅树脂。
操作方式主要冲封管不当、导管机械压迫、导管弯曲折叠等。
药物因素主要有液体药物、粉状药物、颗粒状药物或油剂药物。
1.3 观察指标
PICC 导管部分堵塞:(1)不可见回血但可输入部分液体。(2)可见回血但滴速为20 ~59 gtt/min[5]。
PICC 导管完全堵塞:(1)不可见回血且不能输入液体。(2)未见回血且滴速为≤19 gtt/min[5]。
本研究观察组纳入患者均为完全堵塞患者。
1.4 统计学方法
采用SPPS 18.0 统计学软件进行数据分析。计量资料以(±s)表示,采用t检验;计数资料以n(%)表示,组间采用χ2检验,等级资料采用秩和检验。采用Logistic 回归方程分析患者PICC 发生堵管与患者一般资料、凝血功能、导管型号、导管材质、操作方式以及药物因素的关系。P<0.05 为差异有统计学意义。
2 结果
2.1 一般资料比较
两组患者性别、年龄、吸烟史、饮酒史、手术史、刺激性药物使用史、穿刺部位以及并发症比较,均差异无统计学意义(P>0.05);两组患者导管末端位置和置管时间比较,均差异有统计学意义(P<0.05)。见表1。
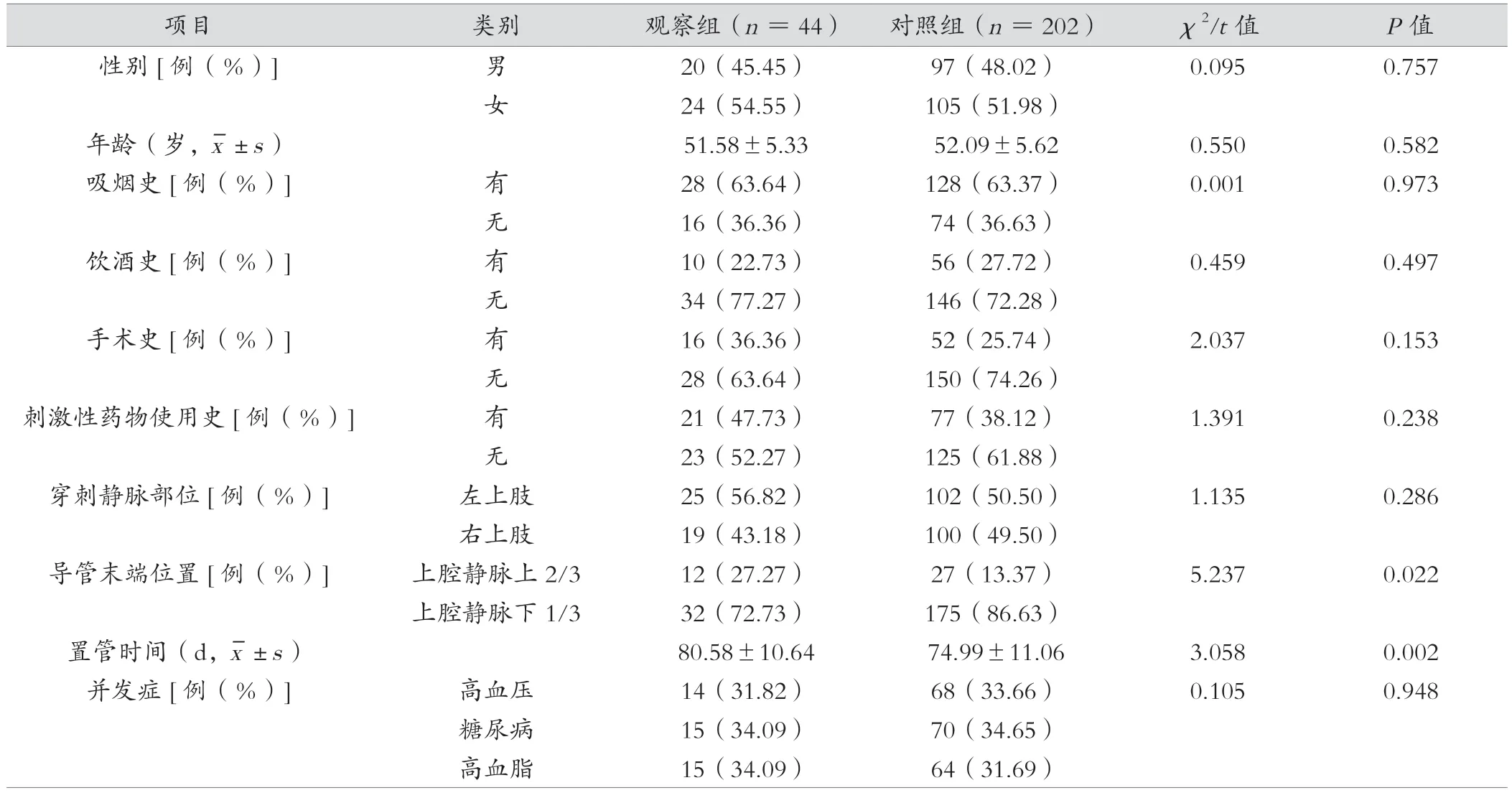
表1 观察组与对照组患者的一般资料分析
2.2 两组凝血功能比较
观察组患者PT、APTT、TT 以及FIB 均显著高于对照组,差异有统计学意义(P<0.05)。见表2。
表2 观察组与对照组凝血功能比较(±s)
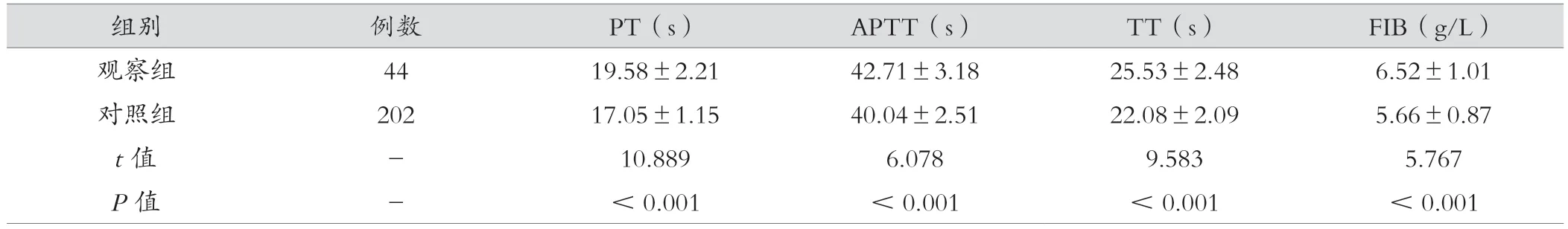
表2 观察组与对照组凝血功能比较(±s)
组别 例数 PT(s) APTT(s) TT(s) FIB(g/L)观察组 44 19.58±2.21 42.71±3.18 25.53±2.48 6.52±1.01对照组 202 17.05±1.15 40.04±2.51 22.08±2.09 5.66±0.87 t 值 - 10.889 6.078 9.583 5.767 P 值 - <0.001 <0.001 <0.001 <0.001
2.3 两组导管型号与材料比较
观察组使用Powerpicc SoLo Catheter 末端瓣膜导管的人数比例显著高于对照组;且观察组适应硅胶、聚氯乙烯、聚乙烯作为导管材质的人数比例也显著高于对照组(P<0.05)。见表3、表4。

表3 观察组与对照组导管型号比较[例(%)]
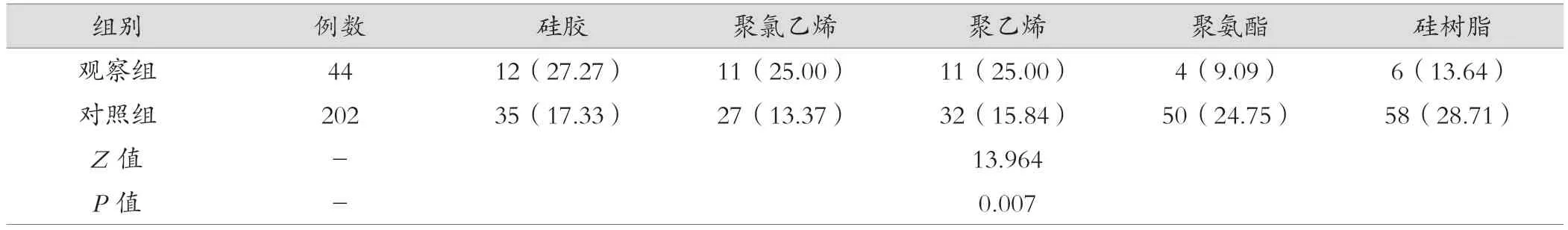
表4 观察组与对照组导管材质比较[例(%)]
2.4 两组操作方式比较
两组患者冲封管不当、导管机械压迫、导管弯曲折叠比较,均差异有统计学意义(P<0.05)。见表5。
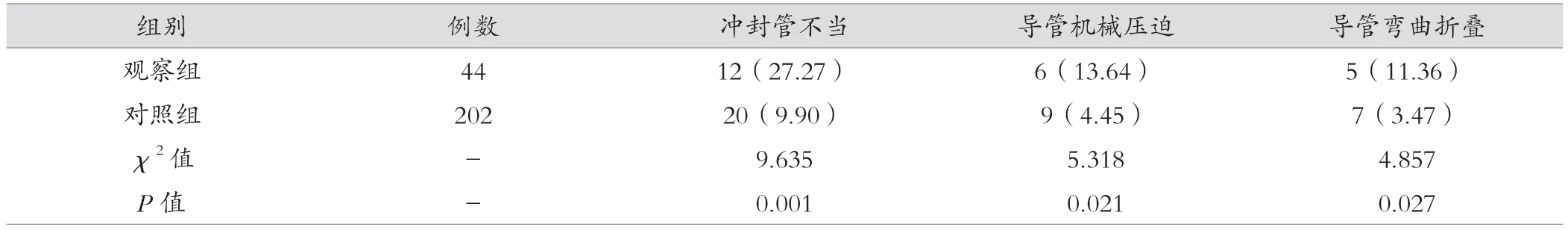
表5 观察组与对照组操作方式比较[例(%)]
2.5 两组药物因素比较
两组患者液体药物、粉状药物、颗粒状药物或油剂药物比较,差异有统计学意义(P<0.05)。见表6。
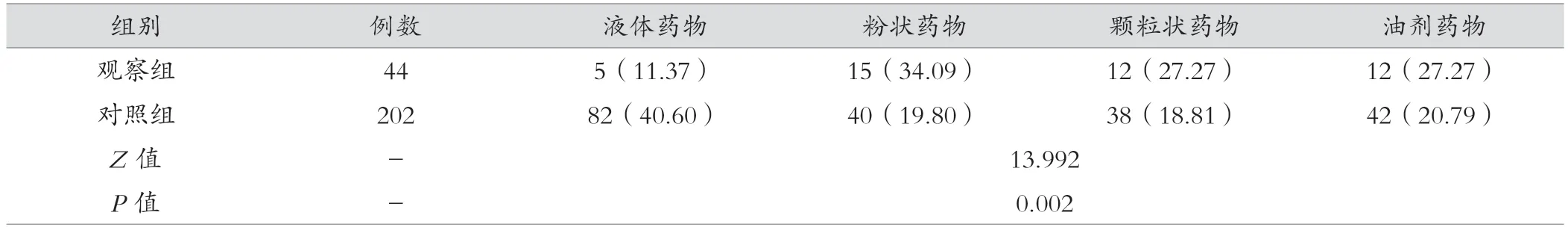
表6 观察组与对照组药物因素比较[例(%)]
2.6 多因素回归分析
Logistic 回归分析显示,导管置管时间和导管型号不是导致PICC 堵塞的独立危险因素(P>0.05);导管末端位置、导管材质、操作方式以及药物因素是导致PICC 堵塞的独立危险因素(P<0.05)。见表7。
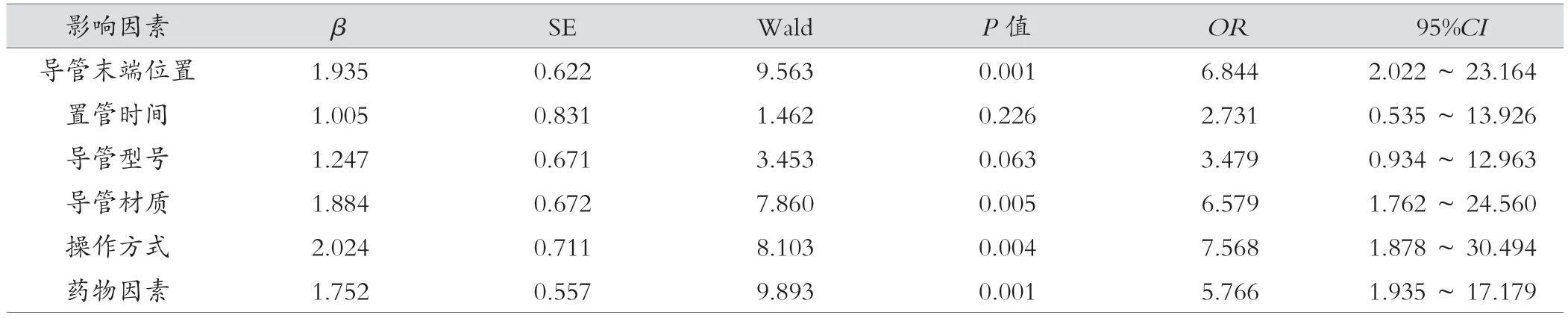
表7 Logistic 回归方程多因素分析
3 讨论
3.1 导管末端位置的分析及针对性防护措施
PICC 导管末端位置一般需置于上腔静脉处。本研究结果显示,导管末端位置是导致PICC 堵塞的独立危险因素,分析其原因,上腔静脉下1/3 处血流较为丰富,可快速稀释化疗药物,而上腔静脉上2/3 处的血流量较小,化疗药物无法快速被稀释,易导致血管堵塞。针对于此,临床上可尽可能地将导管末端位置置于上腔静脉下1/3 处,以减少导管堵塞的情况发生[6-7]。
3.2 导管材质的分析及针对性防护措施
由于不同材质的性质不同,PICC 导管的材质也有所不同。本研究结果显示,导管材质是导致PICC 堵塞的独立危险因素,分析其原因,脂肪乳等物质极易附着在导管壁上,尤其是硅胶材质的导管壁,长时间输注会导致导管阻塞。针对于此,临床上可选择聚氨酯和硅树脂材质的导管。相关研究证实,聚氨酯和硅树脂材质的导管发生血管阻塞的概率较低[8-9]。
3.3 操作方式的分析及针对性防护措施
患者经PICC 输血、输液或采血后,未能应用合适的封管液及时冲洗封管,或患者长时间压迫导管,使导管折叠均是造成导管阻塞的原因之一[10]。本研究结果显示,操作方式是导致PICC 堵塞的独立危险因素,为避免此种情况的发生,可采取以下措施进行预防:(1)使用PICC后应当及时采用生理盐水进行清洗管腔,并采用正压脉冲式冲管手法冲封管,可有效减少PICC 阻塞。(2)为减少血液在导管内凝固的现象出现,可禁止采用PICC导管输注全血和抽血化验,或经PICC 采血后,及时对导管进行冲洗[11]。(3)在输注液体或药品前,须回抽检查有无回血,并进行冲洗,当患者不输液时,每周用肝素钠溶液冲管2 次,以减少导管阻塞的发生率[12]。(4)护理人员在帮助患者检测穿刺侧肢体血压时,应避免折叠、挤压PICC 导管,减少因移动导管导致的血流改变引起的血管阻塞[13]。
3.4 药物因素的分析及针对性防护措施
临床上常有一些特殊剂型的药物,如粉状、颗粒状或油状等,本研究结果显示,药物因素是导致PICC 堵塞的独立危险因素,究其原因:(1)粉状或颗粒状药物若血流量较小时,极易沉淀在导管内部,导致导管发生阻塞。(2)油状药物对管壁具有附壁现象,长时间使用后极易导致导管发生阻塞。针对于此,可采取以下措施进行预防:(1)使用非液体药物后,应当对导管进行彻底冲洗。(2)当药物与药物不相容时或药物与药物溶剂不相容时,会导致导管内出现沉淀物,应当减少不相容药物的同时使用,如无法避免时,应当加快药物输注速度,减少沉淀物的堆积,从而达到预防导管阻塞的目的[14-15]。
综上所述,导管末端位置、导管材质、操作方式以及药物因素均是导致PICC 堵塞的独立危险因素,临床上可根据实际情况对患者导管进行清洗等处理,在对患者进行相应检查时应避免挤压导管,以达到减少患者导管堵塞的目的。
