无创产前基因检测对低危孕妇胎儿染色体异常筛查的临床价值
2023-11-16梁西岚黎洛冰
梁西岚 黎洛冰
染色体是基因的载体,染色体异常是因染色体数目和结构的异常而导致的疾病,又称染色体病,其发病可能与细胞分裂后期染色体不分离,或受各种因素的作用而致染色体发生断裂和重新连接有关[1]。我国每年活产婴儿中染色体异常占比约为0.3%,然而目前尚无有效的治疗手段,主要通过产前遗产学咨询、产前筛查及产前诊断等方法避免染色体异常患儿的出生[2]。在产前诊断中,羊膜腔穿刺术是诊断胎儿染色体异常的金标准,但该方式属于有创操作,且操作复杂、出结果周期长,孕妇接受度较差,作为胎儿染色体异常筛查方式普及难度较高,而血清学筛查作为常用胎儿染色体异常筛查方式,该方法简单、易于普及,但检查结果假阳性率较高[3]。有研究表明,无创产前基因检测(non-invasive prenatal testing,NIPT)对胎儿染色体异常的敏感性和特异性较强,且无创正逐渐成为胎儿染色体异常筛查的首选方式[4]。基于此,本研究将NIPT 应用于低危孕妇胎儿染色体异常的筛查中,观察其诊断效能,此文的研究结果为胎儿染色体异常筛查后期标准制定提供了借鉴内容,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2021 年1—12 月在茂名市妇幼保健院进行NIPT 的2 541 例低危孕妇临床资料。纳入标准:(1)自愿进行NIPT 检查。(2)年龄16 ~34 岁。(3)孕龄≥12 周。(4)单胎妊娠。(5)定期在茂名市妇幼保健院进行产检。(6)临床资料完整。排除标准:(1)患内分泌、神经或代谢性疾病。(2)夫妻一方有明确染色体异常。(3)患有糖尿病、高血压、肝炎等妊娠并发症。(4)接受过移植手术、1 年内接受过异体输血。(5)重度肥胖(身体质量指数>40 kg/m2)。(6)妊娠合并恶性肿瘤。(7)中途退出孕妇。(8)临床资料不全。2 541 例孕妇年龄16 ~34 岁,平均(24.67±5.65)岁;妊娠次数1 ~3 次;平均(1.48±0.44)次;分娩次数1 ~3 次;平均(1.18±0.34)次;产前NIPT 检查孕龄12 ~28 周;平均(20.52±4.34)周。依据孕龄分为孕早期组(12 ~14 周)542 例孕妇、孕中期组(15 ~20 周)1 321 例孕妇、孕晚期组(超过21 周)678 例孕妇,依据申请NIPT 原因分为无明显症状自愿进行NIPT 检查组811 例孕妇、单项指标或中位数倍数(multiple of median,MOM)值异常组1 141 例孕妇、B 超软指标异常组589 例孕妇。本研究经医院医学伦理委员会批准通过。
1.2 方法
NIPT 检查:取Streck Cell-Free DNA BCT 采血管(美国Streck 公司)采集孕妇外周血5 ~10 mL,血样经过低温、低速离心,分离出血浆并常温融化,使用DNA 提取试剂盒(赛默飞公司),从血浆中分离出游离DNA 片段(cell-free fetal DNA,cffDNA),经聚合酶链式反应(polymerase chain reaction,PCR)进行扩增,再利用基因测序仪(杭州贝瑞和康基因诊断技术有限公司,CN500 型号)进行序列检测,对测序结果进行数据化处理,生物信息分析。若发现染色体数目和结构异常,则为该条目染色体异常。
羊膜腔穿刺:在B 超引导下,抽取孕妇羊水20 mL 分别置于两支无菌管中,离心处理10 min,去除上清液,分别在T25 培养瓶中进行羊水细胞培养,待其生长良好时,向培养瓶中添加秋水仙素,使其在细胞分裂中期停止分裂,后经低渗、固定、制片、显带、染色方法得到标本,利用全自动扫描分析(法国IMSTAR,Pathfinder Karyo 型号)系统扫描并分析羊水细胞染色体核型。
1.3 统计学方法
使用SPSS 20.0 统计学软件分析数据。计量资料以(±s)表示,采用t检验;计数资料以n(%)表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 不同孕龄NIPT 阳性比较
孕早期阳性检出率为1.85%(10/542),孕中期阳性检出率为1.68%(22/1 321),孕晚期阳性检出率为1.18%(8/678)。见表1。
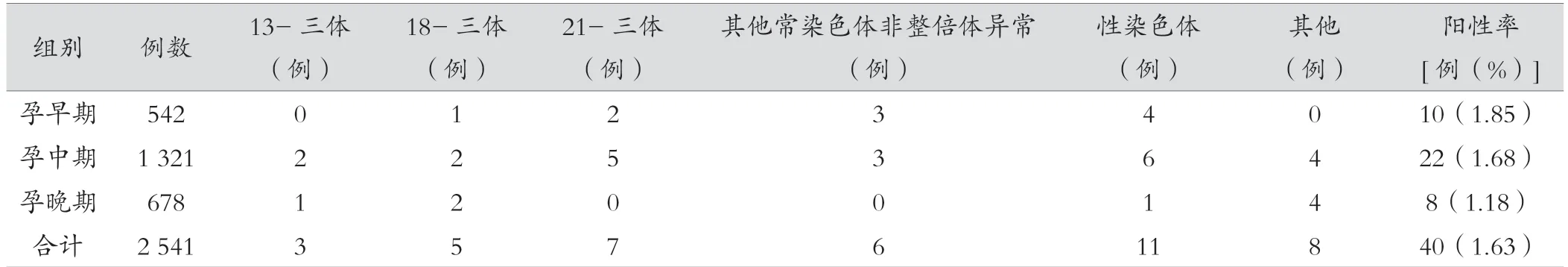
表1 不同孕龄NIPT 阳性比较
2.2 不同申请NIPT 原因阳性比较
自愿进行NIPT 检查组阳性检出率为0.99%(8/811),血清学筛查单项指标或MOM 值异常组阳性检出率为1.93%(22/1 141),B 超软指标异常组阳性检出率为1.68%(10/589)。见表2。
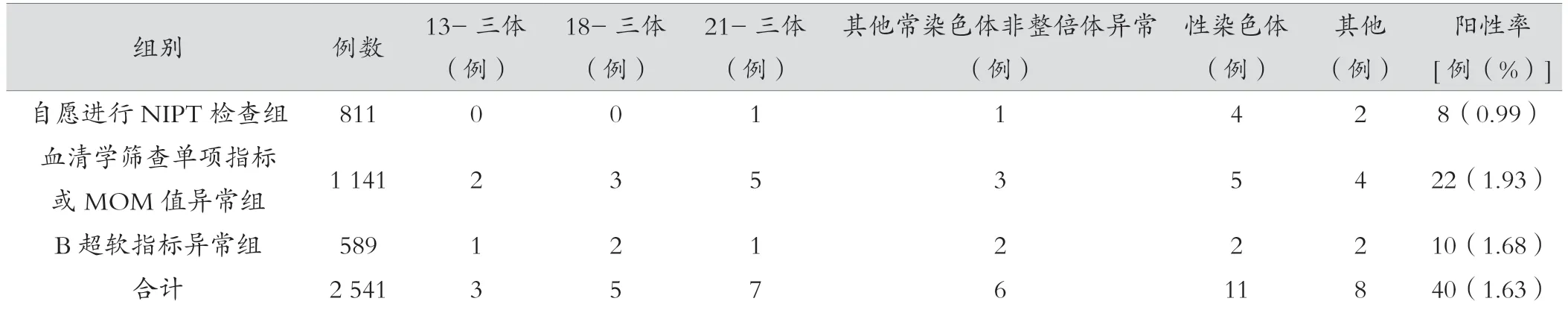
表2 不同申请NIPT 原因阳性比较
2.3 NIPT 阳性与羊膜腔穿刺阳性比较
2 541 例孕妇中NIPT 检查后提示有40 例胎儿染色体异常,阳性检出率为1.63%(40/2 541),经过羊膜腔穿刺染色体检查验证后证实有26 例胎儿染色体异常,其中13-三体、18-三体、21-三体、其他常染色体非整倍体异常、性染色体、其他分别为1、4、6、5、6、4 例,NIPT 准确率 分 别 为33.33%、80.00%、85.71%、83.33%、54.55%、50.00%,总准确率为65.00%。见表3。

表3 NIPT 阳性与羊膜腔穿刺阳性比较
3 讨论
胎儿染色体异常是导致出生缺陷的一个重要因素,我国每年出生的染色体异常新生儿约有10 万,其中常染色体异常新生儿包括18-三体、21-三体以及13-三体等,这类患儿可表现为严重或明显的智力低下、发育迟缓、五官异常、四肢畸形等[5];性染色体异常是指X 或Y 染色体的数目异常或结构畸形,其可表现为性腺发育不全或两性畸形等[6]。以目前医疗水平,染色体异常疾病仍是无法被治愈的,染色体异常胎儿的出生将会对其自身及家庭带来巨大的痛苦与负担,故而临床大力普及二级预防减少染色体异常胎儿出生率是当前的主要手段[7]。NIPT 检查是二级预防的一种手段,其通过对母体血液中胎儿DNA 来发现胎儿染色体异常,属于无创筛查,避免有创操作羊膜腔穿刺术造成流产、出血、感染等发生,易于被孕妇所接受[8]。
NIPT 检查是通过对孕妇外周血液中的胎儿cffDNA 进行检测,后分析数据及生物信息,解读胎儿遗传信息。孕妇外周血液中几乎所有的cffDNA 均来自胎盘滋养层细胞,cffDNA 在妊娠4 周时可被检测到,妊娠8 周后cffDNA 水平逐渐升高并趋于平稳,直到胎盘娩出后2 h 后cffDNA 才不能被检出[9]。研究发现,NIPT 检查应在孕妇外周血液中cffDNA 水平超过5%,故而临床常在妊娠12 周后进行NIPT检查[10]。本研究所选取所有产妇妊娠周期均超过12 周,依据孕龄分为3 组,分析发现,孕早期组染色体异常为18-三体、21-三体、其他常染色体非整倍体异常、性染色体异常,孕中期组染色体异常为18-三体、21-三体、13-三体、其他常染色体非整倍体异常、性染色体异常及其他染色体异常,孕晚期组染色体异常为18-三体、13-三体、性染色体异常及其他染色体异常,且在孕早期NIPT 检查阳性率最高,孕中期NIPT 检查阳性率其次,孕晚期NIPT 检查阳性率最低,但组间比较,差异无统计学意义(P>0.05)。说明各妊娠时间段NIPT 检查结果大致相同,但临床上仍建议在妊娠12 周后尽早进行NIPT 检查,为后续羊膜腔穿刺诊断争取时间,避免大月份引产对母体造成伤害。
本研究进一步将孕妇按照申请NIPT 原因分组,分析发现,各组间阳性检出率比较均差异无统计学意义(P>0.05),但血清学筛查单项指标或MOM 值异常1 141 例孕妇经NIPT 检查后发现阳性孕妇22 例(1.93%),而目前血清学筛查MOM 值异常并未被纳入为产前诊断指征,且其他检查未见异常自愿进行NIPT 检查811 例孕妇经NIPT 检查后发现阳性孕妇8 例(0.99%),若其未进行NIPT 检查,则会出现胎儿染色体异常漏诊现象。且对B 超软指标异常孕妇进行NIPT 检查,对结果阳性孕妇再进行羊水细胞染色体检查,可避免孕妇过度检查。因此,通过将血清学筛查、B超筛查、NIPT 检查及羊膜腔穿刺羊水细胞染色体检查等手段相结合,可以对胎儿染色体异常情况进行全面、有效的评估,从而实现优生优育。
此外,本研究对NIPT 检查阳性孕妇行羊膜腔穿刺羊水细胞染色体检查术进行验证,结果发现NIPT 检查在13-三体、18-三体、21-三体、其他常染色体非整倍体异常、性染色体异常、其他异常的准确率分别为33.33%、80.00%、85.71%、83.33%、54.55%、50.00%,总准确率为65.00%。提示NIPT 检查对18-三体、21-三体、其他常染色体非整倍体异常特异性较高,对13-三体特异性较低,具有较高的假阳性率,对性染色体异常、其他异常特异性中等,这符合左娟等[11]研究结果。自母体外周血液中检查到cffDNA 存在后,NIPT 技术在高通量测序技术的发展下,得到快速的发展[12]。利用高通量测序技术,可以将母体外周血液中发现的cffDNA进行扩增和分析,计算出对应染色体的Z 值,胎儿非整倍体异常的风险可以通过Z 值来判断,Z 值正常范围为-3 ~+3,其值>+3 可考虑为三倍体,其值<-3 可考虑为单倍体,因此NIPT 检查对非整倍体异常具有较高的准确性[13]。故而对于血清学筛查异常、B 超软指标异常孕妇,可将NIPT 检查作为二级预防手段,减少不必要的羊膜腔穿刺检查。
综上所述,NIPT 检查对低危孕妇胎儿染色体异常筛查准确率较高,具有较好的筛查效能,且为无创操作,可作为低危孕妇中胎儿染色体异常筛查的辅助检查手段。
