快速康复外科理念联合疼痛护理在剖宫产术后护理中的应用效果
2023-11-14雷颖
雷 颖
(井冈山市中医院妇产科,江西 井冈山 343600)
剖宫产术(cesarean section)为临床常见现代化分娩方式,旨在借助外科手段取出胎儿,以保障母婴安全,是高危妊娠及难产问题的重要补救措施[1]。但其创伤较大、疼痛应激明显,易导致多种并发症的产生,对产妇术后恢复造成了较大影响,不利于哺乳及子宫复旧等产后管理[2,3]。快速康复外科理念(fast track surgery,FTS)是基于循证医学证据开展的围术期优化方案,其目的在于减少手术引起的创伤应激,以缩短术后康复时间,改善患者预后质量,现逐渐应用于产科领域,并取得了初步认可[4,5]。除此之外,术后疼痛一直是影响剖宫产产妇术后恢复的关键因素,给予针对性护理尤为重要[6]。在FTS理念的影响下,其疼痛护理方案亦出现明显变化,其整体措施更为人性化、精细化,在产妇术后恢复中具有重要意义[7]。本研究结合2019年5月-2021年12月于井冈山市中医院行择期剖宫产术的66例产妇资料,观察快速康复外科理念联合疼痛护理在剖宫产术后护理中的应用效果,现报道如下。
1 资料与方法
1.1 一般资料 以2019年5月-2021年12月井冈山市中医院行择期剖宫产术的66例产妇为研究对象,按照随机数字表法分为对照组(33例)和观察组(33例)。对照组年龄22~36岁,平均年龄(27.35±2.18)岁;孕周37~42周,平均孕周(39.32±1.60)周;产次0~2次,平均产次(1.15±0.62)次。观察组年龄22~35岁,平均年龄(27.47±2.22)岁;孕周37~42周,平均孕周(39.27±1.55)周;产次0~2次,平均产次(1.18±0.59)次。两组年龄、孕周、产次比较,差异无统计学意义(P>0.05),可比较。本研究经医院伦理委员会批准,产妇及家属均知情且自愿参加。
1.2 纳入和排除标准 纳入标准:①符合剖宫产手术指征;②单胎、择期、首次剖宫产术者;③无手术与麻醉禁忌。排除标准:①合并严重妊娠合并症或并发症者;②急诊手术者;③既往腹部手术史作者;④智力或精神障碍者。
1.3 方法
1.3.1 对照组 行常规护理联合疼痛护理。①常规术后护理:术后去枕平卧6 h,6 h后可给予少量饮用水,待自主排气后给予流质饮食,后续可逐渐恢复至正常饮食,期间给予静脉补液。术后24 h拔除尿管,可取半坐卧位,并视情况协助其下床活动,住院期间严密监测产妇的各项体征指标,同时观察其切口恢复及子宫复旧情况,开展一定母婴知识宣教。②常规疼痛护理:术后给予24 h静脉自控镇痛泵进行镇痛。采用视觉模拟评分法(VAS)评定产妇疼痛,若VAS>3分,需遵医嘱给予弱效阿片类药物或非阿片类药物进行镇痛,若VAS>5分,需及时上报医生,调整其镇痛用药方案,直至VAS<3分。
1.3.2 观察组 采用快速康复外科理念联合疼痛护理。①快速康复外科理念术后护理:术后去枕平卧6 h,清醒后即可给予多次少量饮水,并依据产妇尿量及饮水情况进行补液,补液量1000~1500 ml,指导产妇开展早期床上运动,包括翻身、扩胸、颈部转动等,12 h后可改为半卧位,并开始流质饮食,以清淡、易消化食物为主,于产后12~18 h拔除尿管,随后协助产妇下床活动,并鼓励其自主排尿,术后24 h即可恢复正常饮食,需控制易胀气食物的摄入,早期开展乳房按摩,并讲解母乳喂养的相关知识,指导产妇进行正确母乳喂养操作,提倡母婴早接触、早吮吸。②快速康复外科理念疼痛护理:术后给予24 h静脉自控镇痛泵进行镇痛,常规疼痛护理基础上,遵医嘱应用非甾体类抗炎药物进行多模式镇痛,并依据麻醉药物的消退时间、静滴缩宫素及按压子宫的时间规律。对产妇宫缩痛情况进行超前评估,遵医嘱给予预防性镇痛措施。若产妇VAS≤3分,可指导其进行腹式呼吸,配合音乐、暗示、转移注意力等方式,缓解其疼痛,并向产妇及家属开展相应的健康教育,告知宫缩痛的原因、时间、部位、持续状态等,以调高产妇痛阈;当产妇3分≤VAS≤5分时,指导产妇增加止痛泵按压次数,并向其讲解合适的按压时机,缩宫素静滴及按压子宫前5~10 min为宜;当产妇VAS>5分,需汇报医师,遵医嘱调整麻醉方案,直至VAS<3分。
1.4 观察指标 比较两组术后疼痛程度[动态(翻身、咳嗽时)与静态(卧床平静呼吸时)]、术后恢复时间(术后排气时间、排便时间、下床活动时间、泌乳时间、住院时间)、术后并发症(宫腔积血、尿潴留、切口愈合不良、感染、下肢深静脉血栓等)、术后子宫复旧情况(宫体三径线之和、宫底高度、子宫复旧不良率)。疼痛情况:术后6、24、48 h采用视觉模拟评分(VAS)[8],共0~10分,分数越高代表疼痛越强烈。子宫复旧:宫体三径线之和=子宫长径+前后径+横径;宫底高度=耻骨联合上缘中点至子宫底最高点的距离;子宫复旧标准:术后6周,子宫三径线之和≤18 cm,宫体回置盆腔内,腹部不可触及。
1.5 统计学方法 采用SPSS 21.0软件进行数据处理,计量资料以()表示,组间比较行t检验,计数资料以[n(%)]表示,组间比较行χ2检验,P<0.05表明差异有统计学意义。
2 结果
2.1 两组术后疼痛程度比较 观察组术后6、24、48 h静态、动态VAS评分低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组术后VAS评分比较(,分)
2.2 两组术后恢复时间比较 观察组术后排气时间、排便时间、下床活动时间、泌乳时间、住院时间均短于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组术后恢复时间比较()

表2 两组术后恢复时间比较()
2.3 两组术后并发症比较 观察组术后并发症发生率小于对照组,差异有统计学意义(χ2=3.995,P=0.046),见表3。

表3 两组术后并发症比较[n(%)]
2.4 两组子宫复旧情况比较 观察组术后7、42天宫体三径线之和小于对照组,术后24 h、术后3天宫底高度小于对照组,且观察组子宫复旧不良率小于对照组,差异有统计学意义(P<0.05),见表4。
表4 两组子宫复旧情况比较[,n(%)]
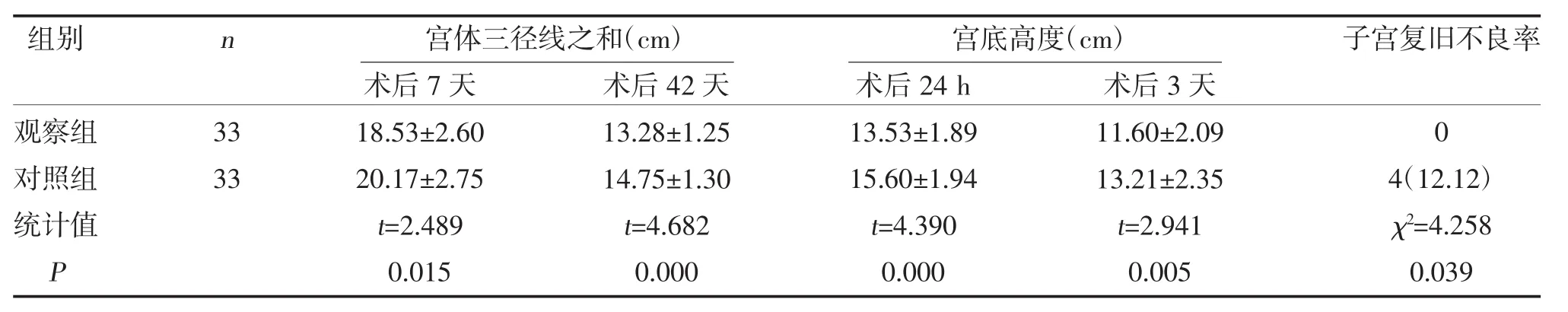
表4 两组子宫复旧情况比较[,n(%)]
3 讨论
快速康复外科理念起源于外科护理,其核心目的在于减少患者的手术创伤及应激损害。现引入剖宫产护理中,可通过多种干预措施的综合应用,实现护理流程的优化改进,以加快产妇术后恢复,减少手术并发症的产生,促使预后改善[9,10]。不同于常规剖宫产术后护理,快速康复外科理念主张术后早期开展进食、尿管拔除、床上训练、喂养指导等措施,以促使产妇及早离床,加快其术后康复[11]。与此同时,疼痛作为剖宫产产妇术后最大应激源,其镇痛效果是决定产妇早期下床的重要基础,且对其子宫复旧及哺乳行为具有较大影响[12,13]。基于此,科学的疼痛护理是改善产妇康复质量的重要前提。FTS理念下疼痛护理可在常规疼痛护理基础上,充分利用非甾体类抗炎药与腹式呼吸、音乐、暗示、转移注意力、健康教育等干预措施,增强整体方案的针对性与舒适性,保证疼痛管理的连续性与缜密性,以此优化镇痛效果,改善产妇康复质量[14,15]。
本研究结果显示,观察组术后6、24、48 h静态、动态VAS评分低于对照组(P<0.05),提示快速康复外科理念联合疼痛护理可进一步缓解产妇的术后疼痛,其效果优于常规方案。分析认为,剖宫产术后疼痛包括切口疼痛与宫缩疼痛,前者是由于炎症因子刺激切口游离神经末梢引起动作电位传入中枢而产生的针刺样疼痛感[16]。快速康复外科理念疼痛护理在常规自控镇痛泵基础上,加用了非甾体类抗炎药物,可促使镇痛作用加强。后者则是由产后子宫收缩复旧引起的下腹部阵发性剧烈疼痛[17],其影响因素包括静脉滴注缩宫素、子宫按压、哺乳及不良情绪。快速康复外科理念疼痛护理开展了相应的超前评估,并借助腹式呼吸、音乐、暗示、转移注意力及健康教育等方式,提高产妇疼痛阈值,改善其宫缩疼痛,借助以上多模式重叠效应达到更好镇痛效果[18,19]。术后恢复方面,观察组术后排气时间、排便时间、下床活动时间、泌乳时间、住院时间均短于对照组(P<0.05),表明快速康复外科理念联合疼痛护理可加快产妇术后恢复,对其预后康复具有积极影响价值。究其原因,不同于常规护理,快速康复外科理念下,产妇术后进食时间、尿管拔除时间均明显更早,可增加肠蠕动,加快产妇排气、通便[20];另一方面,该方案镇痛效果的显著提升,有利于产妇下床活动及泌乳哺乳行为的及早开展,可加快其康复进程[21]。且观察组术后并发症发生率小于对照组(P<0.05),提示快速康复外科理念联合疼痛护理可降低产妇的术后并发症风险,这与其术后疼痛及恢复速度的改善存在直接关联。子宫复旧方面,观察组术后7、术后42天宫体三径线之和小于对照组(P<0.05),术后24 h、术后3天宫底高度小于对照组,且观察组子宫复旧不良率小于对照组(P<0.05),表明快速康复外科理念联合疼痛护理可促进产妇子宫复旧,提高其康复质量。
综上所述,快速康复外科理念联合疼痛护理可有效缓解剖宫产产妇的术后疼痛,加快其术后恢复,降低术后并发症风险,促进子宫复旧。
