钩钢板治疗肩锁关节脱位内固定取出术后肩锁关节复位丢失的影响因素分析
2023-11-13刘磊年坤党陆超峰方志豪王靖王卫忠季斌
刘磊 年坤党 陆超峰 方志豪 王靖 王卫忠 季斌
肩锁关节脱位在肩部的损伤中占较大比例[1],临床上主要采取保守治疗或手术治疗。虽然肩锁关节脱位的手术方法较多,但锁骨钩钢板内固定术仍是目前应用广泛的手术方法[2]。然而其后出现的相关并发症报道的也不少[3],其中术后复位丢失是临床较常见的并发症[4]。因此对影响术后肩锁关节稳定性的相关性因素进行研究,筛查出主要因素后采取相应措施,对获得更好的临床疗效具有重要意义。本次研究分析钩钢板治疗肩锁关节脱位内固定取出术后肩锁关节复位丢失的影响因素。现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2017年1 月至2022年2 月期间在嘉兴市第一医院接受锁骨钩钢板内固定治疗,并行内固定装置取出术的80 例肩锁关节脱位患者,其中男性49 例、女性31 例;年龄19~84 岁,平均年龄(52.28±11.85)岁;Rockwood 分型:Ⅲ型49 例、Ⅳ型7 例、V 型24 例;受伤侧别:左侧41 例、右侧39 例。锁骨钩钢板内固定持续时间3~22 个月,平均(11.49±3.14)个月。纳入标准包括:①Rockwood Ⅲ~V 型的急性闭合性肩锁关节脱位的患者;②既往肩部无外伤和手术史;③接受锁骨钩钢板内固定系统手术治疗的患者。并剔除:①开放性骨折患者;②患侧肩部多发伤患者;③使用锁骨钩钢板固定系统以外的技术进行肩锁关节脱位后复位术患者;④合并多种慢性基础疾病患者。本次研究已通过医院医学伦理委员会批准,所有患者均知情同意。
1.2 方法 根据患者是否发生复位丢失分为复位维持组与复位丢失组。收集两组年龄、性别、体重指数、工作性质、Rockwood 分型、受伤侧别、损伤机制、受伤至手术时间、内固定时间、肩锁骨关节炎是否伴骨溶解、钢板长度、置钉数、锁钩平面夹角指标。
1.3 肩锁关节复位丢失的评价标准 对患者的术前、术后随访以及取出内固定装置后的X 线片进行评估。
评价标准主要包括以下几个方面:①患者的自诉和疼痛评分;②检查肩关节的主动和被动活动范围,如上举、外旋和内旋等动作;③通过物理检查和应力试验来确定肩关节的稳定性;④进行X 线、CT或MRI 等影像学检查来确定肩锁关节的位置和结构是否正常。本次研究综合评估上述指标,并根据有关文献定义钩钢板取出后的喙锁间距(coracoclavicular distance,CCD)扩大>5 mm 为术后复位丢失[5]。同时测量锁钩平面夹角,评估其与维持术后肩锁关节稳定性的关系,由两名独立的评估者在我院PACS影像系统中完成。
1.4 统计学方法 采用SPSS 26.0统计学软件进行数据分析。计量资料以均数±标准差()表示。组间计量资料比较采用t检验;计数资料比较采用χ2检验。先对两组患者的各项指标进行单因素分析,再采用多元logistic回归分析来分析复位丢失的影响因素。设P<0.05为差异有统计学意义。
2 结果
2.1 80 例中有18 例患者(18/80,22.50%)发生肩锁关节复位的丢失,纳入复位丢失组,剩余62 例纳入复位维持组。两组临床资料比较见表1。
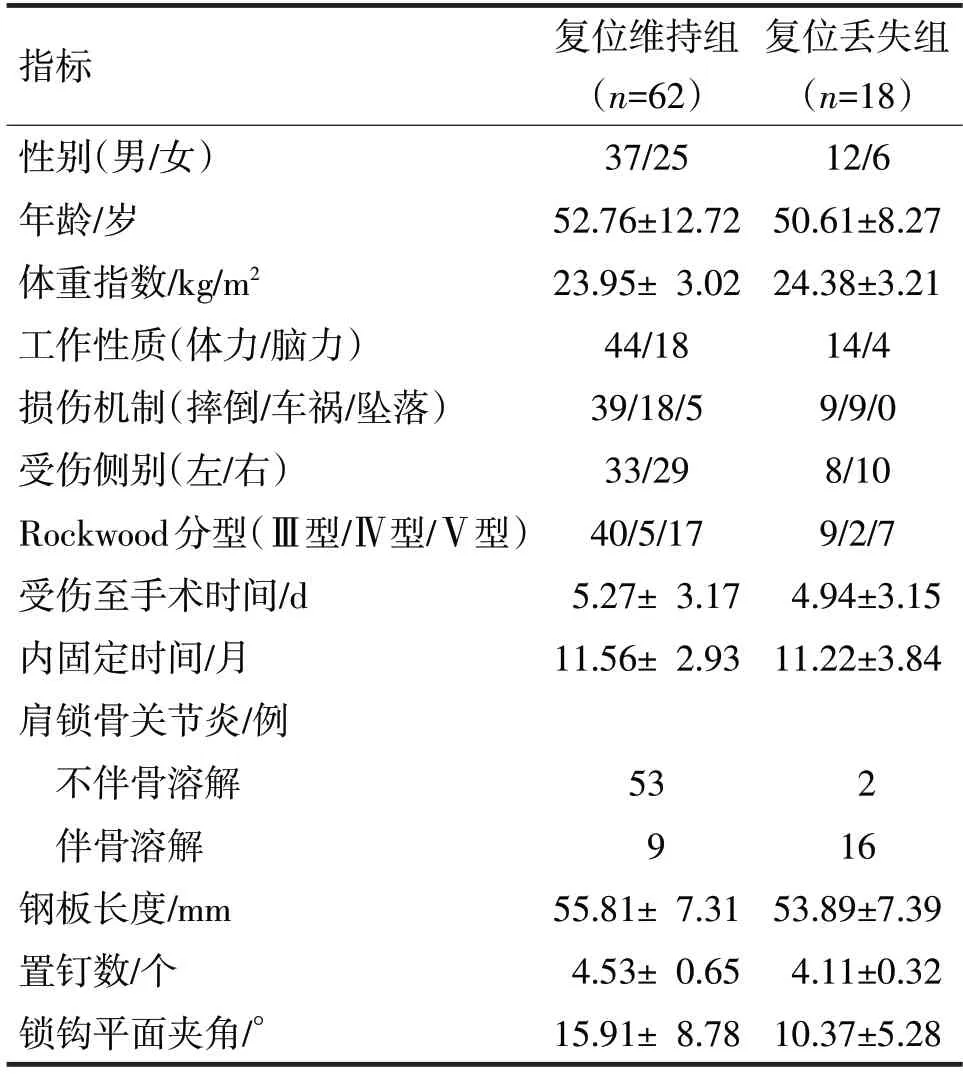
表1 两组临床资料比较
由表1可见,复位丢失组的置钉数、锁钩平面夹角、肩锁骨关节炎是否伴有骨溶解与复位维持组比较,差异均有统计学意义(t分别=2.64、2.54,χ2=46.97,P均<0.05)。两组性别、工作性质、损伤机制、受伤侧别、Rockwood分型、年龄、体重指数、受伤至手术时间、内固定时间和钩钢板长度比较,差异均无统计学意义(χ2分别=0.29、0.32、3.66、0.43、1.24,t分别=0.68、-0.52、0.39、0.40、0.98,P均>0.05)。
2.2 锁骨钩钢板固定治疗肩锁关节脱位术后复位丢失的多元logistic回归分析见表2
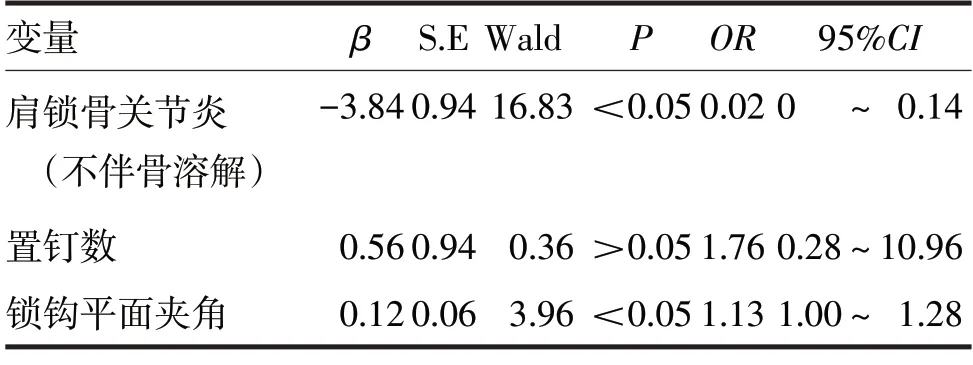
表2 锁骨钩钢板固定治疗肩锁关节脱位术后复位丢失的多元logistic回归分析
由表2可见,多元logistic回归分析结果显示,锁钩平面夹角和肩锁骨关节炎(不伴骨溶解)是锁骨钩钢板固定治疗肩锁关节脱位术后复位丢失的影响因素(OR分别=1.13、0.02,P均<0.05)。
3 讨论
近年来,随着医学技术和现代科技的发展,临床上治疗肩锁关节脱位的手术方法越来越多,但在这众多的手术方式选择中,锁骨钩钢板内固定技术因手术简便,暴露直接,钢板螺钉内固定牢靠,有利于早期功能锻炼和恢复,仍是目前临床医生常用的手术方法[6]。当然手术后也出现了一些并发症,其中术后复位丢失是较常见的一种,不利于患者的康复。因此,早期筛查分析出影响术后肩锁关节稳定性的相关性因素并提前干预具有重要的临床意义。
虽然既往有研究也推测并提出了一些术后复位丢失的可能风险因素,但相关分析不详细。本次研究在既往研究的基础上,共纳入了13 个相关因素,并系统地分析其与肩锁关节脱位内固定取出术后复位丢失的相关性。经单因素和多元logistic回归分析发现,锁钩平面夹角是锁骨钩钢板固定治疗肩锁关节脱位术后复位丢失的影响因素(P<0.05)。分析原因可能过大的锁钩平面夹角导致钩端与肩峰的点接触,增加了肩峰局部所受的应力,从而逐渐引起肩峰下骨溶解,甚至肩峰骨折的发生。庞广兴等[7]同样认为由于钢板钩部与肩峰之间应力的存在,二者的接触面积就决定了肩峰与钩部之间的压强,接触面积越小压强就越大,出现骨溶解、骨切割甚至肩峰骨折的风险就越高。也可能因为不同肩峰形态导致钩端不能很好地贴附于肩峰下缘,无法分散肩峰所受应力,导致骨溶解的发生。姜晨轶等[8]研究也表示肩峰形态变异使锁骨钩肩峰角增大,应力集中是引起肩峰骨溶解和骨折的机制之一。锁骨钩钢板是通过锁骨远端上面的板钉固定及肩峰下钩端的力学作用,维持着肩锁关节相对的稳定性。其允许锁骨钩钢板远端钩的位置随着肩锁关节的活动而变化,如果远端钩的位置和尺寸不当,可导致肩峰下滑囊炎、冈上肌腱炎、肩峰骨溶解、肩峰下撞击综合征的发生。因此,术中操作时需注意钩端的位置,尽量钩端平行贴于肩峰下缘,可使肩峰所受应力分散,减少肩峰下骨溶解和撞击综合征的发生。Koh 等[9]研究表明肩峰骨溶解可引起肩锁关节复位的丢失。本次研究引入的锁钩平面夹角概念反映了锁骨钩板钩端的位置,而该夹角的大小又与钩钢板深度和肩峰高度相关[10],建议术者在手术操作前予以关注并选择适宜的锁骨钩钢板,正确的手术操作也是减少复位丢失的重要因素。
本次研究分析显示肩锁骨关节炎不伴骨溶解的复位丢失率(2/18)较伴骨溶解的复位丢失率(16/18)低。本次研究还显示,肩锁骨关节炎(不伴骨溶解)也是肩锁关节脱位内固定取出后发生复位丢失的影响因素(P<0.05)。肩锁骨关节炎的发生多缘于过度频繁的使用关节,目前还没有确切的肩锁关节骨性关节炎的病理研究,故其病理主要参考骨性关节炎的病理研究[11],肩锁骨关节炎主要的病理变化为关节周围的韧带钙化、关节骨质增生及间隙狭窄等。而且有研究还发现随着内固定时间的延长,肩峰下骨溶解并发症的发生率和严重程度亦逐渐增大[12],故钩钢板内固定持续时间不宜过久,否则出现骨溶解、骨切割甚至肩峰骨折的风险就越高,从而也会引起肩锁关节的复位丢失或再脱位。
本次研究还显示,性别、年龄、体重指数、工作性质、损伤机制、受伤侧别、Rockwood 分型、受伤至手术时间、内固定时间、钩钢板长度和置钉数均未显示与术后复位丢失之间具有显著相关性。然而Lee 等[13]研究显示手术时间延迟>7 d,受伤肩的术前喙突锁骨移位率以及女性被确定为使用锁骨钩钢板治疗肩锁关节脱位术后复位丢失的危险因素。关于内固定取出后复位再丢失,以往分析有可能是由于固定时间不够而肩锁韧带和喙锁韧带愈合不良或未愈合在移除内固定后导致韧带再次断裂。徐杰等[14]认为肩锁关节韧带需4 个月的愈合修复,在术后避免过度负重及剧烈活动情况下早日移除内固定装置,可减少术后并发症。但毛小成等[15]认为如果较早地去除内固定,肩锁关节存在再次脱位的可能,建议若无特殊情况术后8~12 个月取出内固定,且不宜放置过久,否则会导致肩峰下磨损疼痛和螺钉松动,甚至会导致钢板疲劳断裂。
本次研究的不足之处:①放射学数据仅在肩关节正位X 线片进行测量;②本次研究的目的是在移除内固定后早期评估复位丢失情况,排除康复过程中二次动态应力的影响,因此分析仅限于内固定取出后早期放射学结果;③本次研究仅为病例回顾性研究,纳入样本量较少,存在一定的选择性偏倚,可能对结果产生一定影响,今后仍需累积样本量、延长随访时间。
综上所述,锁钩平面夹角和肩锁关节骨关节炎是与锁骨钩钢板固定治疗肩锁关节脱位术后复位丢失有显著相关性。
