螺钉固定治疗喙突骨折七例
2023-11-10戚盈杰郑光磊顾晓民
蔡 俊 戚盈杰 郑光磊 顾晓民
喙突骨折常为高能量损伤,肩胛骨骨折仅占全身骨折的0.5%~1.0%,而喙突骨折又只占肩胛骨骨折的3%-13%[1-2]。喙突骨折常伴有肩上方悬吊复合(superior shoulder suspensory complex,SSSC)的损伤或其他骨折,如肩锁关节脱位、锁骨骨折、肋骨骨折等。Van Doesburg 等[1]在收集的110 例喙突骨折患者中,单纯的喙突骨折仅有15 例。目前临床上认为移位的单纯喙突骨折,或伴有其他肩胛带的损伤,需积极手术治疗[3-6]。笔者选择杭州师范大学附属医院收治的7 例喙突骨折患者的临床资料,分析喙突骨折手术治疗的难点和体会,现报道如下。
1 资料与方法
1.1 一般资料 收集2018 年7 月至2023 年1 月杭州师范大学附属医院骨科喙突骨折患者7 例。年龄27~73(49.8)岁。Eyres 分型:ⅢB 型1 例,ⅣA 型1例,ⅣB 型1 例,ⅤA 型1 例,ⅤB 型3 例。其中1 例为单纯喙突骨折,2 例合并肩锁关节脱位,1 例合并肩峰骨折,2 例合并锁骨骨折,1 例合并肩峰、锁骨骨折。主要症状为肩关节疼痛、肿胀和功能障碍。受伤至手术时间2~16(5.4)d。本研究获杭州师范大学附属医院医学伦理委员会批准,批件号:2023(E2)-KS-042。
1.2 纳入及排除标准 纳入标准:(1)闭合性的喙突骨折;(2)单独或合并SSSC 损伤、其它骨折;(3)无手术禁忌。排除标准:(1)开放性肩关节损伤;(2)骨骺未闭的青少年;(3)患侧上肢既往有残疾。
1.3 手术方法 患者术前均完善CT 检查。臂丛或全身麻醉后,患者取沙滩椅位,合并SSSC 损伤或其他骨折先固定SSSC 上界损伤。喙突骨折于体表触及喙突尖部,以其为中心行纵行切口,方向与Langer 线平行,合并其他损伤可另取或延伸切口。沿胸大肌和三角肌间隙进入,钝性分离暴露出喙突的尖端及其上附着的三组韧带(喙肩韧带、喙锁韧带和联合腱),在不损伤韧带的前提下尽可能暴露骨折端(但此前提下通常喙突基底及其深部的骨折线难以完全暴露),结合触摸法触及喙突骨折端周围结构,予以复位骨折端后,3.0 mm 空心螺钉(美国强生公司)或4.0 mm 空心螺钉(美国捷迈邦美公司)(或结合垫片)正确置钉固定,术中透视显示复位满意和内固定在位后,逐层关闭切口。
1.4 术后处理 常规术前30 min 预防性抗生素使用,术后可不予抗生素或应用抗生素24 h。术后悬臂吊带固定,半个月后行被动ROM 锻炼,术后1 个月行主、被动ROM 训练,术后2 个月行主动ROM 和部分负重训练,术后3 个月可全方位负重训练。
1.5 观察指标 术前、术后行X、CT 检查,评价骨折复位、愈合情况。记录手术时间、术中出血量、肩关节活动范围。采用Constant-Murley 评分[7]和Herscovici评分[8]对患肢功能进行评价。观察术后感染、血管神经损伤、内固定松动等并发症的发生情况。
2 结 果
手术时间平均110.7min、术中出血量平均51.4 mL。骨折愈合时间平均14.6 周。Constant-Murley 评分为63~100 分;Herscovici 评分为9~16 分。优为5 例,良为2 例。术后均未出现感染、重要神经血管损伤和螺钉松动等并发症。患者一般资料和功能评分见表1。具体病例见图1 和图2。
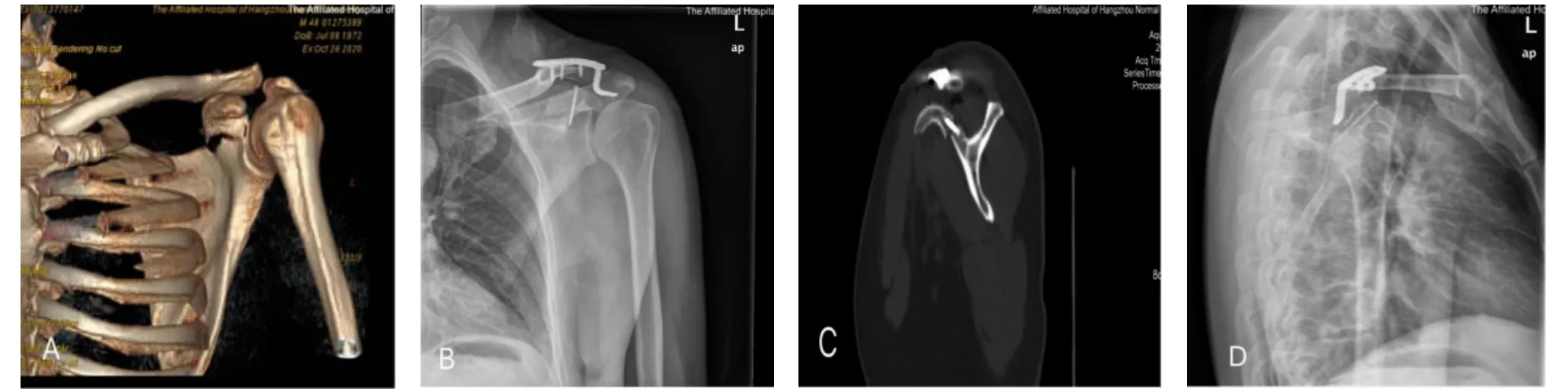
图1 典型病例1
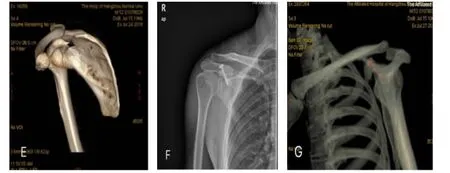
图2 典型病例2

表1 喙突骨折患者一般资料和功能评分
3 讨 论
喙突骨折常用2 种分型方法。Eyres 分型[9]是依据喙突骨折部位、骨折波及范围分成5 型:Ⅰ型为喙突尖或骨骺骨折,Ⅱ型为喙突中部骨折,Ⅲ型为基底部骨折,Ⅳ型为波及肩胛骨上部的骨折,Ⅴ型为波及关节盂窝的骨折,又根据是否合并肩锁关节脱位,进一步分成A(合并)、B(不合并)两个亚型。Ogawa 分型[10]是依据骨折发生在喙锁韧带的远近端分成Ⅰ型(喙锁韧带附着点近端)和Ⅱ型(喙锁韧带附着点远端)。过去临床上常认为Eyres 分型中的Ⅰ、Ⅱ、Ⅲ型和Ogawa 分型中的Ⅱ型骨折可以行保守治疗,EyresⅣ、Ⅴ型骨折或合并SSSC 损伤等,以及Ogawa Ⅰ型骨折因为对SSSC 稳定性的影响需手术治疗[9,11]。随着对喙突解剖和SSSC 损伤的深入研究,以及一些保守治疗的临床疗效评价,Galvin 等[12]总结有移位的单纯性喙突骨折包括Eyres Ⅱ、Ⅲ型,也需手术复位固定,孔德海等[5]认为喙突骨折的手术指征包括移位的喙突骨折(包括Ogawa 分型的Ⅰ型和 Eyres 分型的Ⅲ~Ⅴ型)和保守治疗骨不愈合的患者。本次研究的7 例病例均符合以上手术指征。
喙突是肩关节稳定性的重要组成部分,也是构成SSSC 的关键结构。除了附着胸小肌、肱二头肌和喙肱肌外,也是喙锁韧带、喙肩韧带、喙肱韧带和肩胛上横韧带的起点,此外胸小肌深面有臂丛神经、腋动脉、腋静脉穿过[12]。正是由于这些因素,喙突骨折闭合复位常难以达到解剖复位,而且因为置钉方向和深度的难以把握,容易造成血管神经损伤或肺部损伤。我们建议选择前方入路切开复位,Eyres Ⅱ型移位骨折,因为位置浅、直视下暴露容易,置钉相对简单,但是对于Eyres Ⅲ~Ⅴ型来说,由于喙突尖部肌肉韧带群的阻挡和喙突基底位置深,在不损伤韧带的前提下,术中想要清楚暴露喙突基底骨折端常较为困难。有学者认为,Eyres Ⅲ~Ⅴ型骨折可以通过肩峰截骨清楚暴露骨折端[13],但这势必增加患者的手术创伤。此外,为了暴露骨折端而过度剥离韧带肌肉组织也容易损伤经过喙突的血管和神经,甚至需要术后韧带重建,因此喙突骨折手术的难点在于喙突骨折的复位、正确置钉和术中透视。本次研究通过对7例患者术前CT 等影像学认真分析以及术中操作发现,喙突骨折通常有向内移位和向外成角的倾向,当伴有喙锁韧带、喙肩韧带损伤时也可向内、下移位,这是由于胸小肌和联合腱的牵拉所致。我们在术中操作发现喙肩韧带、喙锁韧带有一间隙,钝性分开后可供术者用手指经喙突尖部、中间体部的背侧额状面触摸到喙突的基底,及基底的外侧缘和肩胛切迹。通过此触摸法对喙突基底骨折端的直接感知和对骨折线宽度的判断,再结合术前CT 显示骨折移位的方向,用点式复位钳或是预先置入克氏针控制喙突,有利于骨折的复位。有学者认为,螺钉进钉点距离喙突尖不超过1.5~2.5 cm,内倾15°、后倾30°(与肩胛骨成50°~70°)为好,可是由于患者个体不同和体位摆放的差异[14],术中难以做到上述精确的置钉位置和角度,常需多次透视矫正。我们本次研究的7 例患者进钉点都选择喙突中间体部和基底的交界区(也就是喙突水平面和垂直面交界区)进钉,大概保持内倾15°~25°、后倾25°~30°之间的范围,同时结合触摸法对患者喙突基底骨折端及背侧、内外侧缘的触摸定位,再一次调整进钉的内倾和后倾角度。这样不仅可以保证精确的置钉方向,而且对置钉的深度也有一定的参考,既减少了术中透视的次数和韧带肌肉的过多剥离损伤,也避免了血管神经的损伤和多次置针造成骨块固定不牢固。所有7 例患者术后无重要血管神经损伤,影像学复查置钉正确,随访无内固定的松动。
喙突骨性结构形态特殊,起于肩胛颈,位于肩关节盂的内侧,中间体部开始向前、外、下延伸,术中透视除了受喙突本身结构影响之外,还与C 臂机质量、体位摆放和手术台金属阻挡等因素有关。在肩关节前后位X 光片上,喙突常与肩胛冈和关节盂的影像重叠,穿胸位X 光片又易受肺部、肋骨影像的干扰,因此肩关节正位和穿胸侧位在术中透视中常难以显示喙突边界。有学者建议,术中C 臂机采取内倾、头倾位或Stryker 切迹位可以显示喙突垂直部内外边界[15]。靳云乔等[16]研究发现,采取肩关节“Y”位对喙突边界的显示率要明显高于肩关节正位和穿胸位,但部分研究结果是患者在术前体位可以自行摆放时拍摄所得。本次研究我们体会到,要显示喙突垂直部内外边界需要一定的内倾头倾角度,为了更易于透视又不影响手术操作,我们在术中一定程度垫高同侧的肩胛骨,螺钉导针固定后先采用手指触摸对喙突体部和基底的感知指引,然后C 臂机通常采取在内倾头倾30°~60°范围,类似于肩关节Y 位,这样可减少结构重叠、体位和手术床金属的干扰,增加透视的成功率,节省手术时间、出血量。本次研究所有患者由于手术时间短,出血量少,术后肩关节功能恢复良好。
对于喙突骨折置入螺钉的数量,有学者认为2枚螺钉较1 枚螺钉有更好的稳定抗旋转作用[15],我们7 例患者中有6 例术中仅使用1 枚3.5 mm 或1 枚4.0 mm 空心拉力螺钉经上述交界区进钉点固定,患者经术后随访均未出现螺钉松动或骨折移位的表现,因此使用1 枚空心螺钉固定Eyres Ⅲ~Ⅴ型骨折,只要进钉点准确,螺钉经体部贯穿基底全程位于骨质内,同样可以起到良好的稳定作用。
总之,喙突骨折通过触摸法并结合术中透视,选择正确的置钉位置和角度,其螺钉的固定效果稳固,并发症少,可减少术后疼痛的发生,利于早期功能训练和肩关节功能的恢复,获得满意的临床疗效。但是本研究样本量偏少,喙突骨折合并其他肩部损伤固定方式的不一,尚需大样本随机对照研究进一步验证。
