颈侧胸锁乳突肌前缘入路术式治疗单侧甲状腺癌的临床效果观察
2023-11-09封紫玉
唐 杰, 历 芝, 魏 万, 封紫玉, 任 毅
随着甲状腺肿瘤发病率的升高,对甲状腺手术方式的思考与探索也更加深入。从传统的开放手术到腔镜手术,甲状腺肿瘤的手术治疗已经相对成熟[1]。但是,由于社会的发展,患者对术后疗效与美观的要求逐步增高,与传统的颈部正中切口相比,腔镜手术虽然能够满足一些患者的美容需求,但其应用往往受限于手术指征及术者的操作技术水平[2]。有研究表明,颈侧胸锁乳突肌前缘入路的开放手术可兼顾传统开放手术和腔镜手术的优势,操作简单,适用范围广,同时提升了手术美容效果[3-4]。鉴此,本研究旨在比较颈侧胸锁乳突肌前缘入路与传统正中切口入路、无充气腋窝入路腔镜术式的临床应用效果,现报道如下。
1 资料与方法
1.1一般资料 选择2022年8月至2022年12月于我院行单侧甲状腺癌手术治疗的97例患者的临床资料,根据不同入路术式将其分为三组:颈侧组24例,采用颈侧胸锁乳突肌前缘入路术式;正中组50例,采用传统正中切口入路术式;腔镜组23例,采用无充气腋窝入路腔镜术式。三组基线资料比较差异无统计学意义(P>0.05),具有可比性。见表1。本研究获南京医科大学附属淮安第一人民医院医学伦理委员会批准(批号:KY-2023-168-01)。

表1 三组基线资料比较
1.2纳入与排除标准 纳入标准:(1)病灶单发于一侧腺叶,肿瘤长径≤4 cm,且术后常规病理确诊甲状腺乳头状癌,无包膜外侵犯及周围组织侵犯;(2)手术切除范围为单侧甲状腺腺叶和峡部,同侧中央区淋巴结预防性清扫,且术中没有改变手术方式;(3)无头颈部放射线接触史。排除标准:(1)有颈部手术、外伤史;(2)伴有影响伤口愈合的疾病,如糖尿病、凝血功能障碍等;(3)合并严重心脑血管疾病等严重基础疾病。
1.3手术方法 本研究遵循加速康复理念原则,术前对患者进行心理护理、健康教育,告知所有患者术前禁饮2 h,禁食6 h;术后尽早饮食,指导患者适当发音。所有患者术后门诊或者电话随访3个月。三组手术主要操作均由同一医师完成,全身麻醉成功后,取仰卧位,垫肩。颈侧组与正中组头后仰,腔镜组则外展患侧上肢60°~90°,胶布关闭眼睑,常规碘伏消毒,铺无菌巾。(1)颈侧组:于锁骨上2 cm处沿颈部皮肤纹理,做一长约5 cm的斜行切口,逐层切开后,颈阔肌深面电刀游离,胸锁乳突肌前缘打开筋膜,解剖带状肌,于胸骨甲状肌和胸骨舌骨肌之间的自然间隙将两块肌肉分开,暴露甲状腺侧叶。进一步完成切除清扫工作。全程保护喉返神经,保留患侧上、下甲状旁腺。冲洗,彻底止血,放置颈前皮管1根,缝合带状肌和胸锁乳突肌,分层对拢缝合皮下组织及皮肤,术毕。(2)正中组:于胸骨上2 cm处沿颈部皮肤纹理,做一长约5 cm的弧形切口,逐层切开后,颈阔肌深面电刀游离,上至甲状软骨,下至胸骨切迹,丝线悬吊皮瓣,打开颈白线,暴露甲状腺。进一步完成切除清扫工作。全程解剖并保护喉返神经,保留患侧上、下甲状旁腺。冲洗,彻底止血,放置颈前皮管1根,缝合颈白线,分层对拢缝合皮下组织及皮肤,术毕。(3)腔镜组:顺腋窝皮纹取一长约4.5 cm切口,逐层切开后,沿胸大肌表面钝性分离至锁骨头胸骨端,悬吊拉钩上提皮瓣,置入腹腔镜、超声刀,于乳外侧缘皱襞处取一5 mm小切口,置入一个5 mm Trocar,超声刀游离皮瓣至预定范围,超声刀游离胸锁乳突肌胸骨头与锁骨头间隙,寻找并分离肩胛舌骨肌,将拉钩调整至与肩胛舌骨肌前方毗邻的带状肌外侧缘深面间隙,游离显露甲状腺。进一步完成切除清扫工作。全程解剖并保护喉返神经,保留患侧上、下甲状旁腺。冲洗,彻底止血,置入引流管1根,于腋窝切口穿出,接负压引流。分层对拢缝合皮下组织,术毕。
1.4观察指标 (1)术中相关指标:手术时间、术中出血量、淋巴结清扫数、淋巴结转移数。(2)术后相关指标:引流管留置时间、术后引流量、住院时间。(3)疼痛程度:于术后1 d采用视觉模拟量表(Visual Analogue Scale,VAS)[5]评分进行评估。VAS评分范围为0~10分,得分越高表示疼痛感越强。(4)切口外观满意度:于术后3个月采用非外科研讨会(Non-Surgical Symposium,NSS)评分[6]进行评估,总分为10分,得分越高表示患者满意度越高。(5)术后并发症:包括声音嘶哑、饮水呛咳、肢体麻木、局部感觉异常及吞咽牵拉等。
2 结果
2.1三组围手术期相关指标及住院时间比较 三组术中淋巴结清扫数及淋巴结转移数比较差异无统计学意义(P>0.05)。颈侧组手术时间、术中出血量及术后引流量与正中组比较差异无统计学意义(P>0.05)。与颈侧组和正中组相比,腔镜组手术时间、引流管留置时间较长,术中出血量及术后引流量较大,差异均有统计学意义(P<0.05)。颈侧组引流管留置时间显著短于正中组(P<0.05),两组其余指标比较差异无统计学意义(P>0.05)。腔镜组住院时间显著长于颈侧组(P<0.05)。见表2。
表2 三组围手术期相关指标及住院时间比较
2.2三组术后VAS评分及NSS评分比较 在术后1 d,腔镜组VAS评分高于正中组和颈侧组,差异有统计学意义(P<0.05)。在术后3个月,腔镜组与颈侧组的NSS评分比较差异无统计学意义(P>0.05),均显著高于正中组(P<0.05)。见表3。三组术后3个月典型病例的术口瘢痕情况见图1。
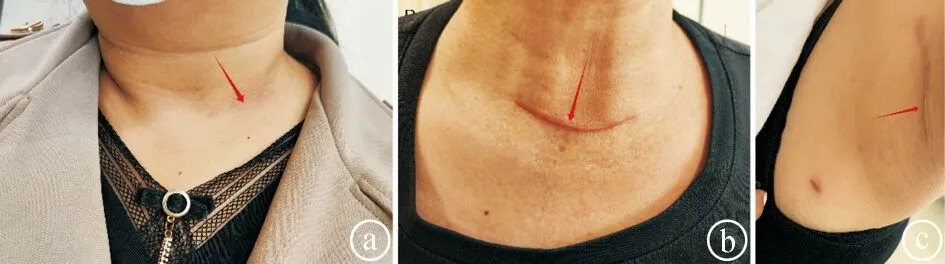
ⓐ颈侧组; ⓑ正中组; ⓒ腔镜组

表3 三组术后VAS评分及NSS评分比较分]
2.3三组术后并发症发生率比较 三组均未发生继发性出血、呼吸困难等严重并发症。在术后访视中,正中组有4例,腔镜组与颈侧组各有1例发生声音嘶哑,予嗓音训练或口服营养神经药物治疗后症状均好转;正中组有2例,腔镜组有1例出现短暂性饮水呛咳,嘱患者尽量避免用力咳嗽及食用刺激性食物;正中组有3例,颈侧组有1例发生肢体麻木,予口服或者静脉补钙后恢复正常;正中组有3例出现颈部感觉异常,腔镜组有3例出现胸部或颈部不同程度的感觉异常,指导患者进行日常锻炼或者按摩,感觉异常的情况好转;正中组有6例出现吞咽牵拉,选择颈部伸展、喉部放松等方式锻炼后,效果尚佳,其余两组未发生吞咽牵拉。颈侧组的术后总并发症发生率显著低于正中组(P<0.05),与腔镜组比较差异无统计学意义(P>0.05)。见表4。
3 讨论
3.1目前,甲状腺癌发病率在全球范围内逐年增长[7],其最常见的病理分型为乳头状癌;虽然进展缓慢,但是如未能及时有效治疗,可发生远处转移,严重影响患者预后[8-9]。手术是甲状腺癌的首选治疗方法[10],目前主流的手术方式有开放术式和腔镜术式,两种术式又演变了不同的切口入路。自1870年Theodor Kocher设计了颈前低位正中切口颈白线入路以来,颈正中切口入路凭借其术野暴露清晰、简便易行等优点,一直是甲状腺切除的最经典手术路径。但是,该术式需切开颈白线,改变机体原有的解剖结构,容易引起吞咽不适、术后牵拉等并发症[11],而且显露位置的皮肤瘢痕严重影响美观[12],迫使人们寻求解决方法。后来,邬一军团队提出了颈侧胸锁乳突肌肌间入路手术,规避了传统手术需要切开的颈白线,通过胸锁乳突肌肌间隙对病灶进行显露,被证实是一种安全可靠的方法[13]。随着新技术、新器械的出现,腔镜甲状腺手术也得到了进一步发展,各种手术入路,包括腋窝入路、经口颌下入路等应运而生[14]。虽然手术美容效果好,满足了患者对美的需求,但是手术难度大,难以全面推广[15],而且还伴有种植转移的风险[16]。
3.2本研究结果显示,颈侧组引流管留置时间显著短于正中组和腔镜组,住院时间较腔镜组缩短。颈侧组手术时间、术中出血量、术后引流量以及术后1 d的VAS评分与正中组无显著差异,但是两组上述指标均显著优于腔镜组。笔者认为,可能是经腋窝腔镜手术需要在腋下与颈部进行广泛的解剖游离,增加组织副损伤、出血量[17],并且由于是在非直观视野中操作,不易结扎血管,所以相较于开放术式可能略有不足。经腋窝腔镜手术形成的皮下隧道可能还会在后期引起皮肤牵拉,产生局部感觉不适[18]。由于颈侧胸锁乳突肌前缘入路手术是在胸锁乳突肌、带状肌的自然间隙中进行操作,关闭缝合颈白线这一手术步骤在手术结束后无需进行,故与传统正中入路相比,其手术时间相对较短[19]。本研究中颈侧组手术时间虽与正中组无显著差异,但是相信随着手术经验的积累,在缩短手术时间方面仍有很大的提升空间。
3.3本研究中三组手术安全性均较好,淋巴结清扫数及淋巴结转移数无显著差异。颈侧组手术总并发症发生率显著低于另外两组,NSS评分与腔镜组无显著差异,但是显著高于正中组,分析其原因可能有以下几点:(1)不需对腋窝或者颈前进行大范围分离,减少相应的手术创伤和术后粘连。术后局部感觉恢复较好,减轻因粘连导致的术后吞咽牵拉等不适感。(2)术中腺体上下极显露较好,甲状旁腺和神经的辨识度提高。(3)可避免结扎颈前静脉,从而避免术后静脉回流障碍、术后水肿和瘢痕形成。(4)颈外侧切口皮下颈浅筋膜层脂肪少,顺应皮纹,且张力小,瘢痕增生程度轻,易遮蔽。
3.4颈侧胸锁乳突肌前缘入路术式调整了手术步骤,与传统正中切口入路术式相比,加大了中央区淋巴结清扫以及对侧腺体切除难度,所以目前大多数只应用于单侧病灶的切除[20]。也有学者认为,此术式尤其适用于单侧巨大甲状腺肿或再次单纯甲状腺手术患者[21]。本研究中颈侧组手术开展顺利,临床效果显著,笔者认为,关键在于术者对颈部结构的充分了解与细致解剖,精确定位胸骨舌骨肌和胸骨甲状肌间隙,暴露甲状腺。若术中无法找到间隙,可向舌骨方向稍加游离肩胛舌骨肌,再进行后续操作。由于前方带状肌等结构的阻挡,需要助手熟练地暴露、牵拉以及调节无影灯角度,确保术野清晰,协助术者在狭小的空间完成手术操作。
综上所述,与传统正中切口、无充气腋窝入路腔镜术式相比,颈侧胸锁乳突肌前缘入路能保证手术在安全的前提下完成,同时兼顾了切口的美容效果,患者术后并发症少,是一种安全、有效的甲状腺癌手术入路方式,值得临床推荐。
