补肾调周法合二藤汤灌肠治疗慢性盆腔炎性不孕症的临床效果
2023-11-01陈华盈
陈华盈
慢性盆腔炎的发生与下生殖道感染、性卫生不良等因素有关,在上述因素作用下女性生殖器及周围结缔组织发生炎性改变,病情反复、迁延不愈进而诱发不孕症,慢性盆腔炎性不孕症患者以月经失调、带下异常为典型症状,盆腔可触及包块,临床常用环丙沙星等抗生素治疗[1]。中医学相关典籍中无慢性盆腔炎性不孕症病名记载,根据患者临床症状可将其归属于“不孕”“带下病”范畴,肾主生殖,本病的发生与肾气亏虚有密切联系,近些年,部分医学研究者提出补肾调周法合二藤汤灌肠治疗可提升慢性盆腔炎性不孕症治疗效果[2]。本研究观察补肾调周法合二藤汤灌肠治疗慢性盆腔炎性不孕症的临床效果,现报道如下。
1 资料与方法
1.1 临床资料 选取2018年6月—2019年6月长沙市中医医院/长沙市第八医院收治的慢性盆腔炎性不孕症患者62例,按照双色球随机分组法分为试验组与对照组,每组31例。试验组年龄24~35(30.52±1.52)岁;病程2~5(3.72±0.31)年。对照组年龄22~36(30.55±1.51)岁;病程2~5(3.71±0.34)年。2组患者年龄、病程等临床资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 选择标准 纳入标准:(1)确诊慢性盆腔炎性不孕症,患者有慢性盆腔炎病史,盆腔可触包块且触之疼痛,妇科超声检查显示附件炎性包块且输卵管积液,白细胞超过正常水平,宫颈管分泌物检测检出致病菌,子宫输卵管造影提示输卵管阻塞,婚后1年正常性生活,未采取避孕措施超过1年未孕;(2)婚后不孕、下腹胀痛、带下量多、色黄而稠、经期量多、大便黏稠、小便黄、舌质红苔黄腻,符合肾虚兼湿热瘀阻证。排除标准:(1)合并子宫肌瘤、子宫腺肌病等其他生殖系疾病患者;(2)男方因素致不育的患者;(3)合并脾胃消化系统疾病者;(4)未遵照医嘱用药或本研究用药前应用其他药物治疗的患者。
1.3 治疗方法 对照组患者经期给予盐酸环丙沙星片(天津市中央药业有限公司生产)0.5 g口服,每天2次,持续给药2周。试验组患者在对照组基础上开展补肾调周法合二藤汤灌肠治疗。补肾调周理论指导下,(1)患者经前应用养精种玉汤,基础药物组成:大熟地30 g,当归15 g,白芍15 g,山萸肉15 g,上述药物每天1剂,清水500 ml煮至400 ml,每天早晚餐后0.5 h温服,持续给药14 d。(2)患者经后应用归芍地黄汤,基本药物组成:当归、白芍、生地、丹皮、茯苓、山药、山茱萸、泽泻各15 g,上述药物每天1剂,清水500 ml煮至400 ml,每天早晚餐后0.5 h温服,持续给药14 d。经后期予二藤汤,基本药物组成:大血藤、忍冬藤各20 g,败酱草15 g,马鞭草15 g,皂角刺9 g,莪术10 g,乌药9 g,香附12 g,柴胡15 g,上述药物每2天1剂,水煎400 ml,睡前取200 ml灌肠,持续给药14 d,患者连续治疗1个月经周期为1个疗程,连续治疗3个疗程。
1.4 观察指标与方法 比较2组患者临床疗效,治疗前后炎性指标[C反应蛋白(CRP)、白介素-6(IL-6)、白细胞计数(WBC)]、外周T淋巴细胞因子(CD3+、CD4+、CD4+/CD8+)、性激素指标[促卵泡成熟激素(FSH)、促黄体生成素(LH)、雄激素(T)]、不良反应(胃肠道反应、头痛、头晕、过敏反应)及患者对临床治疗效果满意度;随访2年,比较2组患者妊娠率与分娩率。采用免疫比浊法检测CD3+、CD4+、CD4+/CD8+等外周T淋巴细胞因子及CRP、WBC,采用酶联免疫吸附法检测IL-6。
1.5 评定标准
1.5.1 疗效评定标准[3]:参考陈秋萍研究相关内容,患者下腹部疼痛、月经不调、带下异常等中医症状无、轻、中、重分别记为0分、1分、2分、3分,具体评估标准如下,其中下腹部疼痛:1分疼痛时作时止,2分疼痛频繁发作,3分疼痛持续存在。月经不调:1分经量多或经期延长,2分经量多伴经期延长,3分持续阴道不规则出血。带下异常:1分较平时增多1/2以内,色黄白相兼,微臭,2分较平时多1倍,色黄且腥臭,3分较平时增多1倍以上,色呈黄绿色,秽臭。中医症状积分减少率=(治疗前中医症状积分-治疗后中医症状积分)/治疗前中医症状积分×100%。治愈:月经不调、带下异常治疗后不适症状均消失,中医症状积分减少>89%,辅助检查均恢复正常;有效:治疗后不适症状与辅助检查均明显好转,中医症状积分减少40%~89%;无效:治疗后不适症状无明显好转,中医症状积分减少<40%,且辅助检查无明显改善。总有效率=(治愈+有效)/总例数×100%。
1.5.2 满意度评定标准:患者依据自身主观感受自0~10分评估临床治疗效果满意度,0分不满意,1~3分较满意,4~6分基本满意,7~10分十分满意。总满意度=(十分满意+基本满意+较满意)/总例数×100%。
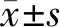
2 结 果
2.1 临床疗效比较 试验组患者总有效率为96.77%,高于对照组的70.97%(χ2=7.631,P=0.006),见表1。

表1 对照组与试验组临床疗效比较 [例(%)]
2.2 炎性指标比较 治疗前,2组患者CRP、IL-6及WBC水平比较差异无统计学意义(P>0.05);治疗后,2组患者CRP、IL-6及WBC水平较治疗前降低,且试验组低于对照组(P均<0.01),见表2。

表2 对照组与试验组治疗前后炎性指标比较
2.3 外周T淋巴细胞因子比较 治疗前,2组患者CD3+、CD4+、CD4+/CD8+比较差异无统计学意义(P>0.05);治疗后,2组患者CD3+、CD4+、CD4+/CD8+较治疗前升高,且试验组高于对照组(P均<0.01),见表3。

表3 对照组与试验组治疗前后外周T淋巴细胞因子比较
2.4 性激素指标比较 治疗前,2组患者FSH、LH、T水平比较差异无统计学意义(P>0.05);治疗后,2组患者FSH、LH、T水平较治疗前降低,且试验组低于对照组(P均<0.01),见表4。

表4 对照组与试验组治疗前后性激素指标比较
2.5 不良反应比较 试验组患者不良反应总发生率为12.90%,略高于对照组的9.69%,但差异无统计学意义(χ2=0.161,P=0.688),见表5。

表5 对照组与试验组不良反应比较 [例(%)]
2.6 治疗满意度比较 试验组患者治疗总满意度为90.32%,显著高于对照组的67.74%(χ2=4.769,P=0.029),见表6。

表6 对照组与试验组治疗满意度比较 [例(%)]
2.7 妊娠率与分娩率比较 随访2年,试验组妊娠率及分娩率均高于对照组(P<0.05),见表7。

表7 对照组与试验组妊娠率与分娩率比较 [例(%)]
3 讨 论
慢性盆腔炎性不孕症患者西医常用抗生素治疗,环丙沙星属广谱抗菌药物,该药可降低细菌DNA螺旋酶活性,进而抑制DNA合成、复制,但治疗效果欠佳[3-6]。中医将慢性盆腔炎性不孕症归属“不孕”“带下病”范畴,认为本病的发生与肾脏功能异常具有密切联系,补肾调周法是结合月经周期应用不同的中药,经前期应用养精种玉汤以温补肾阳,经后应用归芍地黄汤以滋补肾阴养血,养精种玉汤方中白芍与当归均有补血养血的作用,山茱萸与熟地黄具有滋补肝肾的作用,四种药物配伍可促使精血充盛,有助于气血调和[7-10]。归芍地黄汤方中生地黄、山茱萸与山药均有滋补肝肾的作用,茯苓、丹皮、泽泻均有清热利湿的作用,同时配伍当归、白芍以养血滋阴,调节慢性盆腔炎性不孕症患者经后阴血不足的情况,调节患者机体阴阳,可为排卵期做准备[11-13]。慢性盆腔炎性不孕症患者病程长,正气不足难以驱邪外出,二藤汤灌肠治疗,大血藤、忍冬藤、败酱草及马鞭草具有清热利湿的作用,皂角刺、莪术可软坚散结,乌药、香附、柴胡均善于行气,上述药物灌肠后因肺与大肠相表里,药物经直肠静脉吸收后可加速盆腔静脉循环,进而促进炎性吸收[14-15]。
本研究结果显示,试验组总有效率高于对照组,患者对临床治疗效果总满意度更高,同时2组患者不良反应总发生率比较差异无统计学意义,试验组患者治疗后CD3+、CD4+、CD4+/CD8+等外周T淋巴细胞因子均显著提升且高于对照组,CRP、IL-6、WBC等炎性指标及FSH、LH、T等性激素指标均降低且低于对照组;随访2年,试验组患者妊娠率及分娩率均高于对照组。由此可见,对慢性盆腔炎性不孕症患者环丙沙星基础上应用补肾调周法合二藤汤灌肠治疗可显著提升患者机体免疫能力,促进炎性因子吸收,改善内分泌紊乱,提升临床治疗效果,且联合用药不会显著提升患者不良反应发生率。与方蕾[15]的研究结果一致。
综上所述,慢性盆腔炎性不孕症患者在环丙沙星基础上应用补肾调周法合二藤汤灌肠治疗可显著缓解躯体炎性反应,提高机体免疫力,提升治疗效果,值得推广应用。
利益冲突:所有作者声明无利益冲突。
