不同内镜表现食管胃底静脉曲张破裂出血临床特点分析
2023-10-20邓勇彬许秋泳许宝慧
邓勇彬 许秋泳 许宝慧



【摘要】 目的 通過肝硬化急性食管胃底静脉曲张破裂出血(acute esophageal and gastric variceal bleeding,AEGVB)的临床特点预估急诊内镜表现。
方法 回顾性分析2019年1月—2021年12月接受急诊内镜治疗(入院12小时内)的AEGVB患者临床资料,根据内镜表现分为静脉红色征组(A组)、糜烂血栓组(B组)及活动性出血组(C组),对比分析各组病例一般资料、出院诊断、血常规、肝肾功能、凝血功能、腹水、肝性脑病、CTP评分、MELD评分、FIB-4、APRI、GPR及S-index值差异,建立多变量logistic回归判别模型。
结果 174例患者纳入研究,A、B、C组分别占37.36%、32.18%及30.46%;B组或C组同A组肝癌并门静脉癌栓、腹水构成比、白细胞计数(WBC)、凝血酶原(PT)、白蛋白(ALB)、CTP及MELD评分、CTP分级及MELD分度构成比差异有统计学意义(P<0.05或0.001),但B、C组间前述指标间无统计学意义(P>0.05);A组FIB-4、GPR及APRI同B组及C组比较均无统计学意义(P>0.05);C组S-index较A组及B组高,差异有统计学意义(P<0.05);logistic判别模型P(Y=1)= exp(0.144×WBC+0.856×CTP分级+0.857×腹水分度-3.53)1+exp(0.144×WBC+0.856×CTP分级+0.857×腹水分度-3.53),P≥0.5预测静脉糜烂血栓及活动性出血的正确率为86.2%;P<0.5预测静脉红色征的正确率为66.2%。
结论 37.36%的AEGVB急诊胃镜仅见红色征,多见于无腹水,WBC较低,ALB较高,PT较短,CTP A级及模型P值<0.5者,而62.64%的急诊胃镜可见静脉表面糜烂、血栓或活动性出血,多见于肝癌并门静脉癌栓、有中重度腹水、WBC较高、PT延长、CTP C级、MELD评分>18分及模型P≥0.5者,FIB、GPR及APRI与急诊内镜表现无关。内镜表现预估利于选择合适的内镜干预时机、人员及设备条件,减少并发症。
【关键词】 食管胃底静脉曲张破裂出血;肝硬化;急诊胃镜;临床特点
中图分类号:R571+.3 文献标志码:A DOI:10.3969/j.issn.1003-1383.2023.09.012
Analysis of clinical characteristics of esophageal and gastric variceal bleeding with different endoscopic performance
DENG Yongbina, XU Qiuyonga, XU Baohuib
(a. Department of Gastroenterology, b. Department of Endoscopy, Zhangzhou Affiliated
Hospital of Fujian Medical University, Zhangzhou 363000, Fujian, China)
【Abstract】 Objective To estimate emergency endoscopic manifestations based on clinical characteristics of acute esophageal and gastric variceal bleeding (AEGVB) in cirrhosis.
Methods Retrospective analysis was carried out on the clinical data of AEGVB patients receiving emergency endoscopic treatment (within 12 hours of admission) from January 2019 to December 2021. All patients were divided into venous red color sign group (group A), venous and thrombus group (group B), and active bleeding group (group C) based on endoscopic manifestations. And then, differences in general information, discharge diagnosis, blood routine, liver and kidney function, coagulation function, ascites, hepatic encephalopathy, CTP score, MELD score, FIB-4, APRI, GPR, and S-index values among groups were compared and analyzed. In addition, multivariate logistic regression discrimination model was established.
Results 174 patients were included in the study, and the group A, the group B, and the group C were accounted for 37.36%, 32.18%, and 30.46%, respectively. The difference of the proportion of hepatocellular carcinoma with portal vein tumor thrombus and ascites, white blood cell count (WBC), prothrombin (PT), albumin (ALB), CTP and MELD scores, CTP grading and MELD scale division between the group A and the group B or the group C was statistically significant (P<0.05 or 0.001), but the difference of above-mentioned indicators between the group B and the group C was not statistically significant (P>0.05). There was no statistically significant difference in FIB-4, GPR, and APRI between the group A and the group B and the group C (P>0.05). The S-index of the group C was higher than that of the group A and the group B, and the difference was statistically significant(P<0.05). Logistic discriminant model P(Y=1)=exp(0.144×WBC+0.856×CTP score+0.857×ascites degree-3.53)1+exp(0.144×WBC+0.856×CTP score+0.857×ascites degree-3.53), P≥0.5 was used to predicted venous erosion thrombosis and active bleeding, and accuracy rate was 86.2%; P<0.5 was used to predicted venous red color sign, and accuracy rate was 66.2%.
Conclusion 37.36% of AEGVB only show red color sign under emergency gastroscopy, which are more common in patients with no ascites, lower WBC, higher ALB, shorter PT, CTP grade A and model P value<0.5. While 62.64% show venous surface erosion, thrombosis or active bleeding under emergency gastroscopy, which are more common in patients with hepatocellular carcinoma with portal vein tumor thrombus, moderate to severe ascites, high WBC, prolonged PT, CTP grade C, MELD>18 points and model P value≥0.5. FIB, GPR and APRI are not related to emergency endoscopic performance. The prediction of endoscopic performance is beneficial to selecting the time of endoscopic intervention, personnel and equipment, and reducing complications.
【Key words】 acute esophageal and gastric varices bleeding (AEGVB); cirrhosis; emergency gastroscopy; clinical characteristics
急性食管胃底静脉曲张破裂出血(acute esophageal and gastric varices bleeding,AEGVB) 是肝硬化失代偿期并发症,多起病急、出血量大,病情危重,病死率高。药物联合内镜治疗是基层医院治疗AEGVB主要方案。急诊胃镜因能尽快明确消化道出血原因,及时止血,降低患者并发症发生率及病死率,被推荐AEGVB患者入院血流动力学稳定后尽早实施。由于不同急诊胃镜表现的内镜止血难度、止血失败及消化道再出血风险是不同的,能否通过对急诊入院患者临床特点进行分析,预估内镜表现,选择合适的急诊内镜时机、人员及设备条件,从而使得患者痛苦及风险最小,获益最大。本研究回顾性分析不同急诊内镜表现AEGVB患者的临床特点如下。
1 对象与方法
1.1 研究对象
从内镜PAS系统提取我院2019年1月—2021年12月期间已行肝硬化曲张静脉内镜治疗患者,根据住院号对照病历系统提取临床资料。根据内镜表现将患者分为A组:食管胃底曲张静脉有红色征,排除其他非曲张静脉出血原因;B组:食管胃底静脉表面见糜烂、红色或白色血栓;C组:食管胃底静脉表面喷血及渗血。本研究经本院伦理委员会审查通过。
1.2 纳入和排除标准
纳入标准:(1)肝硬化失代偿期;(2)出院诊断:AEGVB;(3)入院12小时内接受急诊胃镜诊疗。排除标准:(1)既往有食管、胃、十二指肠、脾、胰腺切除术及门静脉-腔静脉分流术、TIPS等病史;(2)合并血液增殖性疾病;(3)食管套扎环脱落及组织胶排胶溃疡出血;(4)近期有口服抗凝剂。
1.3 研究方法
对比分析A组、B组及C组性别、年龄、出院结局、白细胞(white blood cell,WBC)及血小板(platelet,PLT)计数、血红蛋白(hemoglobin,HGB)、凝血酶原时间(prothrombin time,PT)、腹水、合并门静脉血栓、合并肝癌、肝癌合并门静脉癌栓、肝功能Child-Pugh、MELD、FIB-4、APRI、GPR及S-Index的不同,建立多变量非线性logistic 回归模型预估内镜表现。各指标计算方法见表1。
1.4 统计学方法
采用SPSS 23.0软件处理数据。计数资料构成比以百分比(%)表示,三组间比较采用行×列χ2检验或Fisher确切概率法,组间两两比较采用分割χ2检验或Fisher确切概率法;两组间比较采用χ2检验或Fisher确切概率法。计量资料在正态分布且方差齐时以(±s)表示,三组间比较采用ANOVA,组间两两比较采用LSD-t检验;两组间比较采用t检验。在非正态分布或方差不齐时以中位数(四分位数)[M(P25,P75)]表示,三组间比较采用Kruskal-Wallis H檢验,两组间比较采用 Mann-whitney U检验。建立多变量logistic回归分析判别模型。检验水准:α=0.05,双侧检验。
2 结 果
2.1 一般资料
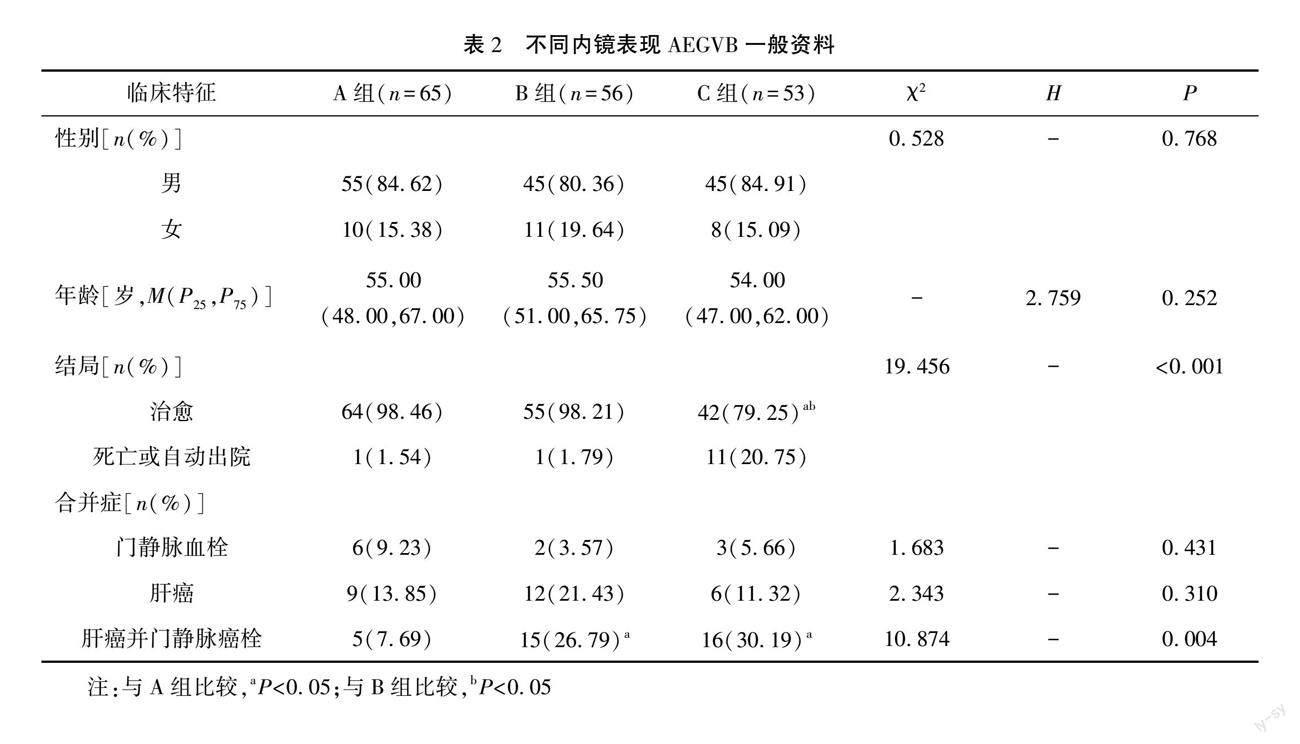
3年间AEGVB内镜治疗550例,纳入病例174例。A、B、C组比例分别为65例(37.36%)、56例(32.18%)及53例(30.46%),组间性别、年龄比较差异无统计学意义(P>0.05)。三组自动出院及死亡出院比较差异有统计学意义(P<0.001)。三组间出现门静脉血栓及肝癌比较差异无统计学意义(P>0.05),而肝癌合并门静脉癌栓比较差异有统计学意义(P<0.05)。见表2。
2.2 三组临床指标的比较情况
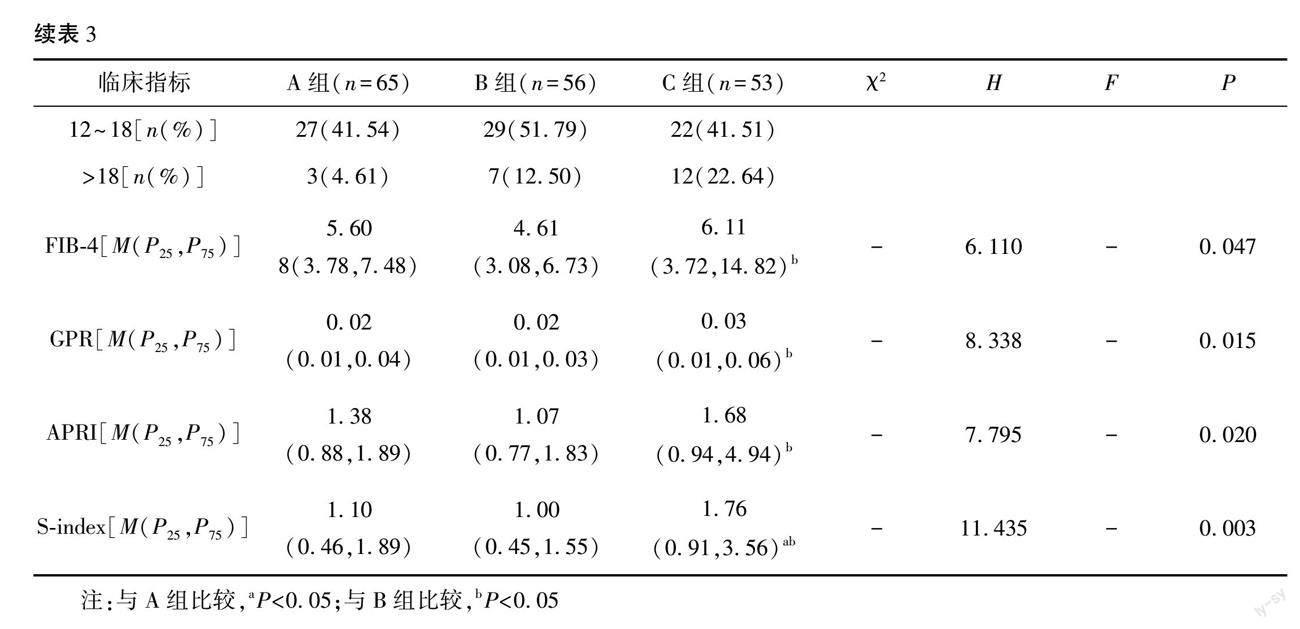
三组腹水、肝性脑病、WBC、TB、AST、PT、ALB、CTP评分、MELD评分、FIB-4、GPR、APRI、S-index比较差异均有统计学意义(P<0.05或0.001)。B组及C组肝癌并门静脉癌栓及腹水构成比、WBC、PT、ALB、CTP评分、MELD评分均无统计学意义(P>0.05)。见表3。将B组、C组合并为D组(静脉有破口组),与A组(无静脉破口组)进行比较,A组同D组肝癌并门静脉癌栓(χ2=10.682,P=0.001)、腹水(χ2=29.927,P<0.001)、WBC(Z=-4.495,P<0.001)、PT(Z=-3.016,P=0.003)、ALB (t=4.777,P<0.001)、CTP评分(Z=-6.613,P<0.001)、MELD评分(Z=-3.119,P=0.002)、CTP分级(χ2=35.598,P<0.001)及MELD分度(χ2=8.665,P=0.013)比较差异均有统计学意义。
2.3 建立多变量logistic回归判别模型
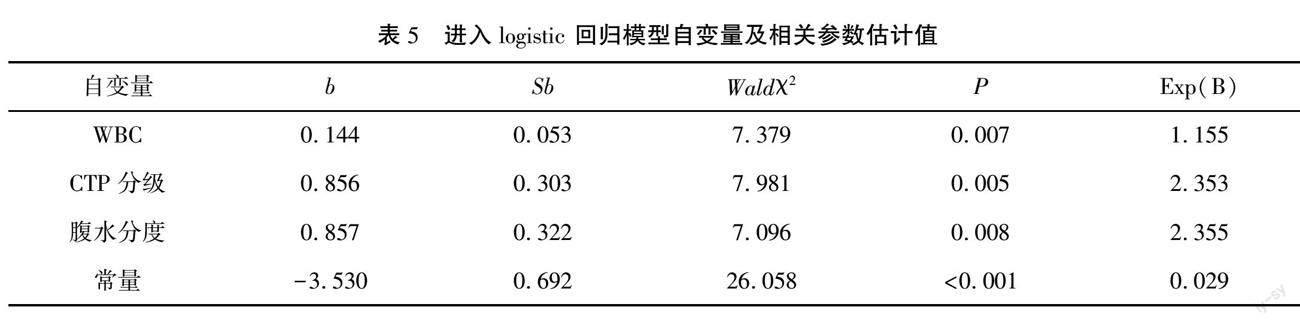
以AEGVB内镜下曲张静脉表面有无破口为因变量,以肝癌并门静脉癌栓及腹水分度构成比、WBC、PT、ALB、CTP分级及MELD分度为自变量,赋值情况见表4。逐步法做变量筛选,纳入水准:P<0.05,排除水准:P>0.10,筛选自变量WBC、腹水及CTP分级进入回归模型方程。建立logistic 回归模型,P(Y=1)=exp(0.144×WBC+0.856×CTP分级+0.857×腹水分度-3.53)1+exp(0.144×WBC+0.856×CTP分级+0.857×腹水分度-3.53),Pi(Y=1)≥0.5判别急诊胃镜食管胃底静脉为静脉糜烂、静脉血栓及活动性出血,模型预测正确率为86.2%,Pi(Y=1)<0.5判别急诊胃镜食管胃底静脉红色征,模型预测准确率为66.2%。见表5。
3 讨 论
AEGVB与门静脉压力有关,当门静脉压力梯度>12 mmHg以上时,食管胃底曲张静脉可出现破裂出血,70%肝硬化门静脉高压患者上消化道出血为AEGVB,而1/3肝硬化患者死于AEGVB[1]。AEGVB入院后予禁食、气道保护、限制性液体复苏、血管活性药物及抗生素等应用后,需完善急诊胃镜检查明确出血部位及原因。欧洲肝脏研究协会[2]建议AEGVB患者入院血流动力学稳定后12小时以内行急诊胃镜检查,韩国肝病研究协会[3]也建议AEGVB患者尽快行急诊胃镜检查,但急诊时间需结合患者血流动力学恢复情况及当地医疗机构曲张静脉内镜治疗经验和资源。国内刘浩等人[4]研究显示入院12小时内急诊聚桂醇联合组织胶治疗能降低AEGVB患者死亡率,但再出血率及并发症发生率稍高于非急诊组患者,另一项研究显示Child C级、Child B+胃镜检查发现活动性出血的AEGVB患者有更高的内镜止血失败率、再出血率及死亡率[5],而本研究也显示内镜下活动性出血组患者较非活动性出血组有更高的死亡或自动出院,显示急诊内镜表现对患者治疗结局有重要影响。我国AEGVB内镜分型及分级以LDRf分型为主,该分型能通过对食管胃底曲张静脉位置、直径及危险因素全面评估,从而预测曲张静脉出血风险[6],但急诊胃镜检查时受患者一般状态、血容量及胃内食物血凝块等影响,操作者很难从容及准确地完成LDRf分型的完整评估。故本文仅选取静脉红色征、有静脉糜烂血栓及静脉活动性出血3种危险因素作为分层依据,总结不同急诊胃镜表现病例临床特点指导临床。
本研究中,62.74%的AEGVB患者急诊胃镜可见静脉糜烂、血栓及活动性出血,大部分AEGVB患者是可找到静脉破口的,而这类患者需要尽早内镜止血或出血二级预防治疗,支持疑似AEGVB患者需尽早完成急诊内镜检查。该类患者急诊胃镜检查理想条件包括术前通过门脉CT成像对食管胃底静脉分流情况有整体评估,有手术方案设计;有全麻条件,减少患者应激,增加患者配合度,术中麻醉医师稳定血液动力循环;有气道保护措施预防吸入性肺炎。但在实际临床治疗中,常出现因患者生命征不稳定无法完成术前食管胃底静脉分流情况评估、无急诊全麻条件或者急诊胃镜前或操作过程中大出血迅速出现休克、手术中静脉曲张治疗难度远超术者能力等情况。因此,对于急诊胃镜前预估高出血风险或活动性出血患者,收入ICU稳定内环境后尽快呼叫内镜止血团队床边止血治疗,尤其是生命征不稳定、频繁呕血及黑便的患者,内镜治疗以尽快止血挽救生命为急诊胃镜目的,择期再行精准断流消减食管胃底曲张静脉;而对于内镜下预估低出血风险者可适当延长急诊胃镜时机,尤其是食管曲张静脉多次套扎后瘢痕挛缩、胃底巨大静脉团及食管胃底巨大曲张静脉等高难度患者,争取全麻、更稳定的内环境、更完善的术前食管胃底静脉分流情况评估,内镜治疗应以精准断流消减曲张静脉为目的[7-8]。
AEGVB病因主要是門静脉高压,内镜表现应是肝硬化门静脉压力梯度改变在食管胃底静脉的反映,本研究拟通过影响门静脉压力的指标区分不同内镜下表现。本研究中,三组间男女及年龄无明显差别,显示数据一致性良好。肝硬化患者常因凝血功能紊乱、门静脉血流慢、血管内皮损伤及肝脏恶性肿瘤侵袭等因素容易出现门静脉栓,而门静脉栓增加门静脉血流回肝阻力,门静脉压力增高,食管胃底静脉曲张出血及治疗后再出血风险增高,尤其是门静脉癌栓患者[9-10]。本研究中,三组不同内镜表现患者合并门静脉血栓、肝癌构成比无明显差别,而肝癌合并门静脉癌栓构成比有显著差别,其中,内镜下糜烂血栓组、活动性出血组肝癌并门静脉癌栓比例多于红色征组,提示肝癌并门静脉癌栓的AEGVB患者预示多有糜烂、血栓及出血等有静脉破口的内镜表现,也意味着门静脉高压力,内镜治疗难度及再出血率增高,近期及远期预后不佳[11-12]。肝癌合并门静脉癌栓呈近端向远端同心圆样生长,常完全阻断血流[10],门静脉血液通过食管胃底曲张静脉的侧支分流,侧支血管压力很高。这部分患者出血量急且大,内镜下血管曲张静脉粗,多有活动性出血,内镜治疗失败及再出血风险高,首诊可优先考虑收治ICU后床旁内镜检查及治疗。因此,对于急诊入院疑似AEGVB患者,应积极完善床边急诊肝胆胰脾及腹腔彩超评估门静脉通畅情况,预估内镜表现及止血难度,评估预后。
门静脉高压症不仅表现为AEGVB,也表现为腹水、脾功能亢进。本研究中,静脉表面糜烂、血栓及活动性出血组同仅有红色征组腹水构成比是不同的,静脉表面糜烂及血栓组中重度腹水比例较仅有红色征组比例明显增高,进一步分析腹水分度是曲张静脉有无破口危险因素,说明有腹水,尤其是中重度腹水的疑似AEGVB患者需要尽早急诊胃镜诊疗,但需注意到,中重度腹腔积液的患者,因胃腔受压变小,一旦出现活动性出血,操作视野迅速模糊,这对内镜治疗术者心理及经验要求很高。为减少吸入性肺炎、贲门黏膜撕裂等并发症,中重度腹水患者需要有经验丰富的医师操作,术中快速进镜,留意贲门及近贲门段食管(AEGVB静脉破口多以贲门及口侧3 cm食管破口多见),短时间内完成胃镜检查及治疗。脾功能亢进症可表现为外周血细胞计数降低,因此我们选择PLT<150×109/L 的肝硬化患者开始筛查食管胃底静脉曲张[6]。PLT计数随着肝疾病恶化而进行性降低,但有研究显示在肝硬化曲张静脉出血组及非出血组间无显著差别[13]。在本研究中,不同内镜表现组患者PLT计数无明显差别,显示外周PLT计数与急诊内镜表现并不相关。AEGVB患者WBC不似PLT样明显降低,同时静脉糜烂血栓组、活动性出血组WBC计数均较红色征无静脉破口组高,提示WBC增高可能是胃肠道细菌自静脉破口入血后的免疫反应,而非门静脉高压所致脾功能亢进症有关。此外,本研究中,不同内镜表现组血红蛋白水平无差别,提示AEGVB出血量的多少与内镜表现无关。
门静脉压力增高是肝硬化进展的结果。肝活检及门静脉压力梯度能有效反映肝硬化患者的预后,但均为有创检查,而CTP、MELD等肝功能评分系统和GPR、APRI、FIB-4、S-index等慢性肝纤维化血清学评估指标常用于AEGVB治疗6周后再出血死亡风险评估[14-15]、内镜下治疗失败危险评估[16]及远期晚期肝硬化预后评估等[17-18]。本研究中,不同内镜表现组ALT、TB及GGT等肝功能指标均无显著差别,而ALB、PT及肝性脑病有显著差别,进一步分析静脉糜烂血栓组或活动性出血组均较红色征无静脉破口组白蛋白更低,PT更长,结合前述不同内镜表现组HGB水平大致相当,故推测内镜有无静脉破口与白蛋白、PT及肝性脑病一样能反映肝功能好坏。本研究肝性脑病例数少,需注意的是合并肝性脑病的AEGVB患者急诊胃镜下多见活动性出血。这类患者需要尽早地内镜治疗、镇静、气道保护及血流动力学监测,更适合收住ICU。静脉糜烂血栓组、活动性出血组间CTP构成无显著差别,但与静脉红色征组均有差别,同时研究显示69.39% (34/49)CTPA级内镜仅有红色征,无明显静脉破口,而66.20%(47/71)CTP B级、87.04%(47/54)CTP C级静脉见糜烂、血栓及活动性出血,显示CTP A级可适当推迟急诊胃镜检查时机,而CTP B、C级患者需要在尽量维持血流动力学稳定的情况下尽早完善急诊胃镜检查。MELD评分均来自客观指标,较CTP评分更客观及可重复,常用于评估近期及远期再出血和死亡风险。HUNTER等[19]研究显示MELD>18分时AEGVB患者容易发生早期出血及死亡。一项多中心回顾性研究观察915例肝硬化AEGVB患者经过药物及内镜一线治疗和TIPS、球囊压迫等挽救治疗后,MELD<12分、12~18分及>18分组的死亡率分别为2%~4%、10%~12%及22%~46%[20]。本研究中,静脉糜烂及血栓组、活动性出血组MELD评分均较红色征组增高,但不是无静脉破口的暴露因素,显示MELD评分对AEGVB内镜表现预测不佳,而更多地体现在对患者生存预后判断价值。高MELD评分患者死亡率高不仅与AEGVB有关,还可能与肝功能衰竭、感染等诸多因素有关。因此,对于MELD评分>18分患者,内镜止血治疗可能无法改善患者不良预后,急诊内镜手术前需要系统评估获益、费用及风险,提前跟家属交代病情,利于医患沟通。在慢性乙肝患者中,APRI、FIB-4、GPR及S-index为血清肝硬化敏感及精确的预测指标[21-22],而这些指标可预测食管胃底曲张静脉的发生及出血。GLISIC等[15]研究发现肝硬化食管胃底静脉曲张组FIB-4、APRI及S-index明显高于非曲张组,提示FIB-4、APRI及S-index对食管静脉曲张的预测价值,而进一步研究显示PLT计数同脾直径比率、FIB-4及APRI能够预测食管曲张静脉出血[23],这些研究显示FIB-4、APRI等血清肝纤维化预测指标似乎与门静脉压力有关联。本研究显示静脉红色征组FIB-4、GPR及APRI同静脉糜烂及血栓、活动性出血组无显著差异,提示FIB、GPR及APRI与内镜表现无关。静脉活动性出血组S-index较静脉糜烂血栓组及红色征无静脉破口组均高,提示S-index与活动性出血有关。
总之,37.36%的AEGVB急诊胃镜仅见红色征,多見于无腹水,WBC较低,ALB较高,PT较短,CTP A级及模型P值<0.5者,而62.64%的AEGVB急诊胃镜可见静脉表面糜烂、血栓或活动性出血,多见于肝癌并门静脉癌栓、有中重度腹水、WBC较高、PT延长、CTP C级、MELD>18分及模型P值≥0.5者,FIB、GPR及APRI与急诊内镜表现无关。内镜表现预估利于选择合适的内镜干预时机、人员及设备条件,减少并发症。
参 考 文 献
[1] LESMANA C R A, RAHARJO M, GANI R A. Managing liver cirrhotic complications:overview of esophageal and gastric varices[J]. Clin Mol Hepatol, 2020, 26(4):444-460.
[2] European Association for the Study of the Liver. EASL clinical practice guidelines for the management of patients with decompensated cirrhosis[J]. J Hepatol, 2018, 69(2):406-460.
[3] Korean Association for the Study of the Liver (KASL). KASL clinical practice guidelines for liver cirrhosis:varices, hepatic encephalopathy, and related complications[J]. Clin Mol Hepatol, 2020, 26(2):83-127.
[4] 刘浩,刘文,尚国臣,等.聚桂醇联合组织胶应用于食管胃底静脉曲张破裂出血的内镜治疗时机的研究[J].农垦医学,2021,43(3):219-222.
[5] HERNNDEZ-GEA V, BERBEL C, BAIGES A, et al. Acute variceal bleeding: risk stratification and management (including TIPS)[J]. Hepatol Int, 2018, 12(Suppl1): 81-90.
[6] 中华医学会肝病学分会,中华医学会消化病学分会,中华医学会内镜学分会.肝硬化门静脉高压食管胃静脉曲张出血的防治指南[J].临床肝胆病杂志,2016,32(2):203-219.
[7] TAYYEM O, BILAL M, SAMUEL R, et al. Evaluation and management of variceal bleeding[J]. Dis Mon, 2018, 64(7): 312-320.
[8] SARIN S K, KUMAR A, ANGUS P W, et al. Diagnosis and management of acute variceal bleeding: asian Pacific Association for Study of the Liver recommendations[J]. Hepatol Int, 2011, 5(2):607-624.
[9] 臧立娜,孙自勤,李文波,等.食管胃静脉曲张经内镜治疗后再出血危险因素的Meta分析[J].中华肝脏病杂志,2015,23(4):275-280.
[10] 冯群群.超声造影对门静脉栓子性质的鉴别及肝脏肿瘤超声造影非典型表现的研究[D].武汉:华中科技大学, 2013.
[11] 中国医师协会肝癌专业委员会.中国肝细胞癌合并门静脉癌栓诊疗指南(2021年版)[J].中华医学杂志,2022,102(4):243-254.
[12] LEE Y R, PARK S Y, TAK W Y. Treatment outcomes and prognostic factors of acute variceal bleeding in patients with hepatocellular carcinoma[J]. Gut Liver, 2020, 14(4): 500-508.
[13] BASILI S, RAPARELLI V, NAPOLEONE L, et al. Platelet count does not predict bleeding in cirrhotic patients: results from the PRO-LIVER Study[J]. Am J Gastroenterol, 2018, 113(3): 368-375.
[14] ASRANI S K, KAMATH P S. Prediction of early mortality after variceal bleeding:score one more for MELD[J]. Gastroenterology, 2014, 146(2):337-339.
[15] GLISIC T, STOJKOVIC LALOSEVIC M, MILOVANOVIC T, et al. Diagnostic value of non-invasive scoring systems in the prediction of esophageal varices in patients with liver cirrhosis-single center experience[J]. Medicina (Kaunas), 2022, 58(2): 158.
[16] 丁鹏鹏,王沧海,李莉,等.伴门静脉栓子的食管胃静脉曲张破裂出血急诊胃镜下硬化术联合组织胶注射术止血失败的危险因素分析[J].临床肝胆病杂志,2021,37(1):68-72.
[17] CHEN S H, WAN Q S, WANG T, et al. Fluid biomarkers for predicting the prognosis of liver cirrhosis[J]. Biomed Res Int, 2020, 2020: 7170457.
[18] LEUNG J C, LOONG T C, PANG J, et al. Invasive and non-invasive assessment of portal hypertension[J]. Hepatol Int, 2018, 12(Suppl1): 44-55.
[19] HUNTER S S, HAMDY S. Predictors of early re-bleeding and mortality after acute variceal haemorrhage[J]. Arab J Gastroenterol, 2013, 14(2): 63-67.
[20] CONEJO I, GUARDASCIONE M A, TANDON P, et al. Multicenter external validation of risk stratification criteria for patients with variceal bleeding[J]. Clin Gastroenterol Hepatol, 2018, 16(1): 132-139.
[21] HU Y C, LIU H, LIU X Y, et al. Value of gamma-glutamyltranspeptidase-to-platelet ratio in diagnosis of hepatic fibrosis in patients with chronic hepatitis B[J]. World J Gastroenterol, 2017, 23(41): 7425-7432.
[22] ZHOU K, GAO C F, ZHAO Y P, et al. Simpler score of routine laboratory tests predicts liver fibrosis in patients with chronic hepatitis B[J]. J Gastroenterol Hepatol, 2010, 25(9): 1569-1577.
[23] KOTHARI H G, GUPTA S J, GAIKWAD N R, et al. Role of non-invasive markers in prediction of esophageal varices and variceal bleeding in patients of alcoholic liver cirrhosis from central India[J]. Turk J Gastroenterol, 2019, 30(12): 1036-1043.
(收稿日期:2022-10-24 修回日期:2023-02-01)
(編辑:王琳葵 梁明佩)
