基于多学科协作团队模式的延续性护理对慢性阻塞性肺疾病患者的影响
2023-10-18杨敬雅温文乐王红蕾
杨敬雅,温文乐,王红蕾
(郑州颐和医院 a.呼吸内科一病区;b.重症医学科,河南 郑州 450000)
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是临床常见的慢性肺部疾病,患者表现为持续的气流阻塞、慢性咳嗽、咳痰、胸闷和气短等[1-2]。近年来,随着生活环境及人们生活方式的改变,COPD的发病率呈现升高趋势[3]。COPD随着病情发展,并发症较多,若不进行及时治疗,可进展为肺动脉高压,甚至发展为肺心病,严重威胁患者的生命健康及生活质量[4]。COPD患者的治疗目的主要是缓解患者临床症状,遏制疾病进展及恶化,但是治疗过程中,患者若不注重自我护理,可能会导致病情反复,不利于治疗效果[5]。因此,科学有效的护理方案相当重要。有研究显示,实施多学科协作团队(multidisciplinary team,MDT)模式的延续性护理,能够提高COPD患者的生活质量水平[6]。本研究旨在探讨基于MDT模式的延续性护理对COPD患者肺功能及睡眠质量的影响。
1 资料与方法
1.1 一般资料
选取2020年2月至2022年9月郑州颐和医院收治的80例COPD患者,根据建档顺序分为两组,各40例。对照组男24例,女16例;年龄56~75(62.41±5.34)岁;体重指数18.26~25.37(21.23±1.29)kg·m-2;病程9~67(43.48±10.79)个月。观察组男25例,女15例;年龄56~74(62.43±5.38)岁;体重指数18.29~25.39(21.26±1.31)kg·m-2;病程9~68(43.49±10.81)个月。两组上述资料差异无统计学意义(P>0.05)。本研究经医院医学伦理委员会批准。
1.2 选取标准
1.2.1纳入标准
(1)符合《慢性阻塞性肺疾病诊治指南(2013年修订版)》[7]中关于慢阻肺的诊断标准;(2)处于稳定期,未发展为呼吸衰竭、心力衰竭等;(3)近期未接受系统性治疗;(4)无认知、语言障碍;(5)近期无精神类药物滥用史。
1.2.2排除标准
(1)合并其他肺部疾病;(2)合并恶性肿瘤;(3)合并哮喘、支气管扩张等呼吸系统疾病;(4)严重感染;(5)合并严重心脑血管疾病。
1.3 护理方法
1.3.1对照组
接受常规护理,包括饮食、康复、用药指导,现场及视频健康宣教,保持病房环境舒适卫生等。干预持续8周。
1.3.2观察组
接受基于MDT模式的延续性护理。成立延续性护理小组,包括护士长1名、副主任医师1名、康复师1名、营养师1名、心理师1名、责任护士4名。护士长及副主任医师为正副组长,学习MDT模式延续性护理后定期展开培训,培训完成后考核选拔成员上岗。团队成员结合患者实际情况,通过查阅资料、请教专家等方式为患者制定合适护理方案,小组成员各司其职,护士长负责监督护理方案实行情况,副主任医师负责结合患者情况把握治疗大方向,及时调整治疗方案,心理医师负责给予患者心理护理,康复师负责为患者制定康复计划,营养师负责为患者提供科学、营养食谱,责任护士负责实施护理。出院前根据患者实际情况采用亲身示范、视频等方式指导患者进行呼吸功能训练,嘱咐患者量力而行,逐渐加大锻炼力度;告知患者正确咳嗽咳痰方法,为患者制定出院后食谱,嘱咐患者多食用高蛋白、高维生素食物,避免油炸、辛辣食物;告知患者及家属延续性护理的重要性,加强沟通,使其配合日常工作。患者出院后,进行每周2次随访,以责任护士为主,通过电话或者短信等方式对患者居家护理水平进行评估,发现患者自我护理过程中存在的问题并加以纠正,如患者是否坚持吸氧,氧疗仪器是否定期消毒,药师评估患者是否规范用药。康复师掌握患者康复锻炼情况,纠正患者错误行为,心理师需要定期与患者进行沟通交流,判断患者是否出现心理问题,是否需要加以干预,保证患者心理健康,营养师对患者出院后饮食情况进行评估,帮助患者养成健康饮食习惯。延续性干预持续8周。
1.4 观察指标
(1)肺功能。护理前后,采用肺功能仪检测用力肺活量(forced vital capacity,FVC)、第1秒用力呼气容积(forced expiratory volume in one second,FEV1)、第1秒用力呼气容积占用力肺活量百分比(FEV1/FVC)、最大呼气中期流速(maximal midexpiratory flow,MMEF)。(2)日常生活能力及睡眠质量。采用Barthel指数[8]评估两组患者护理前后日常生活能力,满分100分,得分越高代表患者的日常生活能力水平越高,其中信效度检测结果显示内容效度1.0,α信度系数0.86。采用匹兹堡睡眠质量指数(Pittsburgh sleep quality index,PSQI)[9]评估患者睡眠质量,分值0~21分,分数越高表示睡眠质量越低。(3)生活质量。采用简明健康状况调查问卷(the MOS 36-item short form health survey,SF-36)[10]比较两组患者的生活质量。本研究采用其中生理功能、躯体疼痛、社会功能、情感职能、精神健康等5个维度,每项满分100,分数越高生活质量越高。
1.5 统计学方法
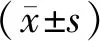
2 结果
2.1 肺功能
护理后,观察组肺功能高于对照组(P<0.05)。见表1。
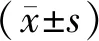
表1 两组肺功能比较
2.2 日常生活能力及睡眠质量
护理后,观察组Barthel指数高于对照组,PSQI评分低于对照组(P<0.05),见表2。
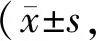
表2 两组日常生活能力及睡眠质量比较分)
2.3 生活质量
护理后,观察组生理功能、躯体疼痛、社会功能、情感职能、精神健康评分高于对照组(P<0.05),见表3。

表3 两组生活质量比较分)
3 讨论
COPD多发于中老年群体,病程长,具有反复发作和急性发作的特点,易损害患者的肺功能,若未采取及时有效的治疗措施,将伴随严重的并发症,如肺动脉高压等[11]。COPD尚未有彻底治愈的治疗方案,主要是通过帮助患者减轻呼吸困难症状、增加运动耐量、改善气道重塑等方式治疗,且该病具有较高的复发率及较长的治疗周期,患者一般在院内接受治疗,病情好转之后出院居家,部分患者由于缺乏科学的照护,且自我护理能力较差,导致再次住院[12]。
对于慢性疾病患者,出院后需长期居家,由于社区及农村医疗资源不均衡,患者多缺乏专业的照护,难以满足患者的生理及心理方面的需求[12]。延续性护理有利于保证患者回归家庭后得到持续医疗关怀,提高患者出院后生活质量,但有研究提示,在慢性病管理中,常规的电话随访延续性干预效果有限[13]。基于MDT模式的延续性护理,根据患者具体特点,制定针对性护理方案,指导患者康复训练,并进行网络随访及上门指导,与患者及家属保持积极联系,及时掌握患者居家健康状态及可能存在的潜在问题,采取针对性护理措施,有利于缓解患者症状及不良心理状态,提高生活质量[14]。
本研究显示,护理后两组肺功能水平均升高,观察组肺功能更强,提示基于MDT模式的延续性护理可更好改善患者肺功能。COPD患者出院前,MDT模式的延续性护理团队为患者制定了详细的恢复计划,包括咳嗽、咳痰方法,指导患者呼吸功能训练和全身运动的方案,并为患者现场演示,加强患者进行功能锻炼的意识,有利于患者呼吸功能及肺功能的恢复。MDT模式的延续性护理加强与患者及家属的沟通,为患者进行饮食、生活、药物使用及有氧呼吸等的指导,通过微信随访,及时了解患者健康情况及疾病进展;必要时进行上门随访,对患者进行指导,强化患者自我护理意识,不断提高护理质量,掌握患者身体状况,并及时处理已经存在及潜在的问题,保障患者后续恢复。
睡眠障碍可影响患者精力,长期睡眠质量差可导致体力及免疫力降低,导致疾病进展,影响肺功能恢复,不利于患者预后[15]。本研究显示,通过MDT干预模式8周后,患者Barthel指数、PSQI评分以及生活质量改善更为显著,提示基于MDT模式的延续性护理可更好改善患者睡眠质量,提高患者日常生活能力及生活质量水平。基于MDT模式的延续性护理为患者提供针对性护理及生活指导,改善患者的睡眠认知,并指导患者形成良好的睡眠习惯;同时医生、药师等同步跟踪患者的用药情况,保证患者科学、合理用药,可缓解患者临床症状,降低睡眠障碍发生率;并持续了解患者的家庭氧疗情况,为患者提供良好的通气环境;心理治疗师则关注患者的心理状态,针对患者的具体情况,在患者家属的帮助下进行有效干预,进而有效舒缓患者负性情绪,使患者积极配合治疗;康复师根据患者身体机能恢复情况,合理匹配针对性康复训练,有效提高患者肺功能,促进四肢及身体机能康复,可提高患者的生活质量。
4 结论
基于MDT模式的延续性护理可改善COPD患者的肺功能及睡眠质量,提高患者日常生活能力及生活质量水平。
