血清抗环瓜氨酸肽抗体、25-羟维生素D、基质金属蛋白酶-2和基质金属蛋白酶-9对类风湿性关节炎患者骨侵蚀的预测价值
2023-10-13贾自晓
贾自晓
(通许第一医院检验科,河南 通许 475400)
类风湿性关节炎(rheumatoid arthritis,RA)是一种以对称性、侵蚀性、伴多个小关节慢性炎症为主要临床表现的自身免疫性疾病,其中骨侵蚀可造成关节结构破坏,若不及时治疗可导致关节僵硬、畸形和功能障碍,造成不同程度的残疾[1-2]。目前,RA患者骨侵蚀性改变的病理生理过程尚不明确。非甾体抗炎药为RA患者常用的治疗药物。既往临床评估RA患者骨侵蚀情况多采用X线检查,但X线仅能显示病变的特征,对骨侵蚀情况无法进行量化分析。有研究显示,抑制基质金属蛋白酶(matrix meta-llopeptidase,MMP)-2、MMP-9活性可延缓或预防关节滑膜的早期侵蚀性改变[3]。抗环瓜氨酸肽(cyclic citrullinated peptide,CCP)抗体作为RA患者常见检查指标之一,对RA诊断具有较高的敏感度和特异度,可作为RA早期诊断的临床指标[4]。但将抗CCP抗体应用到活动期RA诊断中的研究较少,特别是将抗CCP抗体水平作为活动期RA患者发生骨侵蚀预测指标的报道更少。25-羟维生素D[25-hydroxyvitamin D,25-(OH)D]是维生素D在体内的主要存在形式,研究指出,体内25-(OH)D表达不仅与钙磷代谢有关,且具有广泛的生理作用,是维持机体健康、细胞生长和发育必不可少的物质,与多种疾病的发生及发展密切相关[5]。此外,作为类固醇的衍生物,25-(OH)D可通过结合维生素D受体,使体内骨盐大量堆积,且可增加免疫系统紊乱风险[6]。目前,血清抗CCP抗体、25-(OH)D、MMP-2、MMP-9与RA患者骨侵蚀发生的关系及其对骨侵蚀发生的预测价值尚不明确。基于此,本研究旨在探讨血清抗CCP抗体、25-(OH)D、MMP-2、MMP-9与RA患者骨侵蚀发生的关系及预测价值,以期为临床应用提供参考。
1 资料与方法
1.1 一般资料
选择2019年1月至2022年1月通许第一医院收治的RA患者为研究对象。病例纳入标准:(1)符合《类风湿关节炎诊断及治疗指南》[7]中RA相关诊断标准;(2)接受非甾体抗炎药治疗者;(3)首次接受治疗者;(4)符合非甾体抗炎药治疗适应证者;(5)RA活动期者;(6)患者及其家属对本研究知情同意。排除标准:(1)伴有重要靶器官严重损伤(如心、肝、肾等);(2)伴有恶性肿瘤者;(3)伴有呼吸、泌尿等多系统感染者;(4)近期具有创伤史、手术史者;(5)近3个月接受免疫制剂治疗者;(6)接受其他非甾体抗炎药方案治疗者。本研究共纳入RA患者83例,其中男9例,女74例;年龄48~58(53.45±1.40)岁;疾病类型:骨关节炎36例,结核病关节炎22例,强直性脊柱炎25例。本研究经医院医学伦理委员会审核批准。
1.2 治疗方法
所有患者入组后给予非甾体抗炎药双氯芬酸钠缓释胶囊(南京易亨制药有限公司,国药准字 H20066213,每粒25 mg)1粒,口服,每日3次,连续用药4周。
1.3 基线资料收集
于治疗前,设计基线资料调查表,记录患者的性别、年龄、病程、疾病类型、晨僵时间、受累关节数目等一般资料。
1.4 骨侵蚀检查方法
所有患者完成4周药物治疗后接受X线检查,并参照《类风湿关节炎诊断及治疗指南》[7]评估骨侵蚀情况。Ⅰ期:骨质正常或伴有骨质疏松;Ⅱ期:骨质疏松,关节面下骨质侵袭较轻微,关节间隙出现轻微狭窄;Ⅲ期:骨质明显被破坏,间隙明显狭窄,可伴有关节半脱位畸形;Ⅳ期:出现关节纤维性或骨性强直。X线分期Ⅱ期及以上者为骨侵蚀。根据X线检查结果将RA患者分为骨侵蚀组和非骨侵蚀组。
1.5 实验室指标
(1)MMP-2、MMP-9、抗CCP抗体、25-(OH)D水平:于治疗前,采集患者外周静脉血5 mL,5 000 r·min-1离心 10 min,取上层血清,采用酶联免疫吸附法检测血清中MMP-2、MMP-9、抗CCP抗体、25-(OH)D水平,试剂盒购自莱尔生物医药科技有限公司,严格按照试剂盒说明书进行操作。(2)辅助性T细胞17(T helper cell 17,Th17)水平:于治疗前,采集患者空腹静脉血6 mL存放于含有枸橼酸钠抗凝液试管中,取其中3 mL样品,经Ficoll密度梯度离心法、CO2培养、冲洗等处理, 3 000 r·min-1离心 10 min,去上清,加入10 μL 白细胞介素-17A-PE-Cy7试剂(北京盛科博源生物科技有限公司),室温避光孵育15 min,磷酸盐缓冲液冲洗2次,使用流式细胞仪(美国贝克曼库尔特有限公司)检测Th17水平。
1.6 统计学处理
应用SPSS 24.0软件进行数据统计与分析。计量资料行Shapiro-Wilk正态性检验,偏态分布资料以中位数(四分位数)[M(P25,P75)]表示,组间比较采用Mann-WhitneyU检验;计数资料以例数和百分率表示,组间比较采用χ2检验;采用logistic回归分析RA患者治疗后骨侵蚀发生的危险因素;绘制受试者操作特征(receiver operator characteristic,ROC)曲线分析血清MMP-2、MMP-9、抗CCP抗体、25-(OH)D水平对RA患者治疗后骨侵蚀发生的预测价值;双侧检验水准α=0.05。
2 结果
2.1 骨侵蚀组与非骨侵蚀组患者的一般资料及实验室指标比较
83例RA患者中,发生骨侵蚀患者44例(骨侵蚀组),未发生骨侵蚀患者39例(非骨侵蚀组)。骨侵蚀组患者的血清MMP-2、MMP-9、抗CCP抗体水平显著高于非骨侵蚀组,25-(OH)D水平显著低于非骨侵蚀组,差异有统计学意义(P<0.05)。骨侵蚀组与非骨侵蚀组患者的年龄、性别、病程、疾病类型、晨僵时间、受累关节数目及Th17水平比较差异无统计学意义(P>0.05)。结果见表1。

表1 骨侵蚀组与非骨侵蚀组患者的一般资料及实验室指标比较
2.2 RA患者发生骨侵蚀的危险因素logistic回归分析
以RA患者治疗前血清MMP-2、MMP-9、抗CCP抗体、25-(OH)D水平为自变量,治疗后骨侵蚀发生情况为因变量,进行logistic回归分析,结果显示,血清MMP-2、MMP-9、抗CCP抗体过表达和25-(OH)D低表达是RA患者发生骨侵蚀的危险因素(P<0.05),见表2。
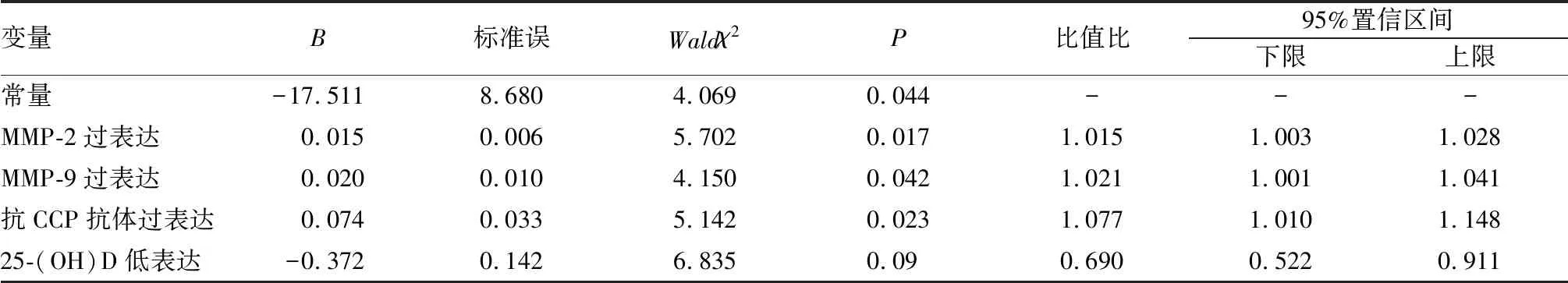
表2 RA患者发生骨侵蚀的危险因素logistic回归分析
2.3 血清MMP-2、MMP-9、抗CCP抗体、25-(OH)D 水平对RA患者治疗后骨侵蚀的预测价值
ROC曲线分析显示,血清MMP-2、MMP-9、抗CCP抗体、25-(OH)D水平预测RA患者治疗后发生骨侵蚀的截断值分别为493.979 ng·L-1、400.554 ng·L-1、0.18 Ru·L-1、28.885 μg·L-1,特异度分别为0.818、0.795、0.841、0.864,敏感度分别为0.769、0.744、0.667、0.872,曲线下面积(area under the curve,AUC)分别为0.813(95%置信区间0.715~0.910,P<0.001)、0.809(95%置信区间0.710~0.909,P<0.001)、0.852(95%置信区间 0.772~0.932,P<0.001)、0.867(95%置信区间 0.783~0.950,P<0.001)。结果见图1。

图1 血清MMP-2、MMP-9、抗CCP抗体、25-(OH)D水平对RA患者发生骨侵蚀的预测价值ROC曲线
3 讨论
RA患者因体内炎症反应呈进行性加重,导致滑膜衬里细胞大量生成,进一步加剧骨及软骨组织受损程度,增加治疗后骨侵蚀发生风险,进而导致临床治疗无效或不佳,甚至诱发精神类疾病[8]。研究指出,在RA发生后的前3个月约25%患者发生关节破坏,前2 a约75%患者发生关节破坏[9]。在本研究中,给予RA患者非甾体抗炎药治疗后,仍有53.01%(44/83)患者发生骨侵蚀。因此,建议临床应尽早识别RA患者骨侵蚀的发生风险,并给出针对性建议以指导干预。
研究发现,关节炎的病理进展与MMP水平密切相关[10-11]。MMP-2、MMP-9是较为常见的MMP,本研究结果发现,骨侵蚀组患者的血清MMP-2、MMP-9水平显著高于非骨侵蚀组,血清MMP-2、MMP-9过表达是RA患者治疗后发生骨侵蚀的危险因素,说明MMP-2、MMP-9与RA患者骨侵蚀发生有关。其可能机制为:MMP-2能促进多种趋化因子及炎症介质合成及释放,继而加重关节炎患者体内的炎症反应程度,不利于关节炎患者预后[12]。明胶B是炎症性和退行性关节疾病中的关键酶,MMP-9对变性胶原蛋白及细胞外基质大分子表现出广泛的底物特异性,可降解胶原纤维、细胞外基质等,导致关节软骨的破坏程度加重;且MMP-9产生依赖于巨噬细胞分泌的无活性原酶,其含量的异常提示患者体内炎症因子水平异常,而炎症反应可进一步加重RA的病变程度,增加骨侵蚀发生风险[13]。但是MMP的临床监测结果也受到其他因素的影响,如病程、药物等,其具体的价值还需进一步验证。
有研究显示,外周血Th17水平异常增高与RA患者病情进展及骨侵蚀有关[14],但并未进一步分析Th17对骨侵蚀的影响是否受到其他变量的影响,因此,其具体的临床应用价值尚不能明确。本研究发现,骨侵蚀组与非骨侵蚀组患者的外周血Th17水平比较差异无统计学意义,与上述研究结果相反。原因可能为:RA是一种复杂的自身免疫疾病,其发病机制和病情进展可能受多种因素的影响(如遗传、环境等);也有可能是本研究研究的样本量较少导致。
抗CCP抗体为免疫球蛋白G类抗体,在早期RA患者体内可呈阳性,已被证实与RA的发生及发展密切相关[15]。25-(OH)D是维生素D的常见表达形式,维生素D能够影响单核巨噬细胞的趋化吞噬作用,进而影响单核巨噬细胞因子的生成,最终参与免疫调节[16]。本研究结果显示,骨侵蚀组患者的血清抗CCP抗体水平显著高于非骨侵蚀组,25-(OH)D水平显著低于非骨侵蚀组;血清抗CCP抗体过表达、25-(OH)D低表达是RA患者治疗后发生骨侵蚀的危险因素;说明RA患者血清抗CCP抗体、25-(OH)D异常表达与非甾体抗炎药治疗后骨侵蚀的发生有关。原因可能为:抗CCP抗体中的CCP能够刺激RA患者体内T细胞大量增殖,增加细胞、体液免疫功能紊乱风险,进一步加重RA患者的病变程度[17]。此外,有研究显示,CCP可能与RA患者外周血抗原特异性T细胞的激活有关,可促使机体内产生大量的促炎因子,加剧炎症反应程度,诱发骨侵蚀[18]。25-(OH)D能够抑制体内B淋巴细胞的增殖及分化,减少免疫球蛋白及相关抗体的生成,进而抑制体液免疫[19]。同时,25-(OH)D还可抑制树突细胞的成熟及分化,在降低机体内白细胞介素-12、白细胞介素-23等促炎因子水平的同时可提高体内抑炎因子的表达,减轻炎症反应[20]。当RA患者体内25-(OH)D水平降低时,不利于抑炎因子的产生,导致炎症反应的进一步发展,加剧骨膜的受损程度,继而增加骨侵蚀风险。
此外,本研究中ROC曲线分析显示,治疗前血清MMP-2、MMP-9、抗CCP抗体、25-(OH)D分别预测RA患者治疗后骨侵蚀发生风险的AUC均>0.80,说明其对RA患者治疗后骨侵蚀的发生均具有一定的预测价值。临床通过监测RA患者血清MMP-2、MMP-9、抗CCP抗体、25-(OH)D的变化,对早期识别骨侵蚀的风险具有积极的作用。因此,临床进行RA患者骨侵蚀预防时,可从MMP方面寻找治疗靶点;同时,可指导患者多接受日光照射、服用维生素D制剂等,从而降低骨侵蚀风险。
4 结论
血清MMP-2、MMP-9、抗CCP抗体过表达和25-(OH)D低表达是RA患者非甾体抗炎药治疗后发生骨侵蚀的危险因素;此外,血清抗CCP抗体、25-(OH)D水平、MMP-2、MMP-9水平对RA患者非甾体抗炎药治疗后骨侵蚀的发生有一定的预测价值。
