柴胡疏肝散加减治疗甲状腺癌术后肝郁气滞证的临床研究
2023-10-10林才云王炜
林才云,王炜
(1.广州中医药大学,广东广州 510405;2.广东省第二中医院,广东广州 510095)
近年来,全球甲状腺癌的患病率不断增加,根据全国肿瘤记录在册的数据显示,全球恶性肿瘤发病率中,甲状腺癌占3.0%[1]。甲状腺癌的病理分型一般可分为乳头状癌、滤泡状癌、髓样癌和未分化癌4种,其中的前3 种属分化型甲状腺癌。西医主要采用手术、碘-131 疗法、甲状腺激素抑制疗法进行治疗。然而,由于患者术后易出现出血、感染、呼吸道梗阻、甲状旁腺损伤、喉返神经和喉上神经损伤等并发症,以及西药的毒性和不良反应会引起不耐受等,且由于个体体质、手术方式、碘剂量等原因,部分患者仍然存在复发的风险。因此,近年来,中医传统疗法在甲状腺癌治疗中的应用已逐渐成为研究的重点[2]。周玉等[3]通过聚类分析法对甲状腺癌术后患者的中医证候分布特征进行了流行病学调查,结果发现肝郁气滞证的比例最高,达36.6%。柴胡疏肝散出自《景岳全书》,为经典的理气方剂,由柴胡、白芍、枳壳、香附、陈皮、川芎、甘草等中药组成,具有疏肝理气、活血止痛功效,主要用于治疗肝气郁滞证。基于此,本研究运用柴胡疏肝散加减治疗分化型甲状腺癌术后肝郁气滞证患者,取得较好的疗效。现将研究结果报道如下。
1 对象与方法
1.1 研究对象及分组选取2021年1月至2021年12 月期间广东省第二中医院外二科门诊收治的分化型甲状腺癌术后肝郁气滞证患者,共62 例。采用随机数字表法将患者随机分为治疗组和对照组,每组各31 例。本研究符合医学伦理学要求并通过广东省第二中医院伦理委员会的审核批准。
1.2 诊断标准
1.2.1 西医诊断标准 参照2021年《中国临床肿瘤学会(CSCO)分化型甲状腺癌诊疗指南》[4]及《中国实用外科杂志》[5]中的分化型甲状腺癌诊断标准,术后病理确诊为滤泡状或乳头状甲状腺癌。
1.2.2 中医诊断标准 参照《中医内科病证诊断疗效标准》[6]中的相关内容制定肝郁气滞证的辨证标准。主要症状:情志不畅、咽喉作梗、颈前瘿肿、活动受限、胸胁胀满、舌淡红、苔薄白或白腻、脉弦滑。次要症状:脘痞腹胀、喜太息、口干口苦、嗳气、呃逆、纳差、便溏。
1.3 纳入标准①符合上述中西医诊断标准;②年龄为18~ 75岁,性别不限;③术后生命体征稳定,无严重心、肝、肾及造血系统等重大疾病;④依从性好,能配合相关治疗和指标检测;⑤对试验内容知情,自愿参加本研究并签署知情同意书的患者。
1.4 排除标准①年龄大于75岁的患者;②妊娠期和哺乳期妇女;③合并有严重器官功能障碍的患者;④患有精神性疾病的患者;⑤既往有其他肿瘤病史的患者;⑥正在接受其他中药治疗、激素治疗及免疫抑制治疗的患者;⑦近3个月内参加其他药物临床试验的患者。
1.5 脱落、剔除标准和处理试验期间,当下列情况出现时,研究人员需终止受试者参与此项试验,并按脱落、剔除病例处理,同时按要求在病例报告表上说明其终止原因、日期及造成该事件发生的临床经过:①不符合纳入标准而被误纳入的患者;②对本研究用药不能耐受,出现严重不良反应,无法继续接受本次试验的患者;③违背治疗方案,未按规定服用药物,服药依从性低于80%或超过120%,研究者认为不适宜继续参加本次试验的患者;④试验疗程不足,无法判断药物疗效,或资料收集不全,影响疗效或安全性判断的患者;⑤因个人原因自行退出或中途要求退出本次试验的患者。
1.6 治疗方法
1.6.1 对照组 采用甲状腺激素抑制疗法,给予甲状腺激素制剂治疗。用法:左甲状腺素钠片(由Merck KGaA 公司生产,注册证号:H20 140052;规格:50 μg × 100 片),口服,每次50 μg,每日1次,疗程为2 个月,用药期间根据甲状腺功能调整用药剂量。
1.6.2 治疗组 在对照组的基础上联合柴胡疏肝散加减治疗。方药组成:柴胡20 g,白芍15 g,当归20 g,茯苓15 g,枳壳10 g,夏枯草20 g,金铃子15 g,醋香附15 g,郁金15 g,陈皮15 g,佛手15 g,浙贝母15 g,瓜蒌10 g,白花蛇舌草25 g,山慈菇25 g。随症加减:情绪易怒属肝阳上亢者,加用龙胆草15 g、钩藤15 g、石决明30 g;汗出过多者,加用麻黄根30 g、浮小麦15 g;纳差、便溏属脾虚者,重用茯苓至30 g,加用山药20 g、白术20 g;阴虚内热明显者,加用百合20 g、北沙参20 g、知母20 g;舌暗红,有瘀斑,属血瘀者,加用桃仁15 g、三棱15 g、莪术15 g。上述中药均由广东省第二中医院中药房提供。每日1剂,煎煮2次,共煎取600 mL,分2 次于早晚饭后温服,每次300 mL。疗程为2个月,疗程结束后进行临床疗效评价。
1.7 观察指标及疗效判定标准
1.7.1 中医证候评分 参照《中药新药临床研究指导原则(试行)》[7]制定中医证候量化评分表,对颈部不适、情志不畅、咽喉肿痛、颈前瘿肿、活动受限、胸闷胁胀等中医证候进行评分,依据症状的严重程度分为无、轻度、中度、重度4级,分别计为0、1、2、3分。其中,0分为无该项症状发生;1 分为临床症状较轻,偶有发生;2 分为临床症状时有发生;3 分为临床症状发生较频繁,严重影响日常生活。得分越高,表明症状越严重。各项中医证候评分之和为中医证候总积分。观察2组患者治疗前后中医证候积分的变化情况。
1.7.2 实验室指标测定 分别于治疗前1 周内和治疗2 个月后各测定1 次甲状腺功能,具体包括:游离三碘甲状腺原氨酸(FT3,参考值为3.10~6.80 pmol/L)、游离甲状腺素(FT4,参考值为12.00~22.00 pmol/L)、促甲状腺激素(TSH,参考值为0.34~5.60 mU/L)、甲状腺球蛋白(TG,参考值为0.20~1.21 mmol/L)。观察2 组患者治疗前后各项甲状腺功能指标的变化情况。
1.8 疗效判定标准参考2015年美国甲状腺学会的《成人甲状腺结节与分化型甲状腺癌诊治指南》[8]、《中药新药临床研究指导原则(试行)》[7]及相关研究[9]制定疗效判定标准:①痊愈:治疗后,患者症状及体征完全消失,中医证候积分较治疗前降低≥95%;②显效:治疗后,患者的临床症状及体征基本消失,但仍有轻微不适,主要症状积分减少≥2/3,75% ≤中医证候积分较治疗前降低<95%;③有效:治疗后,患者临床症状及体征较前明显减轻,主要症状积分减少2/3~1/3,30% ≤中医证候积分较治疗前降低<75%;④无效:治疗后,患者的临床症状及体征均未见明显缓解,甚或加重,主要症状积分减少<1/3,中医证候积分较治疗前降低<30%。总有效率=(痊愈例数+显效例数+有效例数)/总病例数×100%。
1.9 统计方法应用SPSS 26.0统计软件进行数据的统计分析。计量资料(均符合正态分布和方差齐性要求)以均数±标准差()表示,组内治疗前后比较采用配对设计t检验,组间比较采用两独立样本t检验;计数资料以率或构成比表示,组间比较采用χ2检验。均采用双侧检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 2 组患者基线资料比较治疗组31 例患者中,男14例,女17例;平均年龄(47.45±6.91)岁;平均病程(5.87±1.85)年。对照组31例患者中,男13例,女18例;平均年龄(45.29±7.23)岁;平均病程(6.42 ± 1.85)年。2 组患者的性别、年龄、病程等基线资料比较,差异均无统计学意义(P>0.05),表明2 组患者的基线特征基本一致,具有可比性。
2.2 2组患者治疗前后中医证候积分比较表1结果显示:治疗前,2 组患者的中医证候积分比较,差异无统计学意义(P>0.05),具有可比性。治疗后,2 组患者的中医证候积分均较治疗前明显降低(P<0.01),且治疗组对中医证候积分的降低作用明显优于对照组,差异有统计学意义(P<0.01)。
表1 2组分化型甲状腺癌术后肝郁气滞证患者治疗前后中医证候积分比较Table 1 Comparison of the TCM syndrome scores between the two groups of patients with liver depression and qi stagnation syndrome after the surgery for differentiated thyroid cancer before and after treatment(,分)
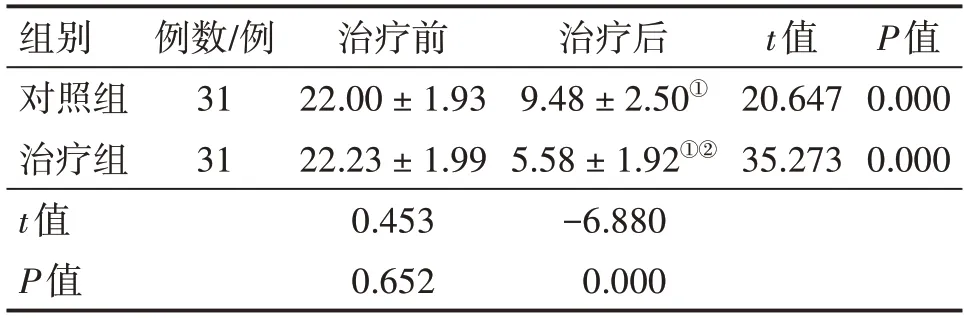
表1 2组分化型甲状腺癌术后肝郁气滞证患者治疗前后中医证候积分比较Table 1 Comparison of the TCM syndrome scores between the two groups of patients with liver depression and qi stagnation syndrome after the surgery for differentiated thyroid cancer before and after treatment(,分)
注:①P<0.01,与治疗前比较;②P<0.01,与对照组治疗后比较
2.3 2组患者治疗前后甲状腺功能指标比较表2结果显示:治疗前,2 组患者的血清FT3、FT4、TSH、TG 水平比较,差异均无统计学意义(P>0.05),具有可比性。治疗后,2 组患者的血清FT3、FT4 水平均较治疗前升高(P<0.01),血清TSH、TG 水平均较治疗前降低(P<0.01),且治疗组对血清FT3、FT4 水平的升高作用及对血清TSH、TG 水平的降低作用均明显优于对照组,差异均有统计学意义(P<0.01)。
表2 2组分化型甲状腺癌术后肝郁气滞证患者治疗前后甲状腺功能指标比较Table 2 Comparison of thyroid function indicators between the two groups of patients with liver depression and qi stagnation syndrome after the surgery for differentiated thyroid cancer before and after treatment()
注:①P<0.01,与治疗前比较;②P<0.01,与对照组治疗后比较
2.4 2组患者临床疗效比较表3结果显示:治疗2 个月后,治疗组的总有效率为93.55%(29/31),对照组为70.97%(22/31),组间比较(χ2检验),治疗组的疗效明显优于对照组,差异有统计学意义(P<0.05)。
3 讨论
近年来,甲状腺癌的患病率不断上升,对患者的生命健康构成严重威胁。尽管现代医疗技术在不断进步,对甲状腺癌的解剖及病理学研究也在不断深入,但外科手术仍然是最佳的治疗手段[10]。然而手术治疗也有其缺点,它只能切除肉眼可见的肿瘤,并不能完全消除癌瘤对人体造成的损害,而且手术治疗还会带来新的创伤和术后并发症,因此,患者术后常会出现许多不良反应,同时也未能消除癌瘤复发的风险。近年来,血清甲状腺球蛋白(TG)逐渐成为分化性甲状腺癌复发或转移的标志物[11]。血清TG 对评估癌瘤的残余、复发或转移情况具有重要意义,是一个敏感性较高的实验室指标[12],故手术治疗后需要定期监测TG 水平。甲状腺激素应严格控制用量,用量过多可能会造成甲状腺功能亢进,用量过少可能会出现甲状腺功能减退的症状,如反应迟钝、肢体水肿、记忆力减退等[13]。
中医方面,甲状腺癌属于“石瘿”“瘿瘤”等范畴,其致病因素多为气滞、痰阻、血瘀,病机为本虚标实,即全身正气不足,属本虚,局部癌毒结聚(可归纳为气、热、痰、瘀、毒等要素),属标实。辨证论治是中医治则的精髓,以整体观念为指导,扶正祛邪,标本兼治,通过整体调理患者的身体机能,从而减轻手术造成的局部损伤及不良反应,改善患者的术后临床症状。
在甲状腺癌术后的不同时期,患者的证候表现有所不同,证型分布亦有所差异。通过收集临床病例及查阅文献资料,发现甲状腺癌术后患者多以肝郁气滞证为主,治疗应以疏肝散结、理气化滞为原则,用药应以疏肝散结解郁药为主,理气化滞药为辅。因此,本研究应用经典的理气方剂柴胡疏肝散加减来治疗分化型甲状腺癌术后肝郁气滞证患者。方中柴胡、香附、郁金、枳壳、佛手、金玲子等疏肝行气解郁;肝体阴而用阳,故予当归和白芍柔肝养肝;配合茯苓健脾,陈皮运脾,体现了中医“健脾在于运脾”的治疗理念;加用金铃子疏肝行气止痛,可通过调节人体的免疫机能来增强抗癌的疗效;浙贝母、瓜蒌清热化痰、散结消瘿,夏枯草解毒散结,白花蛇舌草、山慈菇清热解毒、消痈散结。诸药合用,共奏疏肝解郁、散结消瘿、行气化痰之功效。现代药理研究表明,柴胡可以调节机体免疫力,具有一定的抗炎效果,柴胡多糖可以提高库弗细胞的吞噬能力,激活细胞的自然杀伤功能的同时还能增加皮肤迟发性超敏反应[14-15]。柴胡的有效成分柴胡皂苷具有抑制肾上腺和胸腺异常肥大的作用,推测其能够促进甲状腺结节的萎缩和吸收,从而达到逐渐缩小结节体积的功效[16]。
本研究结果显示:治疗2个月后,治疗组的总有效率为93.55%(29/31),对照组为70.97%(22/31),组间比较,治疗组的疗效明显优于对照组,且治疗组对中医证候积分及甲状腺功能指标的改善作用均明显优于对照组,差异均有统计学意义(P<0.05或P<0.01)。表明柴胡疏肝散治疗分化型甲状腺癌术后肝郁气滞证患者的临床疗效显著,能够有效改善患者临床症状,缓解患者颈部不适感,提高患者的生活质量,延长患者的平均寿命。既往多项临床研究[17]也表明,针对甲状腺癌术后患者,运用中医治疗方法,能够减轻术后甲状腺激素抑制治疗引起的不良反应,预防甲状腺癌的转移,促进术后颈部瘢痕的修复,缓解颈部的不适感,提高患者生存率,与本研究结果基本一致,证明了中医药在甲状腺癌术后患者的治疗中具有较高的应用价值。
