核心稳定性训练干预前交叉韧带重建术后动态平衡及表面肌电的效果
2023-10-08马圣楠柯竟悦董洪铭李建萍张洪浩刘超沈双李古强
马圣楠, 柯竟悦, 董洪铭, 李建萍, 张洪浩, 刘超, 沈双, 李古强
1.滨州医学院康复医学院,山东烟台市 264003;2.滨州医学院烟台附属医院,山东烟台市 264003;3.滨州医学院康复工程研究院,山东烟台市264003
0 引言
前交叉韧带(anterior cruciate ligament, ACL)起于胫骨髁间隆起的前侧,肌肉纤维附着在股骨外侧髁的内侧[1],主要防止胫骨过度前移并限制膝关节的旋转角度[2-3]。ACL 上存在多种机械感受器,如环层小体、高尔基小体和游离神经末梢等[4-7],在本体感觉传入过程和运动控制中发挥重要作用[8-11]。ACL 损伤是常见的膝关节运动损伤之一[12]。临床中Ⅲ级ACL 损伤通常需要进行前交叉韧带重建术(anterior cruciate ligament reconstruction, ACLR)[13-15],清理断裂的ACL,使用自体腘绳肌和股薄肌腱等移植物恢复原本的解剖结构。
ACLR 后,缺失的机械感受器并未完全恢复,运动控制依赖这些感受器来调节肌张力[16-17],加之长期制动导致下肢肌肉萎缩、关节疼痛僵硬等问题,综合导致ACLR 患者膝关节功能及平衡功能发生障碍。核心稳定性是运动功能最重要的因素之一[18]。核心稳定性使力量及运动的产生、转移和控制达到理想的状态[19]。核心稳定性被认为是影响下肢功能和损伤的主要因素[19-20],并且在下肢运动损伤的预防中起重要作用[21]。
ACL重建后,通常会出现膝关节疼痛僵硬、下肢肌肉萎缩、关节功能障碍和平衡障碍等问题[22]。术后常规康复训练主要为关节活动度训练、肌力训练和平衡训练等[23],部分患者仍无法恢复到损伤前的运动和平衡水平。并且,由于核心稳定性不足,在运动时会增加关节不受控制的移位和产生附属运动,从而带来下肢损伤的易感性[20,24-25]。
本研究利用膝关节量表、足底压力平板和表面肌电等,对比常规康复与核心稳定性训练的康复疗效,分析核心稳定性训练的作用,探讨适合ACLR 患者的康复治疗方案。
1 资料与方法
1.1 一般资料
选择2022年3月至12月滨州医学院烟台附属医院骨关节科ACL 断裂患者32 例,均符合《中西医结合运动创伤学》中ACL断裂的诊断标准[26],且在关节镜下行自体腘绳肌腱移植。
纳入标准:①年龄20~60 岁;②单侧ACL 损伤,并经关节镜下自体腘绳肌和股薄肌腱移植;③术后6~8周,能够脱拐行走;④未经过专业系统的康复训练;⑤自愿参加,积极配合测量和治疗。
排除标准:①并发其他肌肉骨骼系统疾病;②并发严重心血管、肝肾等系统疾病;③认知障碍,无法配合检查和治疗。
本研究经滨州医学院烟台附属医院医学伦理委员会批准(No.20220301006)。
采用随机数字表法,按照入院顺序对ACLR 患者进行编号,在Excel 表中随机生成32 个数字,与编号对应,将随机数字按从小到大顺序排列,1~16入对照组,17~32 入试验组。两组性别、年龄和体质量指数无显著性差异(P> 0.05)。
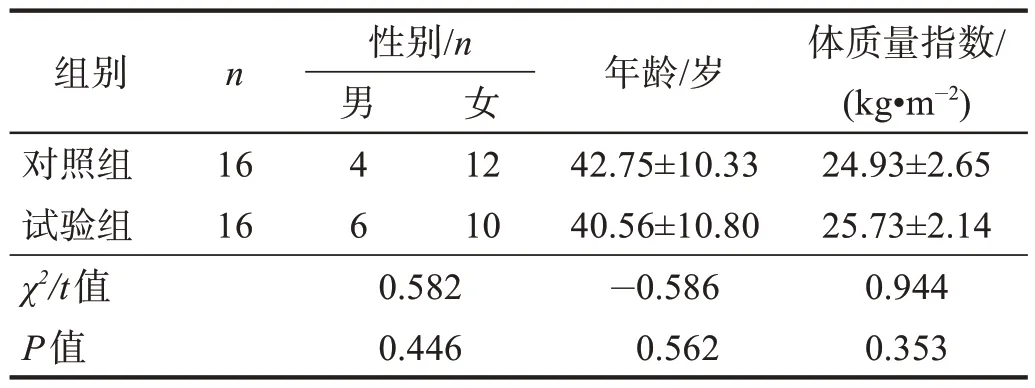
表1 两组基线资料比较
1.2 方法
两组均采用常规康复治疗。试验组增加核心稳定性训练。每周3次,共6周。
1.2.1 常规康复治疗
髌骨松动:双手按住髌骨边缘,使髌骨向上下内外4 个方向滑动,在此过程中始终保持髌骨水平,不能倾斜,并且在终末位置保持2 s,每次5 min。
关节活动度训练:坐位,小腿垂于床边,嘱患者尽可能屈曲膝关节,治疗师在踝关节上方施加一定压力,直至膝关节有明显的拉伸感,保持1 min;当患者膝屈曲> 90°时,采用俯卧位屈膝,每次10 min。
肌力训练:根据患者肌力情况,第1周直腿抬高,之后开始利用弹力带抗阻,阻力随着时间增加;第3周时增加靠墙静蹲和弓箭步练习,需注意双脚打开与肩同宽,每次20 min。
本体感觉和平衡训练:初期练习重心转移,后期利用平衡球训练,双腿站在平衡球上,一脚一个,双膝屈曲60°左右,保持身体平衡,维持1 min,每次5 min。
1.2.2 核心稳定性训练
核心激活:第1~2 周,仰卧于治疗床,下肢屈曲90°抬离床面,头部和肩膀同时离开床面,腹部收紧保持30 s,重复3组。
对角线练习:第1~2 周,仰卧位,双手平举于头顶,呼气时利用腰腹力量抬起一侧上肢和对侧下肢,并用手触碰脚踝,吸气缓慢落下,交替进行,每组30个,重复3组。
交替抬腿:第2~6周,平躺于治疗床,下肢抬起,做交替抬腿动作,每组30个,重复3组。
臀桥:第1~4 周,仰卧于治疗床,双腿屈曲略宽于肩,双脚踩床。核心收紧,将臀部抬离床面,与大腿、上身呈一条直线,上背部支撑于床面,臀部抬起时呼气,下降时吸气,以感觉臀部强烈收缩感为宜,每组30个,重复3组。
侧卧抬腿:第2~6 周,侧卧于治疗床上,治疗师一手固定骨盆,嘱患者上侧下肢做髋外展动作,外展至约90°,每组30个,重复3组。
俯卧髋后伸:第2~6 周,俯卧位,一侧下肢屈膝90°,治疗师一手固定患者骨盆,嘱患者臀部肌肉发力,做髋后伸动作,每组30个,重复3组。
屈腿卷腹:第3~6 周,上身仰卧于治疗床,双手置于臀部下方,腰腹用力将下肢抬离床面,然后缓慢放下,每组30个,重复3组。
平板支撑:第5~6 周,俯卧位,双肘弯曲支撑于地面上,肩膀与肘关节垂直于地面,双脚踩地,身体远离地面,使躯干、头部、肩部、胯部和踝部保持同一平面,腹肌收紧,每次1 min,重复2次。
1.3 评定方法
分别在治疗前后采用膝关节量表评分、动态平衡功能评定和表面肌电信号特征评定。
1.3.1 量表评定
采用美国特种外科医院膝关节评分(Hospital for Special Surgery Knee Score, HSS)[27]和国际膝关节评分委员会膝关节主观评价表(International Knee Documentation Committee Knee Score, IKDC)[28],从功能及患者主观感受进行综合评定。
1.3.2 动态平衡功能评定
采用FDM2 足底压力平板(德国ZEBRIS MEDICAL 公司),212.2 cm×60.5 cm×2.5 cm,115 360 个传感器,采样频率60 Hz。嘱患者赤脚在6 m 长跑道(中间2 m 为足底压力平板)来回行走,以适应实验室环境。正式开始测量时,患者在跑道上自然地来回行走60 s,系统记录步行过程。
平衡功能评价指标为患侧步态线长度、患侧单支撑线长度和内外侧位移[29]。其中步态线长度为一侧足在患侧足步行时足底压力中心(center of pressure, COP)移动的轨迹长度,是评价动态平衡的主要指标。单支撑线长度指站立相时,COP 从患侧足跟到足尖的轨迹长。双足在行走过程中,COP 从一侧足跟转移至前脚掌,之后再从对侧足跟转移至前脚掌,重复交替,形成对称且规律的蝴蝶状运动轨迹,称COP 蝶形图,COP 内外侧位移是蝶形图交点在横坐标上的移动距离,可反映身体在内外方向上的平衡功能。见图1。

图1 健康成年人和ACLR患者的COP蝶形图及步态线
1.3.3 表面肌电特征
嘱患者穿实验室专用服装(泳裤和背心),备皮,75%酒精擦拭皮肤。采用Ultium 表面肌电采集系统(美国Noraxon 公司)采集肌电信号,待皮肤干燥后,将电极片沿肌肉纤维走向贴于臀大肌和臀中肌,采样频率2 000 Hz,16 通道,无线信号连接。臀大肌:股骨大转子与骶骨连线中点。臀中肌:髂后上棘与股骨大转子连线近1/3处。
患侧臀大肌的等长收缩:患者俯卧位,被测下肢屈膝90°,后伸髋关节20°,检查者实一手固定腰部,一手放在股骨远端施加阻力,嘱其做最大抗阻伸髋动作,持续10 s。
患侧臀中肌最大等长收缩:侧卧位,被测肢体在上,髋关节外展10°~30°,检查者一手固定骨盆,一手放在腓骨远端,嘱其做最大抗阻髋外展动作,持续10 s。确保每个患者伸髋或外展的角度一致,减少动作差异性。
连接固定参考电极,取其中5 s 分析,经滤波、整流、平滑和归一化计算出均方根值(root mean square, RMS)。
1.4 统计学分析
采用SPSS 22.0 进行统计学分析。计量资料符合正态分布,以(±s)表示,组间比较采用独立样本t检验;组内比较采用配对样本t检验,相关性分析采用Pearson 相关性分析;不符合正态分布,以M(QL,QU)表示,组内比较采用成对秩和检验,组间比较采用Wilcoxon 符号秩和检验,相关性分析采用Pearson相关性分析。显著性水平α= 0.05。
2 结果
研究期间样本无脱落。
2.1 量表评定
2.1.1 HSS评分
干预前,两组HSS 评分比较无显著性差异(P>0.05)。干预后,两组HSS评分均显著增加(P< 0.001);试验组HSS评分高于对照组(P< 0.05)。见表2。

表2 两组干预前后HSS评分比较
2.1.2 IKDC评分
干预前,两组IKDC 评分比较无显著性差异(P>0.05)。干预后,两组IKDC 评分均显著增加(P<0.001);试验组IKDC 评分高于对照组(P< 0.05)。见表3。

表3 两组干预前后IKDC评分比较
2.2 平衡功能
2.2.1 步态线长度
干预前,两组步态线长度比较无显著性差异(P>0.05)。干预后,两组步态线长度均增加(P< 0.05);试验组步态线长度大于对照组(P< 0.05)。见表4。

表4 两组干预前后步态线长度比较 单位:mm
2.2.2 单支撑线长度
干预前,两组单支撑线长度比较无显著性差异(P> 0.05)。干预后,两组单支撑线长度均显著增加(P< 0.001);试验组单支撑线长度明显大于对照组(P< 0.01)。见表5。

表5 两组干预前后单支撑线长度比较 单位:mm
2.2.3 内外侧位移
干预前,两组内外侧位移比较无显著性差异(P>0.05)。干预后,两组内外侧位移均显著减小(P<0.001);试验组内外侧位移明显小于对照组(P< 0.01)。见表6。

表6 两组干预前后内外侧位移比较 单位:mm
2.3 表面肌电特征
2.3.1 臀大肌RMS
干预前,两组臀大肌RMS 比较无显著性差异(P> 0.05)。干预后,对照组臀大肌RMS 无明显变化(P> 0.05),试验组臀大肌RMS 显著增加(P< 0.001);试验组臀大肌RMS 显著大于对照组(P< 0.001)。见表7。

表7 两组干预前后臀大肌RMS比较 单位:μV
2.3.2 臀中肌RMS
干预前,两组臀中肌RMS 比较无显著性差异(P> 0.05)。干预后,对照组臀中肌RMS 无明显变化(P> 0.05),试验组臀中肌RMS 明显增加(P< 0.01);试验组臀中肌RMS 明显大于对照组(P< 0.01)。见表8。

表8 两组干预前后臀中肌RMS比较 单位:μV
2.4 表面肌电特征与动态平衡相关性分析
干预后,所有患者臀大肌、臀中肌RMS 与步态线长度、单支撑线长度呈正相关,与内外侧位移呈负相关(P< 0.01)。见表9。

表9 干预后所有患者表面肌电特征与动态平衡相关性分析
3 讨论
本研究显示,核心稳定性训练对ACLR 患者的膝关节功能、动态平衡及臀部相关肌肉激活程度均有效,并且动态平衡指标中步态线长度和单支撑线长度与臀部肌肉RMS 呈正相关,COP 内外侧位移与RMS呈负相关。
ACLR 患者经过常规康复治疗后关节活动范围、肌肉力量和平衡功能等均明显改善,核心稳定性训练可以进一步提高患者膝关节的整体功能。HSS 和IKDC 主要从疼痛、肌力、关节活动度、日常生活功能和主观感受等方面进行评价,核心稳定性训练通过增强臀部、躯干相关肌肉的募集程度,来维持髋关节、脊柱和下肢的稳定性,减少运动中突然的压力负荷,改善疼痛,避免损伤。顾翼宇等[30]发现,核心稳定性训练可以减少髌股关节疼痛综合征患者疼痛,改善ACLR患者膝关节功能及生活质量。
此前研究发现,ACLR 患者术后出现动态平衡功能障碍,COP 在前后方向上的位移与健康人差异不明显,但患侧步态线长度、单支撑线长度和内外侧位移较健康人差异显著[29]。Howells等[31]研究发现术后半年平衡障碍仍然存在。ACLR 后虽然恢复了解剖结构完整性,但缺失的机械感受器没有完全恢复,因此带来本体感觉障碍。本体感觉也称深感觉,通常指肌、腱和关节等运动器官在静止或运动状态时产生的感觉,其传导通路为感受器-神经节-脊髓-小脑。本体感觉的感受器一般位于肌梭、腱梭和环层小体中,其中肌梭最为重要,占本体感觉输入的70%。核心稳定性训练通过训练腰-骨盆-髋关节等相关肌肉,增强躯干和膝关节周围肌肉的激活强度,改善肌肉之间的协调性,使得肌纤维持续向中枢发出信号,最大程度增加本体感觉输入,从而改善ACLR 患者的本体感觉,提高平衡控制能力。Hlaing 等[32]将核心稳定运动与强化运动结合应用于亚急性非特异性腰痛患者,治疗4 周后患者本体感觉、平衡和肌肉厚度均明显改善。
肌肉组织核心稳定性主要通过3 种机制:脊柱压缩、腹内压力、躯干和臀部相关肌肉。根据运动的3个维度,将核心肌肉也分为矢状面、额状面和水平面,其中臀大肌和臀中肌在三者中均起到重要作用[33-36]。首先,躯干进行屈伸运动时,前后部的肌肉共同收缩,增加腹内压,增强核心稳定;其次,髋外展时,臀中肌可以稳定骨盆,固定腰椎;最后,臀大肌、臀中肌和梨状肌可以使躯干做旋转运动,并维持整体稳定。ACLR 患者经过6 周核心稳定性训练,臀部肌肉的激活程度和核心稳定性增强,这对动态平衡功能和预防二次损伤具有重要意义。通过臀部肌肉表面肌电特征值与动态平衡指标的相关性分析发现,臀部肌肉RMS 越高,患者平衡功能越好,再次证实核心稳定性训练对平衡功能具有积极作用,临床中可以利用表面肌电对ACLR患者进行客观的康复评定。
4 结论
核心稳定性训练可以改善ACLR 患者的膝关节功能和动态平衡能力,增加臀部肌肉的激活程度,可联合常规康复应用于临床康复中。
利益冲突声明:所有作者声明不存在利益冲突。
