阴道斜隔综合征足月剖宫产2例并文献复习
2023-09-27饶晓艳冯同富涂佳慧
饶晓艳,冯同富,涂佳慧
作者单位:1.430065 湖北 武汉,武汉科技大学医学院;2.430000 湖北 武汉,湖北省妇幼保健院妇科
1 病例资料
病例1:患者,女,28岁,G2P0A1,孕期定期产检,孕27周发现血压升高,最高达150/92 mmHg,未予药物治疗。2021-7-12孕38+6周于本院产检,门诊查尿常规提示尿蛋白(++),遂入院待产。产科B超提示:双子宫、双宫颈,左侧宫腔妊娠,单活胎,头位,羊水平段5.5 cm,脐动脉血流2.58,胎儿估重2 762 g;盆腔右侧可见一大小约8.0 cm×5.14 cm×5.6 cm的子宫声像图,该宫腔分离0.54 cm;右侧宫颈管至阴道内可见范围12.2 cm×9.6 cm×8.6 cm的液性暗区,考虑阴道斜隔伴积液可能(见图1)。既往月经周期规律,无经期延长、痛经、阴道异常流液等不适;2011年因肾结石于外院查双肾B超提示右肾缺如;2014年因人工流产(左侧宫腔妊娠)于外院查妇科B超提示双子宫、双宫颈,未做特殊处理。入院后行内诊提示:宫口未开,胎膜未破,阴道前壁可触及一囊性包块。结合患者既往肾缺如病史、查体及影像学结果,考虑为妊娠合并阴道斜隔综合征。入院后予以硫酸镁静滴等治疗,监测血压最高达162/103 mmHg,复测尿蛋白+,遂行剖宫产术,术中可见双子宫,胎儿位于左侧宫腔(见图2a),以LOT产一活女婴,1、5 min Apgar评分为10-10分,羊水色清。术毕于阴道内触及一宫颈与受孕宫腔相连,另触及一鸭蛋大小囊性包块,未触及宫颈开口。术后第1天患者出现发热,血常规结果提示白细胞及超敏C反应蛋白升高,予以抗感染治疗。术后第2天行妇科检查,窥阴器见阴道前壁可见一巨大囊肿,阴道上部及宫颈无法暴露(见图2b),牵引过程中囊性包块破裂,见血性脓性液体涌出,伴恶臭,量约300 mL,消毒冲洗阴道后暴露出右侧宫颈开口,予以压迫止血,血止后未行其他处理。术后第6天患者康复出院。产后42 d于本院复查B超示:双子宫、双宫颈,右侧子宫宫颈及阴道隔内积液,内可见范围约3.9 cm×2.4 cm×1.7 cm液性暗区,可见絮状回声(图3,见彩插3)。因患者考虑暂无症状,拒绝进一步治疗,嘱其不适随诊,必要时行宫腔镜检查。术后1年随访患者,无月经不规律、痛经、阴道异常流液等不适,母女均体健。

图1 彩超提示阴道斜隔伴积液可能(白色虚线范围)
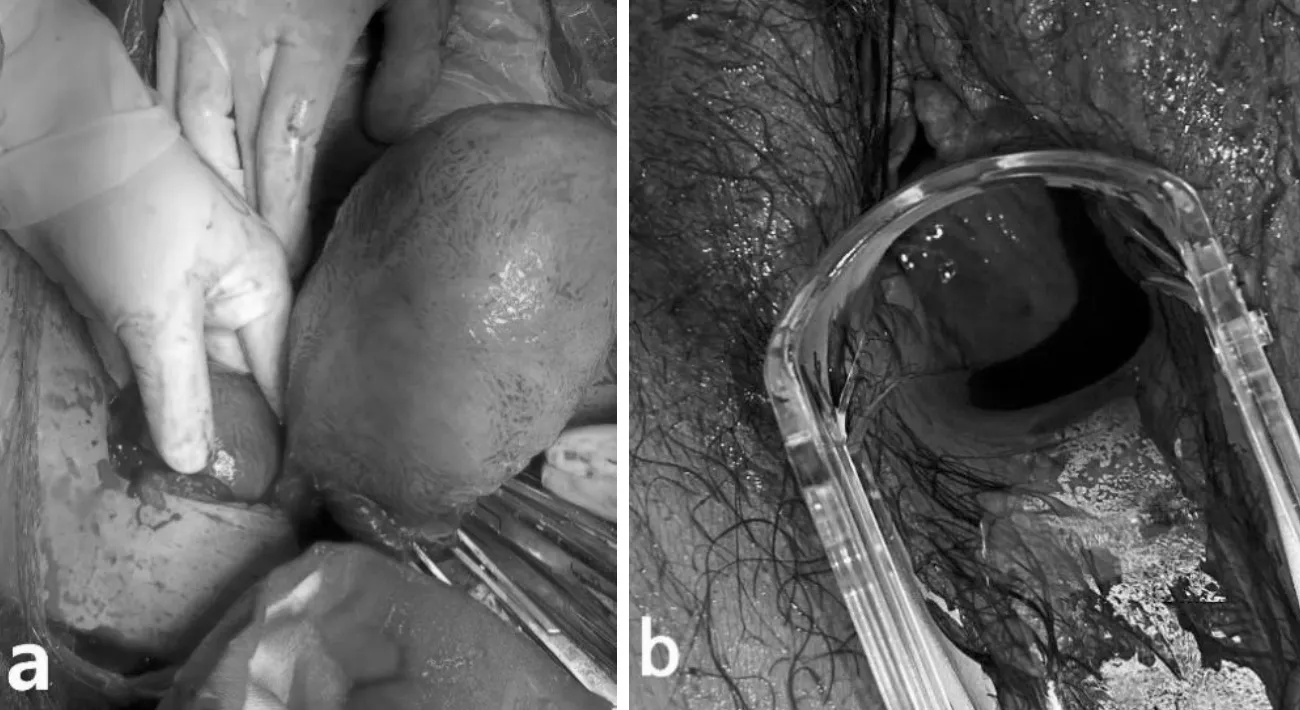
图2 a.术中见双子宫,胎儿位于左侧宫腔;b.可见阴道前壁巨大囊肿

病例2:
患者,女,39岁,G3P1A1。2021-3-18因“孕10+4周,阴道流液2月”于本院就诊。患者既往自月经初潮起有痛经、经期延长等症状,曾体检通过彩超发现双子宫,未就诊。2008年因胚胎停育于外院行人工流产术,为左侧宫腔妊娠。2009年于外院孕37周因“胎盘早剥”行剖宫产活产一女婴,为右侧宫腔妊娠。2021-1-15开始出现间断、少量阴道流液,无异味,无脓性分泌物,期间未就诊,2021-2-21于本院查妇科B超示:双子宫可能,盆腔可见左右分开的两个宫体回声,左侧宫腔妊娠,右侧宫腔增宽约1.6 cm,阴道内可见3.2 cm×2.9 cm×2.8cm的无回声区,内可见密集光点回声。考虑为妊娠期激素水平升高所致,未做治疗。2021-2-28因“阴道异常排液”于本院就诊,查白带常规提示:清洁度Ⅳ,绿色黏稠状,白细胞(+++);查尿细菌培养提示:大肠埃希菌阳性。予以抗感染治疗后,患者自觉阴道排液减少。2021-3-16于本院复查尿细菌培养提示大肠埃希菌阳性,查妇科B超提示右侧宫腔增宽,约2.9 cm,内可见不规则液性暗区及数个稍高回声;考虑阴道斜隔伴积液可能;会阴三维彩超示:阴道斜隔伴积液,阴道上段可见两个阴道腔回声,两者间可见分隔,其近阴道前壁的腔内可见前后径约1.37 cm的液性暗区,似与右侧宫颈管相连,其下缘可见带状强回声,距会阴体表约2.3 cm,阴道下段仅可见一条长约2.3 cm的阴道气体线回声(图4,见彩插3)。患者仍有阴道流液,遂入院进一步治疗,妇科检查提示:可见一个宫颈口,宫颈右侧阴道上可见一直径0.1 cm小孔,少许淡黄色液体流出。双肾彩超示:右肾区未见明显肾脏回声,左肾正常。根据患者症状、查体及辅助检查结果,诊断为妊娠合并阴道斜隔综合征(Ⅱ型)。完善术前检查后,通过椎管内麻醉,行阴道斜隔切开引流术,自宫颈右侧小孔作一长约0.5 cm切口,见大量脓液流出,冲洗脓腔,显露右侧宫颈口,缝合切口边缘,腔内置入纱条。术后第3天取出纱条后康复出院。2021-9-8于本院因“瘢痕子宫”行剖宫产术,术中见患者为双子宫,于左侧宫腔以LOT产一活男婴,1、5 min Apgar评分为9-10分,羊水色清。术后第5天康复出院。术后1年随访患者,无经期延长、阴道异常流液等症状,母子均体健。

2 讨论
2.1 概述
阴道斜隔综合征,其特征表现为双子宫、双宫颈、双阴道、单侧阴道完全或不完全闭锁,多伴有斜隔侧的泌尿系统畸形,其中以肾缺如多见[1]。国内临床上最常用的分类方法是1985年卞美璐等[2]根据阴道斜隔上是否有缺口以及双子宫宫颈是否有交通进行分类,Ⅰ型,无孔斜隔型;Ⅱ型,有孔斜隔型;Ⅲ型,无孔斜隔合并子宫颈瘘管型。国外又称为Herlyn-Werner-Wunderlich Syndrome (HWWS) 或Obstructed HemiVagina and Ipsilateral Renal Anomaly (OHVIRA综合征),但OHVIRA综合征所包含的畸形相对全面,也有学者认为阴道斜隔综合征不等于OHVIRA综合征[3]。
2.2 阴道斜隔综合征的变体
阴道斜隔综合征的表现限于双子宫、双宫颈、双阴道、单侧阴道完全或不完全闭锁,其发病机制尚不能明确。Li等[4]首次报告与阴道斜隔综合征有关的基因,如CHD1L、TRIM32、RET和WNT4。近年报道的文献中除了上述畸形外,还发现双子宫、纵隔子宫、双宫颈、单宫颈、肾缺如、异位肾、肾脏发育不全、输尿管异位等多种排列组合,多数学者认为其与中肾管和苗勒管的发育异常有关[5]。从胚胎发育的过程来看,由中肾管及苗勒氏管发育异常所引起的泌尿生殖各个器官畸形的组合是存在的,且有文献报道了这一类非典型阴道斜隔综合征的存在[6-9]。由此可见,阴道斜隔综合征现有的定义不足以覆盖新出现的畸形,新的定义及分型需要被提出。陈娜等[10]2012年提出了Ⅳ型阴道斜隔综合征,即宫颈闭锁型阴道斜隔综合征;Zhu等[11]于2015年将阴道斜隔综合征分为两大类,即完全梗阻型和不完全梗阻型;以上新提出的分型侧重生殖系统的表现,易导致对泌尿系统畸形的误诊及漏诊,Feng等[12]2022年提出的KUU`V分型相对全面地概括了阴道斜隔综合征生殖系统及泌尿系统的多样性。
2.3 阴道斜隔综合征临床表现及对妊娠影响
阴道斜隔综合征有多种表现,其预后也各不相同。其临床症状跟斜隔的位置以及梗阻的程度相关。目前国内常用的分型及临床表现为:Ⅰ型,无孔斜隔型,斜隔侧子宫与对侧子宫及外界完全隔离,为完全梗阻型。月经初潮后宫腔积血淤积于斜隔内及斜隔侧宫腔,其临床症状出现较早,主要表现为痛经[13],随着隔内积血逐渐增多,痛经呈进行性加重,或出现斜隔侧下腹痛,若不及时治疗,易发生子宫内膜异位症,但因斜隔无孔,与外界无联系,感染概率较低;Ⅱ型,有孔斜隔型,即斜隔上有一孔隙,隔内积血可通过此孔流出,但引流不畅;Ⅲ型,无孔斜隔合并子宫颈瘘管型,即斜隔上无孔隙,但两侧宫颈之间或隔后腔与对侧宫颈之间有瘘管,隔内积血可从此瘘管流出[1]。Ⅱ型与Ⅲ型阴道斜隔综合征均为不完全梗阻型,其区别在于孔隙开口位置不同,其症状出现较Ⅰ型晚,主要表现为经期延长、淋漓不尽,若合并感染可导致斜隔后腔积脓,出现阴道异常分泌物,长期的引流不畅及反复感染可导致急性盆腔炎甚至子宫积脓、输卵管脓肿等[14]。本文2例患者均为不完全梗阻型阴道斜隔综合征,在孕期及产后分别出现了感染症状。有研究发现完全梗阻型患者出现症状的年龄明显小于不完全梗阻型的患者,急性盆腔炎发生率明显低于不完全梗阻型,且子宫内膜异位症的发生率也明显高于不完全梗阻型[11]。另有学者统计发现合并有子宫内膜异位症的患者,其卵巢子宫内膜异位样囊肿均与斜隔同侧[15]。妊娠方面,由于子宫形态畸形及生殖道的梗阻,加上盆腔结构的破坏,其不孕率及自然流产率高于正常人群[16]。有学者统计60例阴道斜隔综合征患者中妊娠率为30.3%,而流产率达57.7%[17]。其中Ⅰ型患者多于青春期发病,且症状较重,若及时解除梗阻,其妊娠结局良好[11,18]。Ⅱ型和Ⅲ型患者发病时间较晚,若孕前未被诊断,孕期因反复感染易导致流产、早产[19]。大多数阴道斜隔综合征患者妊娠发生在斜隔对侧子宫,Ⅱ型和Ⅲ型患者存在斜隔侧子宫妊娠的可能[20]。本文案例2为Ⅱ型阴道斜隔综合征,且既往有斜隔侧妊娠史。由于缺乏典型的症状,易出现误诊及漏诊,长期反复感染导致患者生育能力降低或不良妊娠结局,因此,早期诊断和治疗阴道斜隔综合征可以缓解症状以及防止盆腔解剖结构进一步紊乱,从而保护患者的生育能力。
2.4 阴道斜隔综合征的诊治体会
诊断方面,B超为首选诊断方式,对于疑似阴道斜隔综合征患者,可通过磁共振更加精确地判断子宫畸形情况、梗阻部位及肾脏发育异常情况[21]。非孕期女性必要时可联合宫腹腔镜检查,明确是否存在梗阻及梗阻部位,还需将泌尿系统和生殖系统综合考虑,若发现其一存在畸形或发育不全,应当充分考虑到另一系统是否也存在发育异常。另外,应当关注月经来潮、经期腹痛、阴道异常分泌物等情况,若有异常,应当及时通过手术解除梗阻。对于孕期发现阴道斜隔综合征的女性,若无症状,可暂观察,加强妊娠监督,若出现腹痛或阴道异常排液、异常分泌物等情况,在保胎治疗的基础上,及时处理阴道斜隔,避免感染上行导致流产。本文2例患者均为不完全梗阻型阴道斜隔综合征,其中案例1患者孕前及孕期无症状,案例2患者孕前症状较轻,考虑2例患者斜隔侧不完全梗阻,引流相对通畅。但孕后和产后出现阴道感染症状,考虑孕后子宫增大压迫盆底,斜隔内引流不畅,导致感染积脓,出现下腹痛、阴道异常流液等症状,易误诊为先兆流产或早产。
在手术方式的选择方面,对于非孕期女性,可选择阴道斜隔切除术,必要时可经宫腔镜进行手术。若存在泌尿系统的发育异常,需根据其异常侧是否影响患者的日常生活来综合评估是否需进行处理。对于孕期产检时发现阴道斜隔综合征患者,因妊娠期阴道暴露困难且易感染,手术方式可选择阴道斜隔切开引流术,产后治疗可参考非孕期女性。
在分娩方式方面,因子宫及生殖道发育异常,以及患者社会心理因素等影响,阴道斜隔综合征患者分娩方式以剖宫产为主。但2019年也有学者报道过非斜隔侧妊娠经阴道成功分娩的案例[22],若患者阴道试产意愿强烈,无经阴道分娩禁忌证的患者也可尝试阴道分娩,由于孕期激素水平影响,双子宫患者非孕侧的子宫也会增大,经阴道分娩过程中可能影响胎儿的下降,需密切关注产程进展。
综上所述,阴道斜隔综合征患者妊娠率低、流产率高,且临床表现有多样性,其梗阻程度不同,症状及预后也有较大差异,早期诊断和治疗可以有效缓解患者的症状及改善妊娠结局。非孕期女性若发现阴道斜隔综合征,应当尽早行斜隔切除术,手术时机以经期末或隔内积血明显时进行[1]。若为孕期发现的阴道斜隔综合征,首先应当明确妊娠位置。随着孕周的增长,盆腔内压力的增加,极易出现梗阻加重导致引流不畅从而出现感染症状,应当加强孕期监测,若有症状应尽早行斜隔切开引流术,产后再行进一步治疗,避免因感染导致流产或早产,从而提高足月活产率。
利益冲突所有作者均声明不存在利益冲突。
