阴道微生态与人乳头瘤病毒感染和宫颈病变的相关性
2023-09-25伏晨阳
伏晨阳, 周 萍, 张 频, 惠 黎
(江苏省江阴市妇幼保健院, 1. 妇科, 2. 检验科, 江苏 江阴, 214400)
宫颈癌是妇女常见癌症之一。高危型人乳头瘤病毒(HR-HPV)感染是宫颈上皮内瘤变(CIN)和宫颈癌发生发展的主要原因,其发病机制和预后与多种因素有关,如免疫力、吸烟、长期使用口服避孕药、沙眼衣原体感染、免疫遗传和病毒因子等因素[1]。人类微生态系统可完成营养物质的转化,并防止病原微生物的入侵,如微生态系统的平衡被打破,可引起一系列不利于机体的反应,促使疾病的发生发展[2]。阴道微环境在女性生殖道感染中起到重要作用[3], 其直接或间接参与了宫颈病变的发生发展[4]。本研究探讨江苏省江阴市宫颈癌筛查相关人群中,阴道微生态失衡、HR-HPV易感和宫颈病变之间的关联性。
1 资料与方法
1.1 一般资料
选取2019年3月—2020年12月江苏省江阴市参加宫颈癌筛查的妇女772例(35~64 周岁)为研究对象。纳入标准: ① 薄层液基细胞学(TCT)初筛结果异常者; ② 1个月内未曾使用抗生素者; ③ 3个月内未曾使用性激素类药物者。排除标准: ① 妊娠或哺乳者; ② 48 h内有性行为和阴道用药者; ③ 肿瘤患者或者重大疾病患者。
选取同期江阴市妇幼保健院妇科门诊主动要求行宫颈癌筛查的妇女156例,年龄35~64周岁,且既往2年未行宫颈癌筛查(与江阴市两癌筛查公卫项目周期保持一致),纳入标准同上。本研究均告知患者,患者知情并签署同意书; 本研究通过医院伦理委员会审核。
1.2 方法
1.2.1 细胞学初筛: 采用TCT技术ThinPrep行细胞学诊断(金域检验)。
1.2.2 人乳头瘤病毒(HPV)分型检测: 采用流式荧光杂交法(仪器为Luminex200, 试剂盒为人乳头瘤病毒核酸分型检测试剂盒,上海透景生命科技股份有限公司)行HPV分型检测(无锡正则医学检验),检测型别为17种分型(16、18、31、33、35、39、45、51、52、56、58、59、66、68、6、11、81)。
1.2.3 阴道微生态评估: 采集患者阴道分泌物,利用阴道分泌物分析系统(型号JY-VFS-A1, 中生金域),试剂盒为需氧菌阴道炎/细菌性阴道病五项联合检测试剂盒(酶化学反应法,型号JY-Po-Color AV/BV set, 中生金域),检测阴道分泌物的过氧化氢(H2O2)、唾液酸酐酶(SNA)、白细胞酯酶(LE)、β-葡萄糖醛酸酶(β-GD)、凝固酶(GADP)、乳酸杆菌、清洁度以及细菌性阴道病(BV)、需氧菌性阴道炎(AV)、阴道混合感染。
1.3 观察指标
观察HPV感染率、HPV具体亚型感染率及阴道微生态指标阳性率。
1.4 统计学分析
采用SPSS 20.0统计软件进行数据分析整理,计数资料采用[n(%)]表示,组间比较行χ2检验,显著性水平α=0.05。χ2检验筛选出有统计学意义的变量后,计算变量的危险度比值(OR)和95%可信区间(95%CI)。P<0.05为差异有统计学意义。
2 结 果
2.1 TCT异常人群中HPV感染情况分布
772例江阴市两癌筛查出的TCT异常患者中,共检出HPV阳性患者371例,占比48.06%; HPV阳性患者中83例患者为多种型别感染,占比22.37%; 其中占比位居前3的亚型依次为HPV52、HPV16、HPV58, 具体型别见表1。

表1 HPV感染型别分布
2.2 不同类型TCT异常人群的HPV感染情况
772例TCT异常人群中,无明确诊断意义的不典型鳞状细胞(ASCUS)患者共524例,其中HPV阳性198例,感染率37.79%; 不典型腺上皮细胞(AGC)患者共3例,其中HPV阳性1例,感染率33.33%; 低级别鳞状上皮内病变(LSIL)患者178例,其中HPV阳性116例,感染率65.17%; 高级别鳞状上皮内病变(HSIL)42例,其中HPV阳性35例,感染率83.33%; 不能排除高级别鳞状上皮内病变不典型鳞状细胞(ASC-H)患者共25例,其中HPV阳性21例,感染率84.00%。HSIL患者和ASC-H患者的HPV感染率高于LSIL患者、ASCUS患者和AGC患者,差异有统计学意义(P<0.05)。见表2。

表2 不同类型TCT异常人群HPV感染情况[n(%)]
2.3 不同人群中阴道微生态情况指标比较
2.3.1 TCT异常HPV阳性[TCT(+)HPV(+)]和TCT异常HPV阴性[TCT(+)HPV(-)]者阴道微生态情况比较: TCT异常HPV阳性[TCT(+)HPV(+)]患者唾液酸酐酶阳性率、白细胞酯酶阳性率、BV患病率高于TCT异常HPV阴性[TCT(+)HPV(-)]者,差异有统计学意义(P<0.05)。见表3。

表3 TCT异常HPV阳性和TCT异常HPV阴性者阴道微生态比较[n(%)]
2.3.2 TCT异常HPV阳性[TCT(+)HPV(+)]者和TCT正常HPV阴性[TCT(-)HPV(-)]者阴道微生态情况比较: TCT异常HPV阳性[TCT(+)HPV(+)]者过氧化氢、唾液酸酐酶、白细胞酯酶、β-葡萄糖醛酸酶、凝固酶阳性率以及 BV、AV、混合感染阳性率、阴道微生态失调比例、清洁度(Ⅲ~Ⅳ)占比均高于TCT正常HPV阴性[TCT(-)HPV(-)]者,差异有统计学意义(P<0.05)。TCT异常HPV阳性[TCT(+)HPV(+)]者乳酸杆菌阳性率低于TCT正常HPV阴性[TCT(-)HPV(-)]者,差异有统计学意义(P<0.001)。见表4。
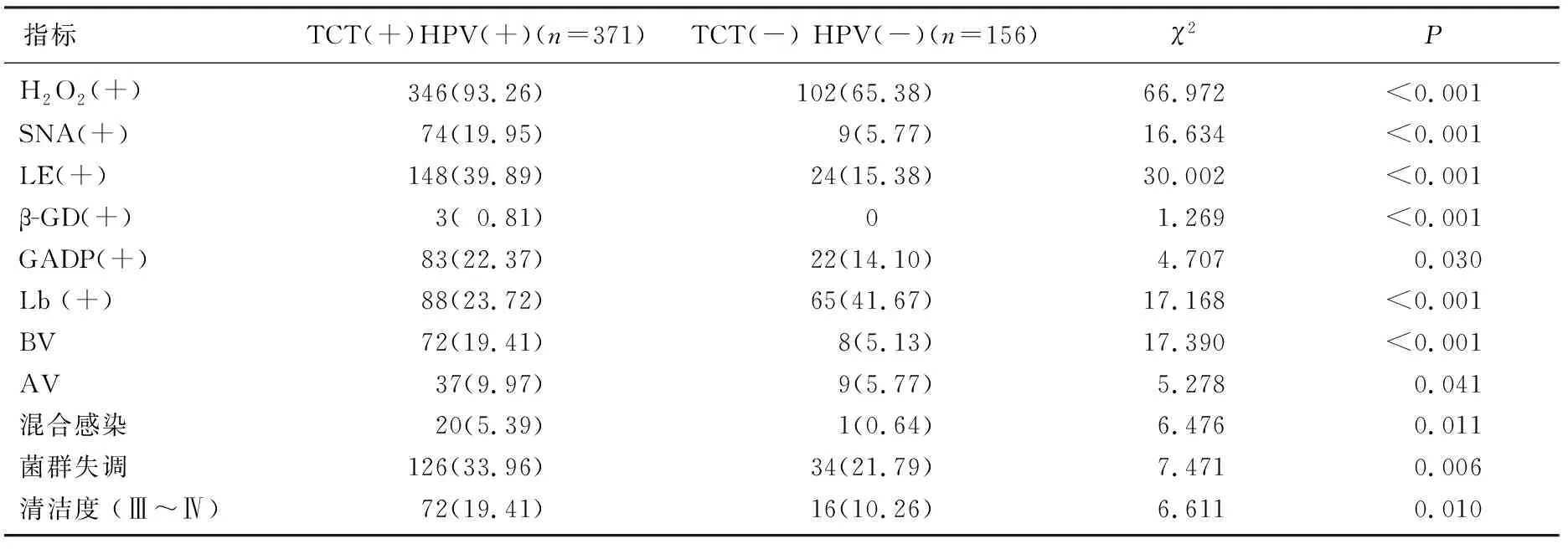
表4 TCT异常HPV阳性和TCT正常HPV阴性患者阴道微生态比较[n(%)]
2.4 HR-HPV感染和/或宫颈细胞学病变的影响因素分析
过氧化氢、唾液酸酐酶、白细胞酯酶阳性, BV、混合感染、阴道微生态失调、清洁度(Ⅲ~Ⅳ)是HR-HPV阳性和(或)宫颈细胞学异常的危险因素(OR>1,P<0.05), 乳酸杆菌阳性是HR-HPV阳性和(或)宫颈细胞学异常的保护因素(OR>1,P<0.05), 见表5、表6。
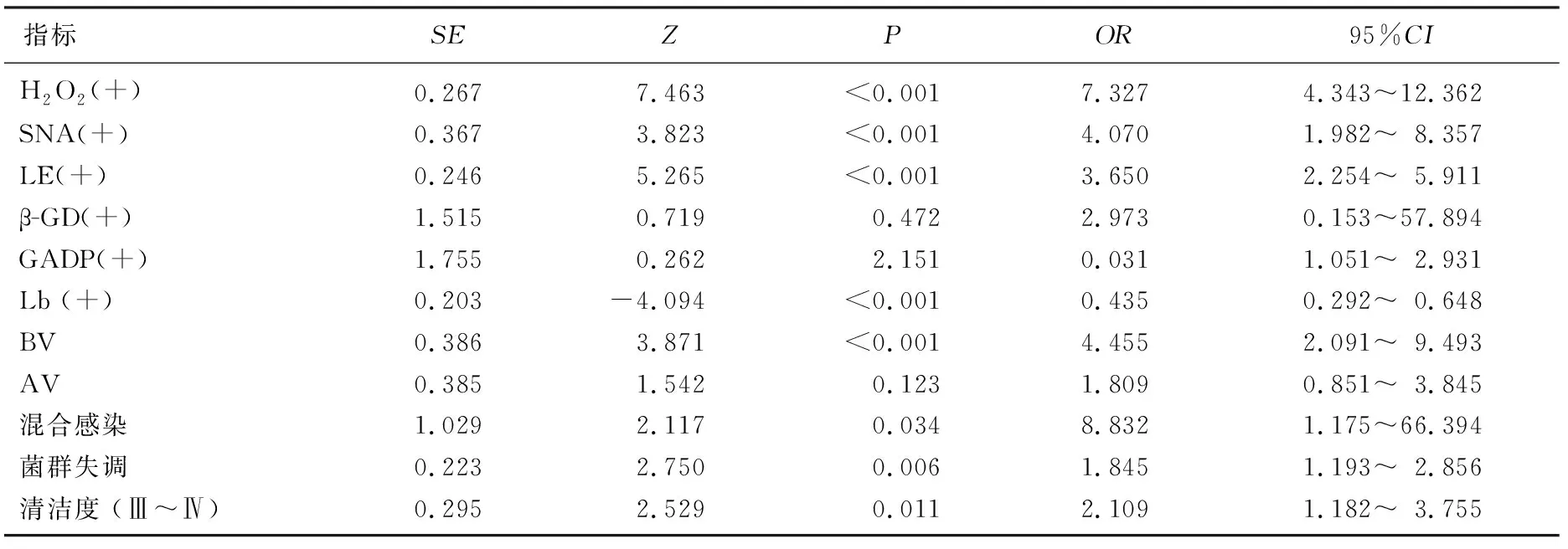
表5 HR-HPV感染和/或宫颈细胞学病变影响因素分析(TCT异常HPV阳性者和TCT正常HPV阴性者)
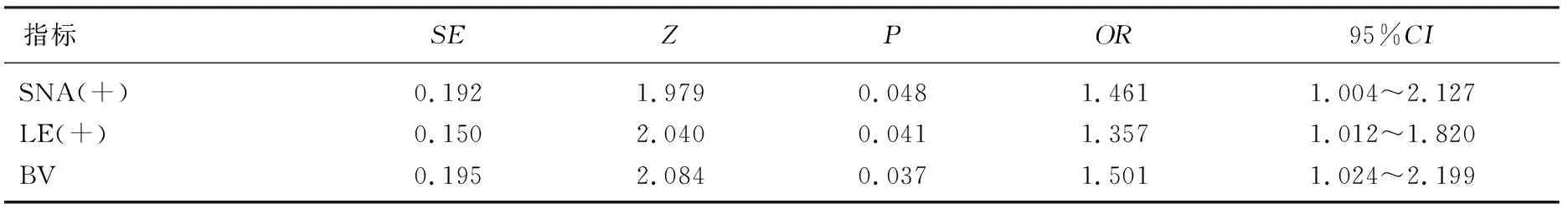
表6 HR-HPV感染和/或宫颈细胞学病变影响因素分析(TCT异常HPV阳性者和TCT异常HPV阴性者)
3 讨 论
HR-HPV作为公认的宫颈病变的致癌因素,侵犯宫颈上皮细胞后,将自身的病毒癌基因整合至宿主基因组,破坏基因组稳定性和细胞周期的正常调控,造成了恶性细胞增殖和肿瘤进展[5-7]。本研究772例TCT异常患者中检出HPV阳性占比为48.06%; 其中多种型别混合感染占比22.37%。研究[1, 8]显示,江苏省扬州市34 420例住院患者中HR-HPV阳性率为23.56%; 另一研究[9]显示,北京地区46 365例患者中HR-HPV的阳性率为22.7%, 和本研究结果有一些差异,可能是不同HPV高危型别的感染率存在地域差异导致,也有可能是样本选取的病例不同。但上述研究人群中感染率较高的HR-HPV基因型和本研究结果一致,分别为HPV52、HPV58、HPV16,单一感染占优势。此外,本研究中HSIL患者HR-HPV感染率显著高于LSIL患者和ASCUS、AGC患者(P<0.05), 这与既往文献[10-11]中HPV在宫颈活检病理证实的LSIL和HSIL中的感染率基本保持一致。LSIL患者HPV感染率和一些研究存在差异,可能是由于本研究纳入的是TCT初筛结果为LSIL的患者,而非活检病理证实的LSIL。目前HPV病毒持续性感染的机制尚不完全清楚,可能和多个性伴侣、宫颈炎症、吸烟、个体差异等有关[12]。这些因素导致HPV病毒载量在体内始终保持在较高水平,导致宫颈病变,其与宫颈病变的严重程度相关[13]。宫颈癌的发生发展是一个长期演变渐进的过程,伴随了宫颈和阴道局部环境的变化,包括阴道酸度改变和细胞免疫因子被抑制[14]等。测序技术对阴道微生物群落结构的探究显示,异常阴道微生态状态下,乳杆菌促进了溶细胞素和相关代谢酶的表达和细菌群落多样性增加[15]。研究[16]证实,阴道微生态参与了HPV的获得和持久性感染,影响了宫颈癌前病变和癌症的发展。同样,本研究病例组中H2O2、SNA、LE、β-GD、GADP、乳杆菌等反映阴道微生态失衡的指标[17], BV、AV、阴道混合感染阳性率,阴道微生态失调比例、清洁度(Ⅲ~Ⅳ)比例有一定差异,也反映了HPV的感染和(或)宫颈病理学变化有一定相关性,且阴道微生态的异常和BV是危险因素[18],乳酸菌阳性是保护因素。一项Meta分析[12]得出,细菌性阴道病、沙眼衣原体、解脲支原体和乳酸菌的减少增加了HPV的感染风险。
本研究为观察性研究,证明了阴道微生态失衡状态与HPV感染和宫颈细胞学异常存在关联性,不足以说明三者间存在因果关系。一项研究[19]显示,过氧化氢是维持健康阴道微生态的关键因素; 另一项研究[20]则指出,在阴道厌氧条件下,低浓度存在的过氧化氢并不能抑制BV相关细菌,乳酸发挥了更显著作用。研究[21-22]表明,在SIL和HPV阳性感染患者中检测到的Sneathiaspp. (Fusobacteriumspp. 中的一种)居多,类似研究[23]提示在宫颈病变的发展过程中,其参与了局部免疫抑制,在生殖道免疫调节中发挥了重要作用。调节机制可能是Fusobacteriumspp. 在HPV感染的宫颈上皮细胞中,打破了辅助性T细胞1(Th1)辅助性T细胞2(Th2)的平衡,造成了Th1/Th2的漂移或通过直接作用于E-cadherin/β-catenin信号通路,白细胞介素(IL)-4和TGF-β1mRNA水平增高,形成了细胞因子介导的免疫抑制肿瘤微环境。此外, HPV感染打破了乳酸菌(Lactobacillus)的主导作用,将阴道细菌群落结构从CSTⅢ转化为CSTⅣ, 并改变其酸性环境,促进了HPV在阴道内的异常黏附,异常菌群的定植,形成了继发HPV感染,从而诱导宫颈病变的恶性循环[24-25]。
阴道微生物群失衡与HPV感染和宫颈细胞学异常的风险密切相关。本研究为寻找与阴道微生态指标相关预测因素和诊断早期宫颈病变生物学标志物提供了新思路,也为预防宫颈病变的发生提供了新的临床路径。临床可在宫颈癌筛查时,监测阴道微生态状态,对局部微生态失调的患者行介入治疗,从而增强阴道的生物屏障功能,提高阴道对病原微生物的免疫功能,阻断生殖道感染性疾病和宫颈病变的发生发展。
