糖尿病无明显视力下降患者黄斑区血流密度观察及中医证型研究
2023-09-25张梅珍刘求红
张梅珍,刘求红
1. 广东省第二中医院白云院区体检眼科,广东 广州 510405
2. 广州中医药大学第一附属医院眼科,广东 广州 510405
黄斑区血流密度是影响黄斑区血管形态变化的重要因素之一,可反映糖尿病视网膜病变(DR)黄斑区微循环状态。有学者通过应用光学相干断层扫描血管成像技术(OCTA)观察DR 患者发现,随着糖尿病病情加重,可引起黄斑部视网膜内层液体积聚,血流密度降低,中心凹无血管区面积增加,改变黄斑功能结构,致视力下降甚至失明[1-2]。本研究观察糖尿病早期无视力下降患者眼底黄斑区微血管血流变化规律,为防治糖尿病患者早期黄斑病变提供参考依据;同时探讨不同中医证型的黄斑区血流密度的变化规律,为中医临床辨证施治早期DR 提供客观依据。结果报道如下。
1 临床资料
1.1 诊断标准2 型糖尿病的诊断符合《中国2 型糖尿病防治指南(2010年版)》[3]中相关标准。2002年DR 的国际临床分级标准[4]:无糖尿病视网膜病变(NDR):无任何眼底病变的表现。非增殖期糖尿病视网膜病变(NPDR):轻度为眼底仅有微动脉瘤;中度为眼底有微动脉瘤,轻于重度NPDR 表现;重度为无增殖期糖尿病视网膜病变(PDR)的任何表现,出现下列任一表现:任一象限有多于20 处的视网膜内出血、>2 个象限静脉串珠样改变或>1 个象限显著的视网膜微血管异常。PDR:出现以下任一改变,即新生血管形成、玻璃体积血或视网膜前出血。
1.2 辨证标准参考《中药新药临床研究指导原则(试行)》[5]中有关痰湿内蕴证、阴虚热盛证、气阴两虚证、阴阳两虚证的辨证标准。
1.3 纳入标准符合糖尿病诊断标准;年龄18~60 岁;最佳矫正视力≥0.8;临床资料完整,能较好配合检查,OCTA 成像清晰。
1.4 排除标准屈光间质混浊者;固视力差无法配合者;眼底有其他病变影响DR 判断者;伴有全身性疾病如高血压病、高脂血症、冠心病及血液性疾病等影响眼底血流情况者。
1.5 一般资料收集2019年6月—2020年3月于广州中医药大学第一附属医院内分泌科治疗的2 型糖尿病患者98 例(192 眼),将其设为糖尿病组,根据VOLK 镜+90D 裂隙灯前置镜眼底检查结果将糖尿病组患者分为2 个亚组,即有视网膜微血管病变且处于非增殖期者设为糖尿病非增殖组(NPDR 组)46 例91 眼,NDR 者设为糖尿病0 期组52 例(101 眼)。另选取正常健康人44 例(84 眼)设为对照组。糖尿病0 期组男33 例,女19 例;平均年龄(41.3±9.7)岁。糖尿病非增殖组男27 例,女19 例;平均年龄(44.3±9.3)岁。对照组男23 例,女21 例;平均年龄(39.6±11.8)岁。3 组性别、年龄等资料比较,差异无统计学意义(P>0.05),具有可比性。本研究通过广州中医药大学第一附属医院医学伦理委员会批准(NO.K[2021]052)。
2 研究方法
2.1 VOLK+90D 前置镜在裂隙下检查糖尿组患者于充分散瞳后用VOLK+90D 前置镜在裂隙灯下检查糖尿病患者视网膜情况,根据DR 的诊断分级标准将其分为2 个亚组,即糖尿病0 期组及糖尿病NPDR 组。
2.2 OCTA 扫描检查所有研究对象均行OCTA 扫描检查。操作方法:受试者取坐位,放松坐在设备(蔡司Cirrus HD-OCT)前,下颌放置在下颌托上,额头向前紧靠额靠,调整其眼位至适当位置,嘱其对准扫描眼固视镜头内绿色光点3 s 以上,并尽量避免眨眼,选取3 mm×3 mm 尺寸扫描模式进行扫描,获得视网膜黄斑中心凹3 mm 大小范围的黄斑区血流图,为避免测量出现的误差,每个资料重复进行3 次测量,通过自带的软件自动生成视网膜浅层黄斑区血流密度及黄斑区中心凹无血管区(FAZ)面积值,取3 次平均值为最后结果。
3 观察指标与统计学方法
3.1 观察指标①基本资料。采集3 组性别、年龄、病程、空腹血糖、餐后2 h 血糖、糖化血红蛋白水平及中医四诊信息等。②糖尿病组与正常对照组黄斑区血流密度及FAZ 面积的差异分析。③糖尿病0 期组与NPDR 组血流密度及FAZ 面积的差异分析。④不同性别、病程、血糖、糖化血红蛋白的糖尿病患者黄斑血流密度及FAZ 面积差异及相关性分析。⑤不同中医证型的糖尿病患者黄斑区血流密度及FAZ 面积的变化规律。
3.2 统计学方法本数据采用SPSS19.0 进行统计学处理。计量资料符合正态分布者以均数±标准差(±s)表示,2 组间比较采用独立样本t检验,3 组间比较采用方差分析。方差分析结果如果提示组间有差异,采用Bonferroni 法校正。年龄相关分析采用Spearsman 相关检验。检验水准α=0.05,P<0.05 提示差异有统计学意义。
4 研究结果
4.1 糖尿病组不同性别黄斑区血流密度、FAZ 面积比较见表1。糖尿病男、女患者黄斑区血流密度、FAZ 面积比较,差异无统计学意义(P>0.05)。
表1 糖尿病组不同性别黄斑区血流密度、FAZ 面积比较(±s)
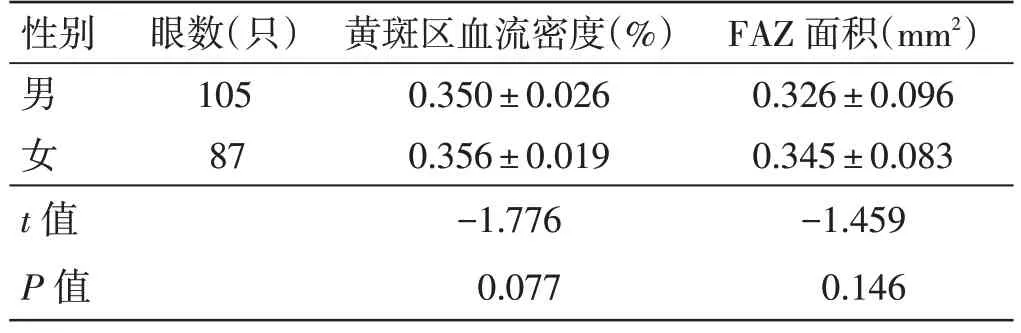
表1 糖尿病组不同性别黄斑区血流密度、FAZ 面积比较(±s)
性别男女眼数(只)105 87 t 值P 值黄斑区血流密度(%)0.350±0.026 0.356±0.019-1.776 0.077 FAZ 面积(mm2)0.326±0.096 0.345±0.083-1.459 0.146
4.2 糖尿病组不同病程黄斑区血流密度、FAZ 面积比较见表2。在糖尿病患者中,不同病程黄斑区血流密度差异有统计学意义(P<0.05)。两两比较:病程≥10年者血流密度低于病程<5年者(P<0.05);病程5~10年者血流密度与病程<5年、病程≥10年者比较,差异无统计学意义(P>0.05);不同病程的患者FAZ 面积比较,差异均无统计学意义(P>0.05)。
表2 糖尿病组不同病程黄斑区血流密度、FAZ 面积比较(±s)
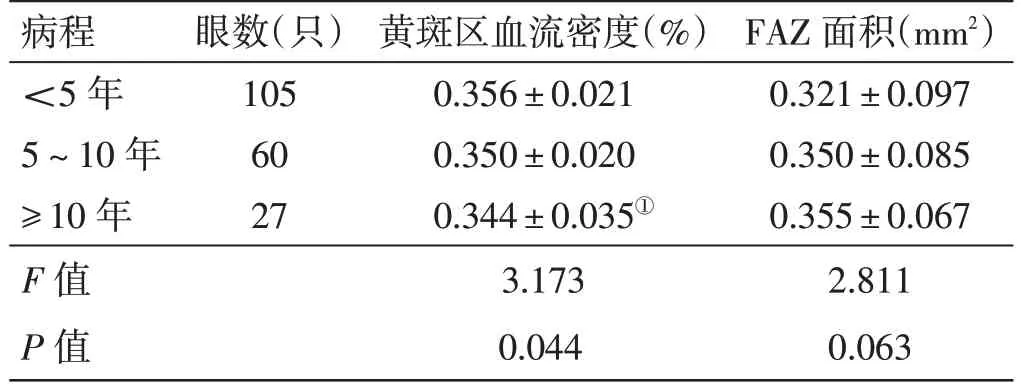
表2 糖尿病组不同病程黄斑区血流密度、FAZ 面积比较(±s)
注:①与病程<5年者比较,P<0.05
FAZ 面积(mm2)0.321±0.097 0.350±0.085 0.355±0.067 2.811 0.063病程<5年5~10年≥10年F 值P 值眼数(只)105 60 27黄斑区血流密度(%)0.356±0.021 0.350±0.020 0.344±0.035①3.173 0.044
4.3 糖尿病组不同糖化血红蛋白水平黄斑区血流密度、FAZ 面积比较见表3。在糖尿病患者中,不同糖化血红蛋白水平者黄斑区血流密度、FAZ 面积比较,差异均有统计学意义(P<0.05)。两两比较:糖化血红蛋白水平>9%者黄斑区血流密度低于糖化血红蛋白水平<7%、7%~9%者(P<0.05),FAZ 面积大于<7%、7%~9%者(P<0.05);糖化血红蛋白水平7%~9%者黄斑区血流密度高于糖化血红蛋白<7%者(P<0.05),FAZ 面积大于糖化血红蛋白水平糖化血红蛋白<7%者。
表3 糖尿病组不同糖化血红蛋白水平黄斑区血流密度、FAZ 面积比较(±s)

表3 糖尿病组不同糖化血红蛋白水平黄斑区血流密度、FAZ 面积比较(±s)
注:①与糖化血红蛋白水平<7%、7%~9%者比较,P<0.05;②与糖化血红蛋白水平<7%者比较,P<0.05
FAZ 面积(mm2)0.257±0.067 0.335±0.086②0.362±0.086①19.028<0.001糖化血红蛋白<7%7%~9%>9%F 值P眼数(只)32 73 87黄斑区血流密度(%)0.369±0.018 0.354±0.017②0.345±0.026①13.419<0.001
4.4 糖尿病组不同中医证型黄斑区血流密度、FAZ面积比较见表4。糖尿病组不同中医证型黄斑区血流密度、FAZ 面积比较,差异有统计学意义(P<0.05)。两两比较,气阴两虚证、阴阳两虚证黄斑区血流密度低于痰湿内蕴证及阴虚内热证(P<0.05);而气阴两虚证黄斑区血流密度与阴阳两虚证比较、痰湿内蕴证黄斑区血流密度与阴虚热盛比较,差异均无统计学意义(P>0.05)。气阴两虚证、阴阳两虚证FAZ 面积均大于痰湿内蕴证、阴虚内热证(P<0.05),阴阳两虚证FAZ 面积大于气阴两虚证(P<0.05);阴虚热盛证FAZ 面积与痰湿内蕴证比较,差异无统计学意义(P>0.05)。
表4 糖尿病组不同中医证型黄斑区血流密度、FAZ 面积比较(±s)
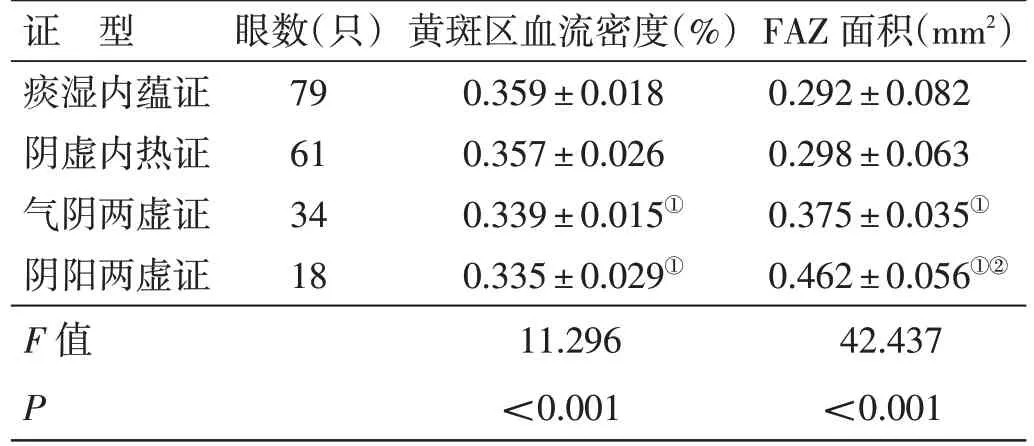
表4 糖尿病组不同中医证型黄斑区血流密度、FAZ 面积比较(±s)
注:①与痰湿内蕴证、阴虚内热证比较,P<0.05;②与气阴两虚证比较,P<0.05
FAZ 面积(mm2)0.292±0.082 0.298±0.063 0.375±0.035①0.462±0.056①②42.437<0.001证 型痰湿内蕴证阴虚内热证气阴两虚证阴阳两虚证F 值P眼数(只)79 61 34 18黄斑区血流密度(%)0.359±0.018 0.357±0.026 0.339±0.015①0.335±0.029①11.296<0.001
4.5 糖尿病组不同时间点血糖水平与黄斑区血流密度、FAZ 面积相关性分析见表5。空腹血糖水平与黄斑区血流密度、FAZ 面积均不存在相关性(P>0.05);餐后2 h 血糖水平与黄斑区血流密度存在负相关(P<0.05),与FAZ 面积存在正相关(P<0.05)。

表5 糖尿病组不同时间点血糖水平与黄斑区血流密度、FAZ 面积相关性分析
4.6 糖尿病组及对照组黄斑区血流密度、FAZ 面积比较见表6、表7。糖尿病组黄斑区血流密度低于对照组、FAZ 面积大于对照组,差异均有统计学意义(P<0.05)。糖尿病NPDR 组、糖尿病0 期组、对照组黄斑区血流密度、FAZ 面积比较,差异均有统计学意义(P<0.05)。进一步两两比较:糖尿病NPDR 组、糖尿病0 期组黄斑区血流密度均低于对照组(P<0.05),糖尿病NPDR 组黄斑区血流密度均值低于糖尿病0 期组(P<0.05);糖尿病NPDR 组FAZ面积均大于糖尿病0 期组及对照组(P<0.05),糖尿病0 期组FAZ 面积与对照组比较,差异无统计学意义(P>0.05)。
表6 糖尿病组与对照组黄斑区血流密度、FAZ 面积比较(±s)
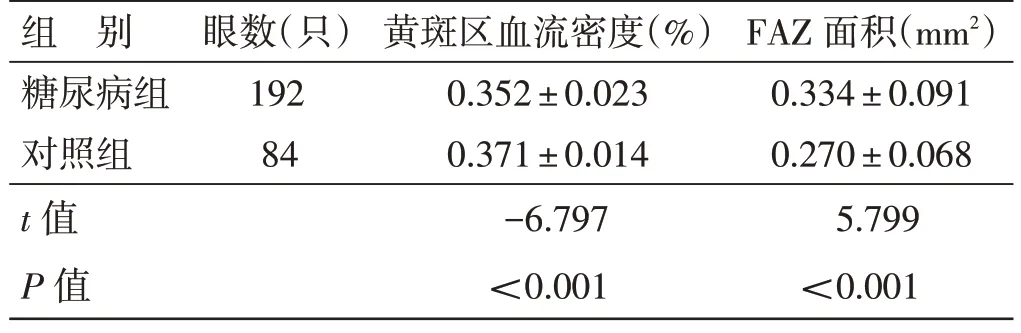
表6 糖尿病组与对照组黄斑区血流密度、FAZ 面积比较(±s)
组 别糖尿病组对照组t 值P 值眼数(只)192 84黄斑区血流密度(%)0.352±0.023 0.371±0.014-6.797<0.001 FAZ 面积(mm2)0.334±0.091 0.270±0.068 5.799<0.001
表7 3 组黄斑区血流密度、FAZ 面积比较(±s)
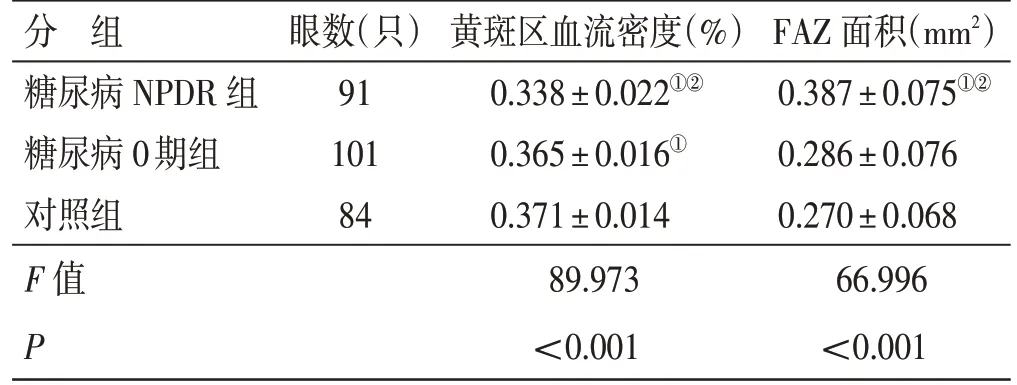
表7 3 组黄斑区血流密度、FAZ 面积比较(±s)
注:①与对照组比较,P<0.05;②与糖尿病0 期组比较,P<0.05
FAZ 面积(mm2)0.387±0.075①②0.286±0.076 0.270±0.068 66.996<0.001分 组糖尿病NPDR 组糖尿病0 期组对照组F 值P眼数(只)91 101 84黄斑区血流密度(%)0.338±0.022①②0.365±0.016①0.371±0.014 89.973<0.001
5 讨论
DR 是糖尿病微血管病变的一种类型,是导致视力下降、甚至失明的一个最常见因素,严重影响了患者的生活质量。黄斑缺血是DR 的重要特征,有研究认为是因黄斑区微血管闭塞、萎缩退化导致[6-7]。黄斑区毛细血管网在中心凹处形成一个血管环,环中间即形成FAZ,FAZ 是视力最敏锐的一个区域,其营养均由周边血管供应,因此黄斑对组织缺血缺氧特别敏感,当病变累及该处就会造成不同程度的视力下降[8-9]。因此对早期糖尿病患者进行微血管的监测及评估其黄斑区缺血的状态显得格外重要。
黄斑区微血管病变,主要表现为血流密度及FAZ 面积的改变。本研究结果显示,糖尿病NPOR组和0 期组FAZ 面积显著大于对照组,2 组的血流密度均低于对照组,且糖尿病2 组比较,其血流密度均值及FAZ 面积均有明显差异。提示糖尿病患者在发生视网膜病变之前,黄斑区血流密度已经开始降低,无血管区面积已经开始变大,而且随着DR 的进展,血流密度继续降低,无血管区面积会继续增大,即视网膜病变出现之前其视网膜微循环已经出现异常,并已经影响黄斑。因此对于临床上DM 患者,虽然其视力暂未出现明显下降,眼底检查亦无法经眼底看出来,但其眼底微血管已经出现了异常,需要引起警惕。
本研究还对糖尿病患者不同性别、糖尿病病程、空腹血糖、餐后2 h 血糖、糖化血红蛋白及中医证型的黄斑区血流密度及FAZ 面积等指标分别进行了比较。本研究发现DM 患者黄斑区血流密度与FAZ 面积与性别无关。有研究发现,FAZ 的面积会受到各种因素的影响,如发育过程中的张力、眼压以及血管的弹性等,这些因素相互作用并且随着年龄慢慢增大,如果合并有全身性疾病如糖尿病等,这种现象会表现得更加明显[10]。
本研究结果显示,黄斑区血流密度与糖尿病病程有关,FAZ 面积与糖尿病病程无关。许多流行病学研究表明,DR 的发生发展与糖尿病病程直接相关,Priem HA[11]等指出,100%的Ⅰ型糖尿病患者和60%的Ⅱ型糖尿病患者发生DR,其发生及严重程度与糖尿病的病程长短有密切关系。病程越长,DR 患病率越高。病程大于15年者,DR 的发生率为90.9%[12]。究其原因,可能是随着糖尿病患病时间延长,高血糖的持续存在,微血管持续受损,黄斑区毛细血管灌注逐渐下降,黄斑中心凹旁毛细血管闭塞或萎缩,导致血流密度逐渐降低、FAZ 面积逐渐增大。有研究认为FAZ 面积与糖尿病病程有关[13]。由于本次研究对象是无明显视力下降的患者,多半是眼底正常的患者,且患病时间均较短,所以此研究中病程对眼底的血管并无太大影响;且患者的血糖控制水平也可能是一个影响因素,虽然部分患者病史较长但其血糖水平一直控制较好,也许其黄斑区微血管情况就相对较好,而部分患者虽然病程不长,但长期处于高血糖状态,其眼底微血管自然会较快出现异常,故还需要进一步研究。
本研究结果还显示,糖尿病患者不同糖化血红蛋白水平其血流密度及FAZ 面积均值比较均具有统计学差异,提示随着糖化血红蛋白水平增高,其眼底黄斑区血流密度逐渐降低,FAZ 面积逐渐增大。朱秋建等[14]利用OCTA 定量分析糖化血红蛋白水平与血流密度的关系,证实糖化血红蛋白水平升高会伴随着视网膜血流密度下降和黄斑无血管区的改变,结果与本研究相符。
本研究尚发现,糖尿病患者黄斑区血流密度及FAZ 面积与空腹血糖无明显相关性,而与餐后2 h 血糖具有相关性。有大量文献报道,DR 的发生与空腹血糖及餐后2 h 血糖的升高密切相关,血糖升高会加重视网膜病变的程度,但是空腹血糖受很多因素的影响,如药物、饮食及采血时间等,血糖波动较大,只能反映当天血糖水平,不能很好地反映血糖水平的控制情况;而餐后2 h 血糖不仅仅可以检测当时的血糖水平,更多地是反映血糖的代谢水平[15-17]。有国外研究学者认为,餐后血糖水平能够预测糖尿病患者DR 的发生与发展[18]。
糖尿病归属于中医学消渴病范畴,临床上以口渴多饮,小便频数,多食易饥,消瘦乏力为特点。消渴病的主要病机以阴虚为本,燥热为标;起病初期见痰湿内蕴、阴虚内热,随着病程进展,阴虚不能生气,出现气阴两虚,阴损及阳,最后导致阴阳两虚,因此其证型呈现出一定的规律性。本研究结果发现,阴阳两虚证患者的病程、最长,是因为阴阳两虚证处于疾病晚期,是疾病长期作用于人的结果。本研究中不同中医证型黄斑区血流密度均值及FAZ 面积均值均具有统计学差异;气阴两虚证及阴阳两虚证患者黄斑区血流密度及FAZ 面积均值与痰湿内蕴证及阴虚内热证比较具有明显的差异,痰湿内蕴证及阴虚热盛证两者黄斑区血流密度及FAZ 面积均值无统计学差异,气阴两虚证与阴阳两虚证两者黄斑区血流密度均值比较无统计学差异,气阴两虚证与阴阳两虚证FAZ 面积有统计学差异。由此可认为,起病初期痰湿内蕴证及阴虚内热证患者其高血糖尚未对微血管引起很大影响,而随着病情进展及病程的延长,后期出现的气阴两虚证及阴阳两虚证患者眼底微血管出现了很大的异常,而其发生消渴目病的几率随之升高,在消渴目病的病机中血瘀始终贯穿消渴目病全病程,血管损害是糖尿病并发症的基础。因此临床上对于气阴两虚及阴阳两虚证糖尿病患者,可以适当加入活血化瘀的药物或方剂,以提高临床疗效。
综上所述,糖尿病无明显视力下降患者在其中心视力未受影响时,无论其眼底有无DR 的改变,其黄斑区血流密度及FAZ 面积都已出现有意义的改变,且随病情进展而加重;不同中医证型糖尿病无明显视力下降患者的黄斑区血流密度及FAZ 面积具有差异性。
