颅外射频热凝术与经皮球囊压迫术治疗原发性三叉神经上颌支痛的疗效比较*
2023-09-21陈嘉芳莫海兵姚丽熙姚培森林章雅
林 鹏 何 龙 陈嘉芳 莫海兵 谢 恬 姚丽熙 姚培森 林章雅 江 昊△
(1 福建医科大学附属第一医院1 疼痛科;2 神经外科,福州 350000;3 福建医科大学附属第一医院滨海院区国家区域医疗中心,福州 350212;4 福建医科大学神经外科研究所,福州 350005)
三叉神经痛(trigeminal neuralgia, TN)是最常见的头面部神经痛,临床表现通常为头面部三叉神经一支或多支的神经支配区域出现阵发性的、短暂性的、反复发作性的电击样剧烈疼痛,易于洗脸、咀嚼、刷牙、说话等非疼痛性刺激时诱发。以人群为基础的欧洲研究发现,三叉神经痛的终生患病率为0.16%~0.3%,发病率为每10 万人年12.6~27.0[1]。按病因可分为原发性和继发性三叉神经痛, 其中原发性三叉神经痛(primary trigeminal neuralgia, PTN)是临床上最常见的类型[2]。在单支PTN 病人中,以上颌神经痛发生率最高[3,4]。
目前治疗上颌支PTN 的方法主要分为药物治疗和非药物治疗。药物治疗是首选方案,卡马西平为一线药物,随着病情进展,许多病人需要服用大剂量的卡马西平等药物才可以达到镇痛的效果,但往往不能耐受其不良反应,而反复发作的疼痛症状得不到良好控制,病人生活质量大大降低,此时需要尽早予以非药物治疗以控制疼痛。Asplund 等[5]报道认为经皮穿刺球囊压迫术(percutaneous balloon compression, PBC)在全身麻醉下物理机械压迫半月神经节,因其术中无痛、有效且安全可以作为PTN的主要治疗方法,但是对于上颌支PTN,通过卵圆孔的PBC很容易导致相邻分支的非选择性损伤,可能导致角膜反射减弱、复视、咬肌肌力下降等并发症[6~8]。既往研究也有报道[3,9,10],CT 引导下选择性颅外射频热凝术(extracranial radiofrequency thermocoagulation, ERT)经圆孔穿刺上颌神经干行射频热凝术疗效好,并发症少,是治疗上颌支PTN 很好的选择。据本课题组查阅大量文献表明这两种技术经历过多年的临床实践均被证实有效,然而比较两种技术疗效以及并发症的临床研究结果目前尚未见报道,使得在这两种技术之间的选择没有令人满意的证据。
本研究旨在分析选择性ERT 和PBC 用于治疗原发性三叉神经上颌支痛的疗效和并发症,对两种方法进行比较和评估。本研究首次对比CT引导下选择性ERT 和C 形臂引导下PBC 两种方法对上颌支PTN 的治疗效果,并分析两种方法各自的并发症以及6 个月的随访结果,为临床治疗方案的选择提供一定的参考。
方 法
1.一般资料
本研究通过福建医科大学附属第一医院伦理委员会批准(伦理批号IEC-FOM-013-2.0)。回顾性分析2020 年1 月1 日至2021 年12 月31 日在福建医科大学附属第一医院疼痛科以及神经外科住院的原发性三叉神经上颌支痛病人的临床资料。按接受的治疗方式不同分为ERT 组(n= 29)和PBC 组(n= 31)。临床资料包括一般情况(性别、年龄)、疼痛侧别、疼痛病程、巴罗神经科研究所(Barrow neurological institute, BNI) 疼痛量表、数字分级评分法(numerical rating scale, NRS)评分、以及术后第1天、1 个月、3 个月和第6 个月的BNI、NRS 评分及并发症的随访结果。
纳入标准:①具有PTN 的症状和体征,且疼痛区域只分布于上颌支;②按医师要求坚持口服药物治疗3 个月以上未取得明显疗效的病人。
排除标准:①严重的全身疾病(如恶性肿瘤、凝血功能障碍等)情况;②有严重心、脑血管、肝、肾、内分泌和免疫系统疾病的病人。
2.治疗方法
(1)ERT 组:CT 引导下选择性ERT[11]。所有手术均由疼痛科医师在配备16层螺旋CT扫描仪(西门子)的CT 室进行。病人进入CT 室后仰卧于CT台上,固定病人头位。持续监测心电图、脉搏血氧饱和度和血压,在拟穿刺侧面部放置定位栅,釆用含铅遮蔽物做眼部、颈部覆盖防护。扫描框与同侧上颌中切牙连接平面近似平行进行斜冠状扫描。采用能清晰显示圆孔外侧开口的特定CT 图像平面设计针穿刺路线。然后,借助金属标记针和CT 机架发出的红色引导激光,在病人面部标记穿刺针进入点。穿手术衣、消毒、铺巾和2 ml 1%利多卡因局部浸润麻醉后,根据之前设计的路径,将射频针尖端穿刺到达圆孔外开口。然后进行电生理测试,置入射频电极,连接射频仪器,感觉诱发测试(50 Hz,0.1~0.3 V)确认复制病人三叉神经第II 支支配区域的疼痛反应。在消融前5 min 注射试验剂量的局部麻醉药(0.2 ml 1%利多卡因),在确认受影响区域麻醉且无不良反应后,在70℃ 60 s、75℃ 90 s 和85℃ 180 s 下进行连续射频消融。术毕即用针刺测试原疼痛区皮肤或黏膜感觉,若感觉明显减退,原疼痛消失,即结束治疗;否则调整针尖位置再次测试射频,直至该区感觉减退、疼痛消失。
(2)PBC 组:病人取仰卧位,镇静并插管全身麻醉。在C 形臂下充分显示卵圆孔,定位穿刺点,常规消毒皮肤,铺无菌巾,局部麻醉下,取穿刺套管针沿穿刺路线穿刺至卵圆孔内口处,拔除穿刺管芯,将球囊导管缓慢置入穿刺针,使导管尖端球囊部分完全越过穿刺针尖进入梅克尔腔(Meckel),C 形臂侧位确认导管位置,缓慢向球囊内注入碘海醇造影剂充盈球囊,以三通开关锁定导管接口防止造影剂回流,再次经C 形臂确认球囊位置,侧位定位像观察球囊投影呈“倒梨形”,确认球囊在Meckel 腔,同时计时3 min,排空球囊并轻轻拔出球囊,观察有无脑脊液或血液流出,术毕拔针,局部压迫5 min 后以无菌贴膜覆盖。病人麻醉复苏后,瞳孔对光反射正常,安全返回病房。
(3)术后并发症以及处理方法:①面部穿刺点:若有面部血肿,除压迫止血外,先冷敷 12 h,24 h 后热敷,以促进血肿吸收。②颅神经功能障碍:包括如发生角膜反射减弱、术后咬肌力量下降、术后复视等予以对症处理,告知损伤个体差异较大,需采取相应康复训练。③单纯疱疹:予以抗病毒药物对症治疗。④术后药物治疗:可继续口服术前所应用的抗惊厥类药物,剂量比术前酌情减量,根据病情逐渐减量至停药。
3.观察指标
(1)疼痛程度评估采用NRS 评分:分别记录病人治疗前、治疗后第1 天、1 个月、3 个月和6个月的NRS 评分。将疼痛程度用0~10 个数字依次表示,0 表示无痛,10 表示剧烈疼痛。由病人自己选择一个最能代表自身疼痛程度的数字,或由医护人员协助病人理解后选择相应的数字描述疼痛。
(2)疼痛控制情况评估采用BNI 评定标准:分别记录病人治疗前、治疗后第1 天、1 个月、3 个月和6个月的BNI评分。疗效判断分为良好(I-II级)、不良(III-V 级)[12]。复发定义为疼痛缓解后复发到先前的水平。
(3)术后并发症:记录病人术后即刻至末次随访期间的并发症,包括面部麻木、面部肿胀、听力影响、眼部并发症、咀嚼肌肌力减退等。
(4)随访方式:所有病人的术后随访结果由科室医师采用电话联系的方式或者门诊当面问诊方式获得。
4.统计学分析
采用SPSS 25.0 软件进行处理数据和统计学分析,采用Shapiro-Wilk 检验法对计量资料进行正态性检验,符合正态分布的资料以均数±标准差(±SD)表示,两组间比较采用两独立样本t检验分析;不符合正态分布的资料以中位数(四分位数)表示,两组间比较采用非参数两独立样本Mann-Whitney U 检验分析。计数资料以相对数表示,两组间比较采用X2检验分析。以P< 0.05 为差异有统计学意义。
结 果
1.两组病人一般资料比较
本研究共纳入60 例研究对象。按照接受手术方法不同分为CT 引导下选择性ERT 组C 形臂引导下29 例和PBC 组31 例。ERT 组男性8 例,女性21 例,平均年龄(66.8±9.4)岁,疼痛侧边左边15 例,右边14 例,病程为24 (12, 48)天,术前NRS 评分为(7.5±0.7)分,术前BNI 评分 IV 级21 例,V 级8 例。PBC 组男性11 例,女性20 例,平均年龄(63.0±12.1)岁,疼痛侧边左边13 例,右边18 例,病程为36 (12,120)天,术前NRS 评分为(7.6±0.7)分,术前BNI评分 IV 级23 例,V 级8 例。两组病人性别、年龄、疼痛病程、痛侧、术前NRS 评分、术前BNI 评分等一般资料比较差异均无统计学意义(见表1)。

表1 两组病人一般资料Table 1 General data of patients in the two groups
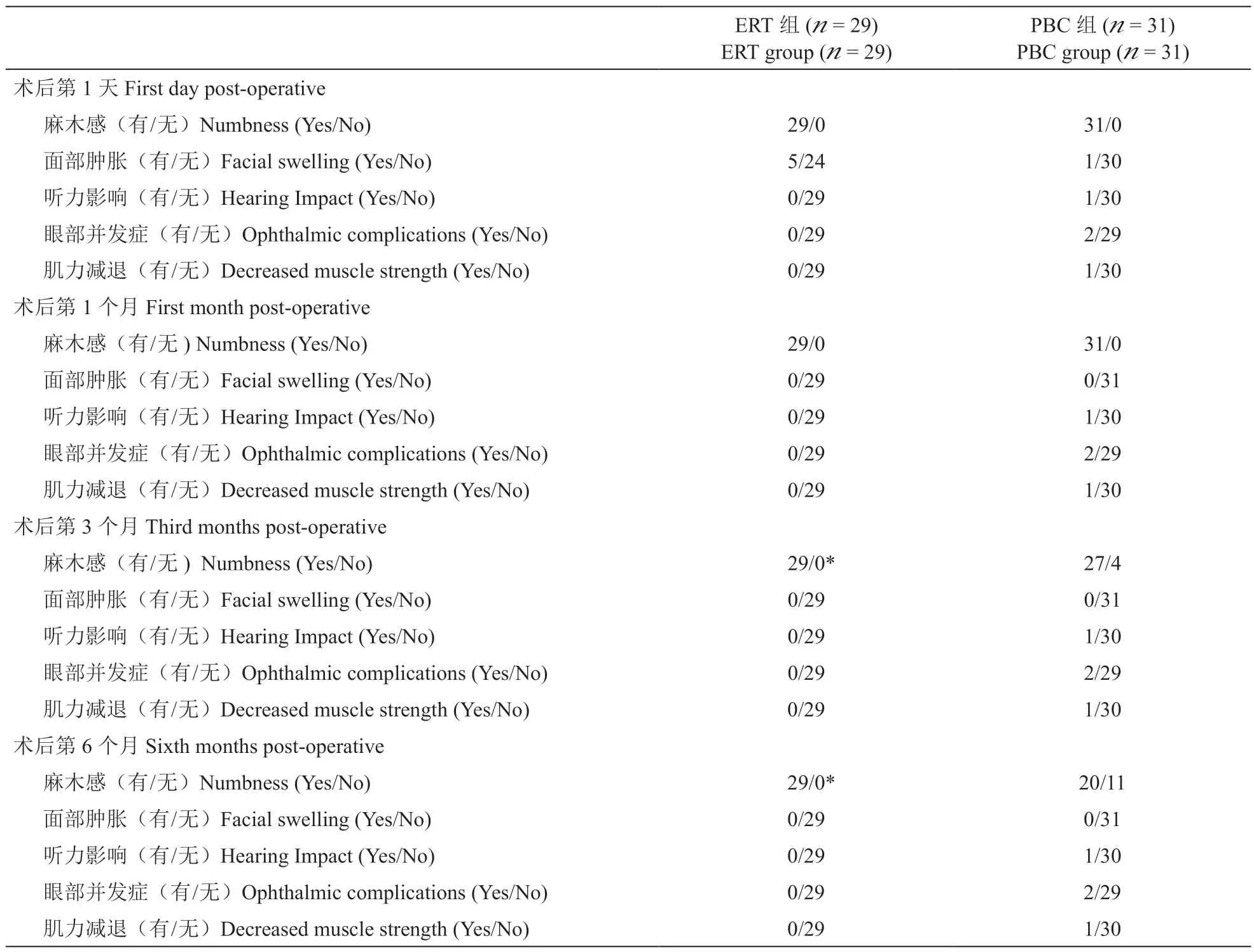
表2 两组病人术后并发症比较Table 2 Comparison of postoperative complications between two groups of patients
2.两组病人治疗前后NRS 评分比较
ERT 组术前NRS 评分为(7.5±0.7)分,术后第1 天NRS 评分(1.5±0.9)分、术后第1 个月NRS 评分(0.1±0.9)分、第3 个月NRS 评分(0.4±0.6)分、第6 个月NRS 评分(0.5±0.6)分,术后NRS 评分和术前相比均有显著下降(P< 0.05)。PBC 组术前NRS 评分为(7.6±0.7)分,术后第1 天(1.0±1.1)分、术后第1 个月(1.0±1.2)分、第3 个月(0.6±0.8)分、第6 个月(0.9±1.9)分,术后NRS 评分和术前相比均有显著下降(P< 0.05)。两组病人术前以及术后NRS评分差异无统计学意义(见表1、3 和图1)。表明两种治疗方式短期内均能使病人疼痛得到明显缓解,且缓解程度相当。
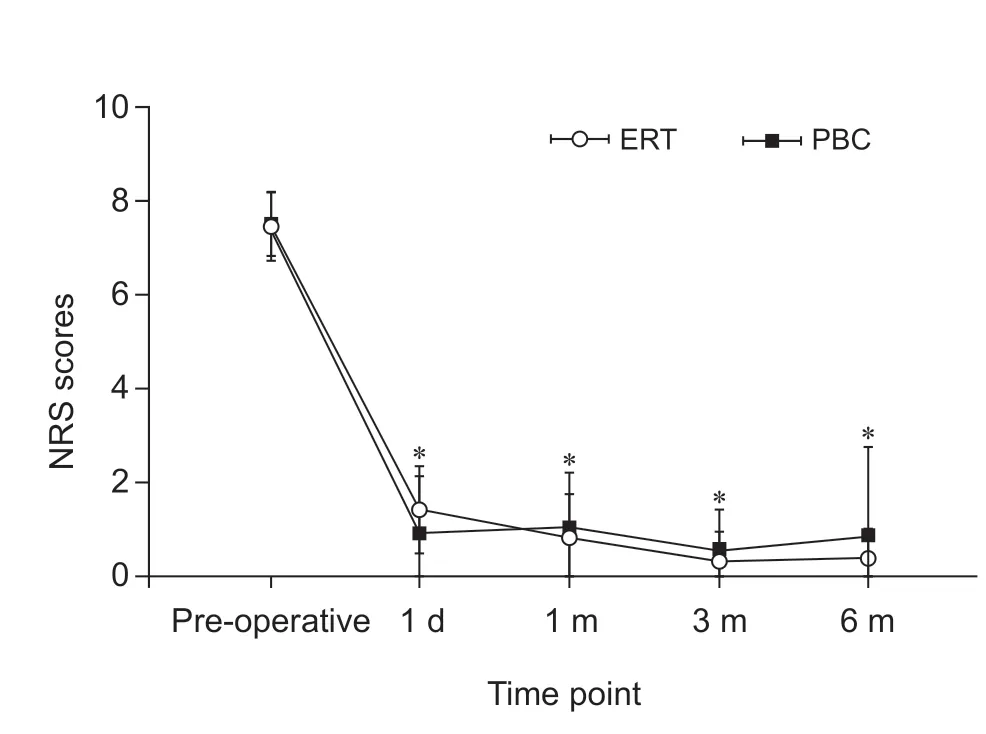
图1 ERT 组和 PBC 组手术前后的 NRS 评分比较*P < 0.05,与术前相比Fig.1 Comparison of NRS scores between ERT group and PBC group before and after operation*P < 0.05, compared with pre-operative.
3.两组病人治疗前后BNI 评分以及疗效比较
ERT 组 术 前BNI 评 分IV 级/V 级 为21/8,术后第1 天BNI 评分均为 III 级、术后第1 个月BNI评 分I 级/II 级/III 级 为13/15/1、第3 个 月BNI 评 分I 级/II 级/III 级为23/6/0、第6 个月BNI 评分I 级/II级/III 级/IV 级为24/5/0/0;PBC 组术前BNI 评分IV级/V 级为23/8,术后第1 天BNI 评分均为 III 级、术后第1 个月BNI 评分I 级/II 级/III 级为15/12/4、第3 个 月BNI 评 分I 级/II 级/III 级 为21/8/2、第6个月BNI 评分I 级/II 级/III 级/IV 级为21/8/1/1;两组术后BNI 评分较术前均明显下降,且两组之间差异无统计学意义,表明两组病人治疗后疼痛均得到明显控制,效果相当;另一方面,两组术后疗效判断为良好(I-II 级)的病人在术后第1 天、1 个月、3 个月占比无明显差异,表明两种治疗方式疗效相当(见表1、3),但随访至术后第6 个月,CT 引导选择性ERT 组疼痛均未复发,疗效良好率为100%,PBC 组疼痛复发2 例,疗效良好率为93.55%,但两种治疗方式疗效良好率之间差异无统计学意义,表明疗效良好率相当(见表3)。
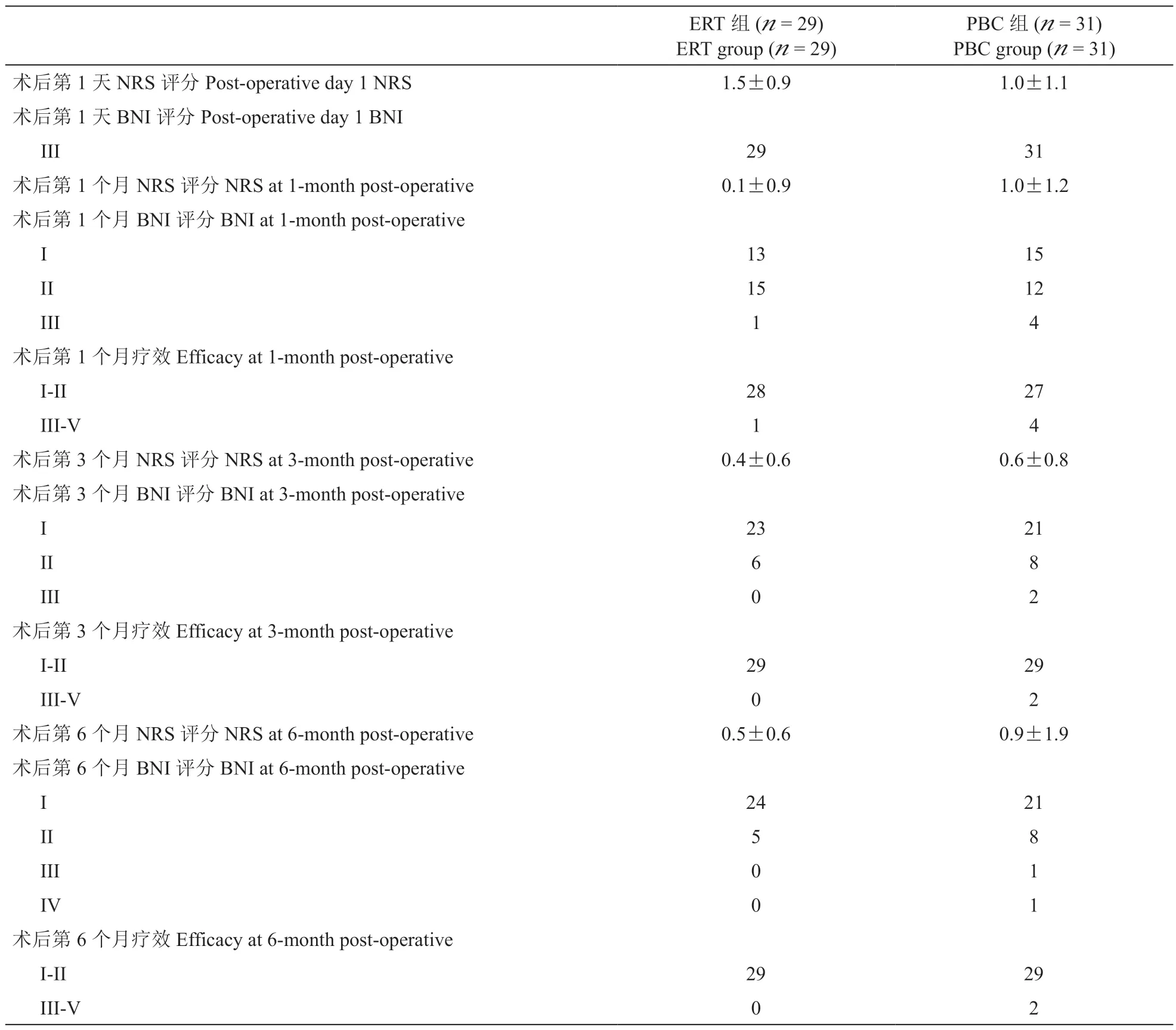
表3 两组病人的术后疼痛改善情况Table 3 Postoperative pain improvement between two groups of patients
4.两组病人治疗后并发症发生情况比较
ERT 组术后第1 天29 例均出现面部麻木,5例出现短暂性颊部肿胀,无病人出现听力影响、眼部并发症及咀嚼肌肌力减退。术后第1 个月,29 例仍均有面部麻木,但颊部肿胀均消失,直到随访至术后第6 个月,面部仍残余麻木感的病人有29 例。PBC 组术后第1 天31 例均出现面部麻木,1 例出现颊部肿胀,1 例出现听力减退,表现为在嘈杂环境下患侧听力稍差,2 例出现眼部并发症,表现为复视,1 例出现咀嚼肌肌力减退。术后第1 个月,31 例中仍均有面部麻木,但颊部肿胀均减退,1 例听力减退病人症状较前相仿,2 例复视病人症状有所改善。术后第3 个月,面部残余麻木感有27 例,1 例听力减退病人症状较前相仿,2 例复视病人恢复正常,但存在眼睛发痒。6 个月随访结果显示面部残余麻木感的病人有20 人,均可耐受,听力减退病人1 例,较前相仿,眼部并发症2 例,为眼睛发痒,可耐受,咀嚼肌肌力减退1 例,肌力较前有所恢复。两组间比较术后面部肿胀、听力影响、眼部并发症、肌力减退之间的差异未见明显异常(见表2)。面部麻木感差异在术后第1 天、1 个月以及3 个月两组之间无明显差异,而在第6 个月时,ERT 组明显高于PBC 组(29/0vs.20/11,P< 0.05,见表2)。
讨 论
本研究将经过CT 引导选择性ERT 治疗和PBC治疗的原发性三叉神经上颌支痛病人临床资料以及随访数据进行对比,结果显示两组病人的性别、年龄、疼痛病程、痛侧、术前NRS 评分、术前BNI评分均无明显差异。在治疗后6 个月的随访结果中,两组的同期NRS 评分以及BNI 评分对比均无明显差异,提示两者术后疼痛改善以及短期疗效相当。并发症方面,两者都会出现短暂性的穿刺点附近面部肿胀。而在常见的颅神经功能障碍并发症方面(如面部麻木感),ERT 组病人面部保持较为持久的麻木感,而PBC 组病人面部麻木感逐渐减少,两种术式之间面部麻木发生率的差异在术中第1 天、1 个月以及3 个月之间无明显差异,而在第6 个月的随访结果提示有明显差异。在PBC 组6 个月随访结果中有听力减退的病人仍有1 例,眼部并发症2 例,咀嚼肌肌力减退1 例,而ERT 组病人未出现上述并发症。
本研究结果中,PBC 术后即刻疼痛缓解率为100%,术后第6 个月疼痛缓解率为93.55%,即刻缓解率与既往研究结果显示的PTN 病人PBC 术后即刻疼痛缓解率为92.9%~97.1%结果相仿[13]。对于并发症方面,既往研究表明PBC 术后面部麻木是主要并发症,其发生率为100%[14],这和本研究结果中显示的术后面部麻木发生率为100%结果一致。在本研究中随着时间的推移术后麻木感发生率逐渐降低,在第6 个月时为64.52%。Mullan 等[15]于1983 年报道PBC 技术,该技术是指球囊套管针经皮肤穿刺至卵圆孔,从穿刺针内置入球囊导管(Fogarty 导管)到Meckel 腔,向导管内注射对比剂,使导管尖端的球囊在 Meckel 腔充盈,压迫三叉神经节及神经根,损伤传导痛觉的神经,从而达到缓解疼痛的目的。Brown 等[16]在动物实验中已证实球囊压迫治疗三叉神经痛的有效性,原理可能与球囊压迫选择性损伤有髓粗纤维、阻断痛觉信号的传导、解除局部微血管的压迫及神经周围的粘连等有关。但因PBC 经卵圆孔入路,其非选择性的压迫半月节,造成物理破坏,不可避免的会使得三叉神经第III 支或第I 支也发生不同程度损伤,造成不同程度的神经功能障碍,例如咀嚼肌一过性肌力减退,研究表明其发生率为6.3%~100%[12]。本研究中,术后复视发生2 例,在3 个月随访时复视基本恢复,在6 个月随访时,2 例病人仍自觉眼睛发痒,但可耐受。据文献报道PBC 术后复视发生率低,为1.6%~11%,这可能与球囊在Meckel 腔内过度充盈压迫外展神经相关,但多为暂时性,4个月内会恢复,复试可以通过术中密切注意球囊的解剖位置和形状来减少发作[8,18]。本研究中,1 例病人出现听力减退,听力减退的并发症是比较罕见的,仅部分文献有报道,发生率为1%~4%,随访7个月仍未缓解,猜测可能是对支配鼓室张肌的运动纤维创伤导致,但均缺乏进一步探究。其他相对少见的并发症有嗅觉障碍及颅内出血等,本研究中未出现。
本研究结果中ERT 组病人术后即刻缓解率为100%,术后第6 个月疼痛缓解率为100%,这和Wan 等[3]研究结果显示病人在术后获得了即时和持续的疼痛缓解(平均24.3 个月)的结果相仿。对于并发症方面,杨娟等[19]对40 例原发性三叉神经第2 支痛病人随访1 年,结果提示术后面部麻木发生率为100%,这和本研究结果中显示的术后面部麻木发生率为100%,且面部麻木感在随访的6 个月过程中一直存在的结果一致。CT 引导选择性ERT是近年来国内外专家提出对于治疗原发性三叉神经上颌支痛病人是一个选择,Wan 等[3]报导了详细的手术步骤,提出CT 引导选择性ERT 不仅实现了对上颌支的选择性损伤,而且帮助病人成功缓解疼痛,且不良反应很少。其治疗原理是在CT 引导下穿刺射频针到圆孔处的上颌神经干,随后利用可控的温度作用,使其蛋白质凝固变性,以阻断神经冲动的传导,达到治疗目的。本研究采取在70℃ 60 s、75℃ 90 s 和85℃ 180 s 下进行连续射频消融的方案治疗,这可能也是导致ERT 组病人面部麻木感较为持久的原因。因解剖结构相对稳定,即上颌支从颅底的圆孔入颅内,并且经皮穿刺尚无直线路径入颅,所以能做到高选择性同时未进颅,这使得效果良好的情况下又保证了安全性,基本未发生其他颅神经功能障碍[20]。
综上所述,首先,影像引导选择性ERT 和PBC均能有效治疗原发性三叉神经上颌支痛,在短期内其疗效相当。其次,在并发症方面,虽然两种术式之间术后并发症的发生率差异无统计学意义,但CT 引导选择性ERT 将操作由颅内转向颅外,且高选择性,仅可造成上颌神经支配区麻木感,不会导致眼部并发症、咬肌无力、听力影响以及颅内出血等并发症,相比之下具有很大优势,但值得注意的是其术后面部麻木感持续时间相比PBC 更长。最后,PBC 因手术可在全身麻醉下进行,病人体验感更好,CT 引导选择性ERT 可在局部麻醉下进行,也适合于难以耐受麻醉的病人。在临床实践中,因为疗效相当,可根据病人实际情况是否耐受麻醉以及对风险和并发症的接受程度而选择方案。但该研究纳入的研究样本量较少,随访时间较短,研究结果可能存在偏倚,尚需要多中心、大样本进一步研究证实。
利益冲突声明:作者声明本文无利益冲突。
