静息态fMRI观察电刺激诱发肢体持续麻木感
2020-07-23鲁学婷费家廷王海宝
方 杰,鲁学婷,刘 飞,费家廷,王海宝
(安徽医科大学第一附属医院放射科,安徽 合肥 230022)
麻木(numbness)系内外界因素包括血运障碍、神经病变及营养不良等所致机体针刺感觉异常或缺失,涉及各系统多种疾病[1]。电刺激能激活皮肤感受器、神经、肌肉细胞等,产生疼痛麻木、神经传导、肌肉收缩及大脑信号改变,已广泛用于疼痛、最小意识状态、脑卒中和抑郁障碍等相关脑功能研究[2-3]。基于血氧水平依赖(blood oxygenation level dependent, BOLD)的静息态功能磁共振成像(resting state functional magnetic resonance imaging, rs-fMRI)能反映静息状态下脑功能,安全、可重复性强,空间分辨率高,为脑功能研究的重要手段。本研究基于电刺激诱发肢体持续麻木感,模拟临床病理性麻木,以rs-fMRI结合比率低频振幅 ( fractional amplitude of low frequency fluctuation, fALFF)方法观察脑功能变化,为探讨持续性麻木感脑机制提供依据。
1 资料与方法
1.1 研究对象 招募21名健康成人,男10名,女11名,年龄24~30岁,平均(26.0±1.8)岁;均为右利手;身体健康,无MR检查禁忌证,既往无精神疾病、神经系统病变、精神活性物质依赖或滥用史、严重躯体疾病。本研究获校生物医学伦理委员会批准 (伦理编号:20190474),受试者均自愿参加研究,并签署知情同意书。
1.2 设计 扫描前对受试者进行训练,通过改装引线将电麻木刺激仪与贴于其右侧小腿下段内外侧的两个表面电极(4.5 cm×6.0 cm)相连。扫描分两阶段,间隔2 min:第一阶段无电刺激,采集3D-T1WI(结构像,6 min 12 s)和BOLD-fMRI(10 min);第二阶段持续性施加相同脉冲电刺激,刺激诱发肢体麻木,同时行BOLD-fMRI(10 min)。扫描结束后嘱受试者参考数字分级评分法(numerical rating scale, NRS)[4]评价个体麻木感强度,0分表示无麻木感,10分代表麻木强烈。
1.3 仪器及参数 采用深圳奥泊康公司CL-105低频脉冲电刺激仪(电源:6 V 0.3 W,1~15档),根据扫描前训练,选择受试者均能耐受并产生麻木效果的第7档脉冲(频率:1000 Hz)。采用Philips Ingenia 3.0T MR仪,头颅专用线圈。首先采集矢状位3D-T1WI结构像,TE 2.9 ms,TR 6.5 ms,FOV 256 mm×256 mm,FA 9°,矩阵256×256,层厚1 mm,层距0 mm,层数211,时间6 min 12 s;之后平行于胼胝体前后联合行BOLD-fMRI扫描,TR 3 000 ms,TE 30 ms,FA 90°,FOV 217 mm×217 mm,矩阵64×64,层厚3.3 mm,层距0,层数48,时间10 min。
1.4 图像后处理 以Mricron软件将MR数据从DICOM格式转化为NIFTI格式,剔除前10个时间点的数据。采用CONN v18软件进行时间校正、头动校正(计算X、Y、Z轴上的平移参数和旋转参数,头动平移<1.5 mm,旋转角度<1.5°)、空间标准化、去线性漂移、去除协变量(包括6个头动参数、心跳、呼吸、脑脊液和脑白质等高频生理噪声)等预处理,然后以半峰全宽(full width at half-maximum, FWHM)均为4 mm的高斯核行平滑化处理,并完成时域滤波(带通滤波范围0.01~0.08 Hz);经傅里叶转换及均方根计算得到每个体素的标准ALFF值,除以整个频段的ALFF值,得到每个体素0.01~0.08 Hz频段的fALFF值;进一步获得平均标准化fALFF值。
1.5 统计学分析 采用CONN v18软件对有无电刺激下脑fALFF进行两配对样本t检验(FDR校正,簇块≥500体素),并以性别及年龄作为协变量,获得存在显著差异的脑区及其参数。对电刺激下脑fALFF与个体麻木感强度评分行全脑相关分析(FDR校正,簇块≥500体素),并以性别及年龄作为协变量,获得显著相关脑区及其统计参数;再以显著相关脑区为ROI,提取受试者ROI的fALFF值。以SPSS 16.0统计分析软件对fALFF值与个体麻木感强度评分行Pearson相关分析。P<0.05为差异有统计学意义。
2 结果
2.1 评分 受试者个体麻木感强度评分结果为(7.3±1.3)分。
2.2 有无电刺激脑fALFF比较 电刺激下额叶内侧皮质、前扣带回、左侧颞中回、左侧颞下回、右侧颞中回、右侧颞下回和右侧颞极fALFF显著增强(P均<0.05,FDR校正),而楔前叶/后扣带回及右侧小脑显著减低(P均<0.05,FDR校正)。见图1、表1。
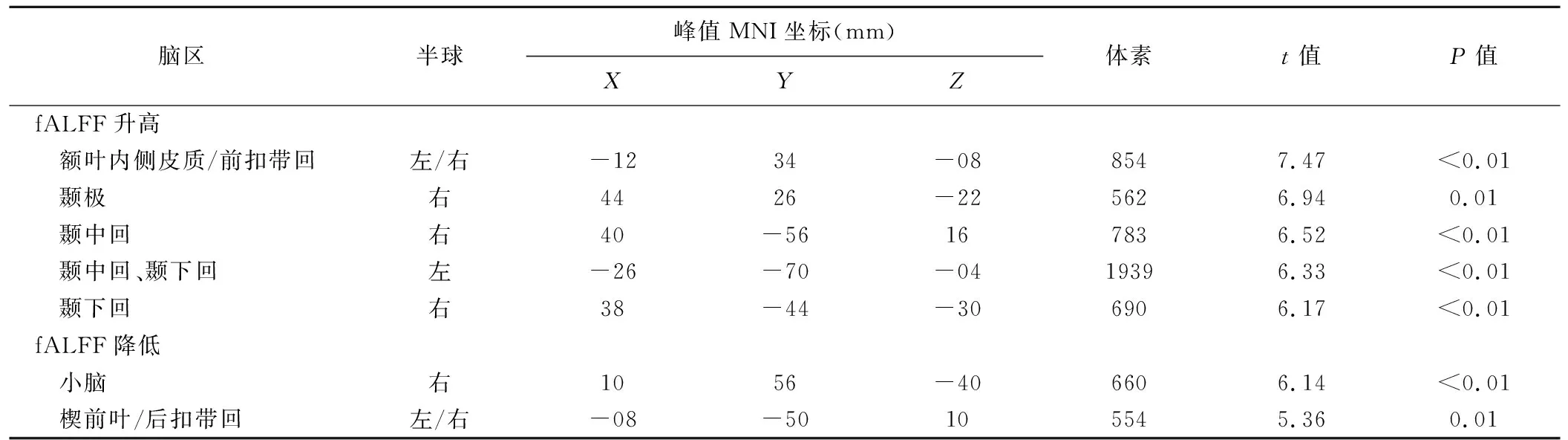
表1 电刺激导致fALFF产生显著差异的脑区
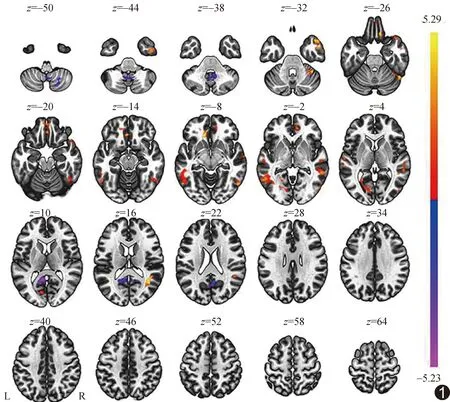
图1 电刺激导致fALFF显著差异脑区 暖色示fALFF升高,冷色fALFF降低;L:左;R:右
2.3 相关分析 电刺激下楔前叶/后扣带回和左侧颞中回fALFF与个体麻木感强度评分呈显著正相关(P均<0.05,FDR校正),右侧额极和左侧颞下回则呈显著负相关(P均<0.05,FDR校正)。见图2、3,表2。

表2 电刺激下脑fALFF与个体麻木感强度评分显著相关脑区

图2 电刺激下脑fALFF与个体麻木感强度评分显著相关脑区 暖色:正相关;冷色:负相关;L:左;R:右

图3 电刺激下脑区fALFF与个体麻木感强度评分相关性分析 A.楔前叶/后扣带回(r=0.835,P<0.001); B.左侧颞中回(r=0.830,P<0.001); C.右侧额极(r=-0.773,P<0.001); D.左侧颞下回(r=-0.810,P<0.001)
3 讨论
麻木是常见的复杂多维体验,能引起不适感和不良情感体验。肢体麻木感常继发于血管、神经等多种疾病。本研究采用电刺激成功诱发持续性肢体麻木感,对全部受试者施加相同的脉冲电刺激,而受试者麻木感强度评分结果不同,提示麻木感存在个体差异。
rs-fMRI可用于检测大脑的自发神经活动。fALFF属于rs-fMRI数据分析方法,反映静息状态下大脑功能区低频率(0.01~0.08 Hz)BOLD信号波动特征,可降低脑室及脑白质生理噪声信号干扰,有助于检测持续麻木感引起的脑功能变化[5]。本研究结果显示电刺激诱发肢体持续麻木感相关脑区涉及楔前叶、扣带回、额叶内侧皮质、颞叶及小脑。楔前叶/后扣带回及额叶内侧皮质是脑默认网络(default mode network, DMN)的重要组成部分,参与情绪、记忆、意识及认知等诸多功能,对维持机体基础状态具有着重要作用,许多疾病的病理生理改变与DMN异常关联密切,如抑郁症、阿尔兹海默病、儿童注意缺陷多动障碍症等[6]。
本研究发现电刺激诱导持续性麻木感引起额叶内侧皮质及前扣带回激活显著增强,表明其在麻木感相关脑机制中起着重要作用。额叶内侧皮质接受广泛的感觉输入,属感觉整合区域,推测大脑对麻木感的处理与额叶内侧皮质激活增加有关,为腹侧神经网络的关键节点之一,该网络对识别外界环境刺激产生的情绪意义及情感状态有关[7]。KRAGEL等[8]发现消极情绪表现集中在腹内侧前额叶皮层,认知控制表现集中在背内侧前额叶皮层,本研究结果与之相符。前扣带回是认知网络的重要节点之一,参与注意、感知觉、自主反应及情绪等整合[9]。前扣带回是边缘系统的关键结构之一,参与评估内部和外部刺激的动机内容,并调控与情境有关行为[10];前扣带回激活增加可能与受试者知觉感受、注意力转移至受刺激部位及情绪调节有关,或者是机体对麻木感产生适应性的基础。麻木与疼痛均属于感觉异常,均引起不适感及不良情绪体验。既往研究[10]发现有疼痛反应时额叶内侧皮质及前扣带回两个脑区激活增加,参与感觉处理、注意力及情绪调控。本研究结果提示麻木与疼痛可能具有类似的脑机制,上述两个脑区在麻木调节中也具有重要作用。
麻木状态下两侧颞叶广泛激活增加,但部分脑区相关分析存在相反结果,与颞叶脑区功能分化有关。颞叶是DMN的经典组成部分,为感知和高阶社会认知的重要脑区[11],颞叶异常会引起记忆、情绪、注意力、执行决策及控制力异常[12],推测其可能参与麻木所致认知及情绪反应调节。
本研究显示麻木刺激下楔前叶/后扣带回fALFF值减低,且与个体麻木感强度评分显著相关,提示楔前叶/后扣带回与麻木感静息态脑功能密切相关。AMINOFF等[13]认为楔前叶与后扣带回功能相似,为整合高级认知的复合体及DMN关键节点,静息状态下处于高激活状态,对整合DMN功能起着关键作用;楔前叶/后扣带回神经活动减低或为麻木状态下DMN异常的基础,对大脑、身体和环境之间的整合及管理内部认知模型至关重要[14]。本研究发现持续麻木时楔前叶/后扣带回激活减低,与成人周围性面神经麻痹患者楔前叶激活减低相契合[15],由此推测麻木可致机体对外界刺激反应迟钝。
本研究发现麻木的脑机制中有小脑参与。小脑具有运动、行为、情感和认知等功能[16]。研究[17]表明小脑参与感觉获取,对感觉事件进行预测、处理及适当反应调控,支持其控制知觉和认知方面感觉的观点。在情绪方面,参与负面情绪控制时,小脑蚓部激活增加[18]。本研究发现麻木感引起不良情绪体验,致小脑蚓部fALFF值减低,推测麻木感引起小脑情绪调节异常或机体接触刺激时保持不动,引发运动抑制对小脑的调节。
额极是前额叶皮层的重要部分,参与注意、记忆、情绪及执行控制能力等多种认知功能整合。既往研究[8,19]发现认知控制能力下降时,前额叶fALFF值减低。本研究中个体麻木感强度评分越高,右侧额极激活越弱,提示受试者整体注意力、情绪及维持静止状态等认知控制能力下降。
综上所述,本研究发现麻木感与情绪、认知、感觉运动及BMN等功能脑区密切相关,存在个体差异,且涉及楔前叶/后扣带回、左侧颞中回、左侧颞下回及右侧额极,为研究病理性麻木脑机制提供了新的依据。
