HELENICC评分预测脓毒症相关急性肾损伤行持续肾脏替代治疗患者早期病死率的价值
2023-09-21孙维维黄晓英王亚东
孙维维, 黄晓英, 王亚东
(江苏省南通市第三人民医院/南通大学附属南通第三医院 重症医学科, 江苏 南通, 226006)
脓毒症可导致重症患者死亡,而急性肾损伤(AKI)是脓毒症最重要的合并症之一[1-2]。脓毒症合并AKI可导致急性生理指标和实验室结果异常,引发其他脏器功能衰竭,增加医疗负担[3]。急性透析质量指导小组(ADQI)提出了“脓毒症相关的急性肾损伤(S-AKI)”的定义和诊断[4]。目前在抗生素治疗和生命支持方面的研究取得了较大的进展,但脓毒症患者的病死率仍高于25%, 且其发病率仍持续上升[5]。早期诊断S-AKI将有助于及时采取适当的干预措施,降低AKI的发生率[6-7]。疾病严重度评分和风险分层已被纳入AKI患者的管理中,对患者预后的评估结果可为临床决策提供重要的依据[8]。然而,一般的生理评分在危重患者中的准确性仍存在争议[9], 尤其是在AKI患者中存在很大的变化性[10-11]。
疾病特异性评分在AKI患者中已有应用[12], 但对于那些需要行持续肾脏替代治疗(CRRT)的S-AKI患者,目前仍缺少该类疾病特异性评分的研究。研究[11, 13]表明简化急性生理学评分3(SAPS3评分)可预测行CRRT的S-AKI患者的病死率,但其评分步骤繁琐,临床实施难度较大。肝衰竭、乳酸、去甲肾上腺素、医疗条件和肌酐评分(HELENICC评分)对行CRRT的S-AKI患者有较好的预测价值,且其评分标准简单,临床数据易采集。本研究探讨HELENICC评分对行CRRT的S-AKI患者的预测价值,现将结果报告如下。
1 资料与方法
1.1 临床资料
将2019年1月—2022年12月入住本院重症监护病房(ICU)的脓毒症合并AKI并行CRRT患者纳入本回顾性研究,根据7 d的预后分为存活组和死亡组。纳入标准[9]: ① 年龄≥18岁者; ② 符合美国重症医学会(SCCM)和欧洲重症医学会(ESICM)于2016年2月发布的《第三版脓毒症和感染性休克国际专家共识定义(脓毒症-3)》[10]中相关标准者; ③ 符合改善全球肾脏病预后组织(KDIGO)于2012年发布的AKI临床实践指南诊断和分级标准者[14]; ④ ICU住院时间超过72 h者。排除标准: ①既往有恶性疾病者,例如恶性肿瘤、血液系统疾病; ② 患者有免疫缺陷疾病,例如艾滋病; ③收治24 h内死亡或者放弃治疗的患者; ④ 拒绝CRRT治疗或家属放弃治疗的患者; ⑤ 排除慢性肾功能不全而需要定期行血液透析的患者; ⑥多次入住ICU的患者。
1.2 主要仪器与试剂
血常规检测仪器是希森美康(Syemex, 型号XN2800), 肝肾功能、电解质检测仪器是日本奥林巴斯(Olympus, 型号AU2700), 凝血象检查仪器是希森美康(Syemex, 型号XE2100), 血气分析、乳酸检测仪器是罗氏(Roche,型Cobas b 123), CRRT仪器为德国GAMBRO Prismaflex, 均使用M100滤器,模式为连续性静脉-静脉血液滤过(CVVH), 由本科室医生根据临床标准指南进行操作。本研究患者有脓毒症和AKI, 处于KDIGO分级3级,符合CRRT指征。临床常规使用碳酸氢盐置换液进行治疗,而本科室使用肝素、枸橼酸、阿加曲班或肝素联合枸橼酸抗凝,常规在48 h后更换,滤器凝结明显时立即更换,血滤治疗剂量在20~30 mL/(kg·h)。
1.3 资料收集
① 一般资料,包括性别、年龄、体质量; ② 临床资料,包括入院及入科日期、CRRT开始时间、主要诊断、7 d的预后(死亡、好转)、入ICU原因(术后、非术后)、ICU住院时间、ICU机械通气时间、感染部位、感染性质(社区获得性、医院获得性)、是否使用抗生素、血管活性药物种类(去甲肾上腺素、垂体后叶素、多巴胺)及剂量、生命体征、格拉斯哥昏迷评分(GCS); ③实验室数据,包括血气分析、乳酸、血常规、电解质、肝肾功能、凝血象等指标。本研究患者一旦确定处于KDIGO分级3级,立即开始CRRT治疗,并在CRRT开始时评估急性生理与慢性健康评分Ⅱ(APACHE Ⅱ)、序贯性器官功能衰竭评分(SOFA评分)、SAPS3、HELENICC评分,观察ICU患者存活和死亡情况。
1.4 评价标准
1.4.1 HELENICC评分: HELENICC评分=(肝衰竭×6)+(去甲肾上腺素×6)+(医疗条件×6)+(乳酸×3)-(肌酐×2)。① 符合2018年肝衰竭诊断指南[15]得6分,否则不得分; ② 使用去甲肾上腺素得6分,否则不得分; ③ 医疗条件是指收住ICU的原因,系非手术原因得6分,否则不得分; ④ 血乳酸>2 μmol/L得3分,否则不得分; ⑤ 根据本院化验室血肌酐正常范围57~111 μmol/L, 当血肌酐>111 μmol/L得2分,否则不得分。将HELENICC评分分为5个等级,即1级(<5分)、2级(5~9分)、3级(10~15分)、4级(16~20分)、5级(>20分),计算出每个等级的平均病死率。
1.4.2 去甲肾上腺总剂量: 去甲肾上腺总剂量=去甲肾上腺素(μg/min)+垂体后叶素(U/h)×2+多巴胺[μg/(kg·min)]/2[16]。
1.5 统计学分析
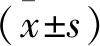
2 结 果
2.1 临床资料比较
在2019年1月—2022年12月收住本院ICU的脓毒症合并AKI并行CRRT的患者中,排除24 h内死亡或放弃治疗自动出院者,排除慢性尿毒症行血液透析者,最终共有99例患者纳入本研究。其中,男66例(66.7%), 女33例(33.3%),年龄26~93岁,平均68.1岁; 肺部感染54例(54.5%), 血流感染18例(18.1%), 泌尿系统感染11例(11.1%), 消化道感染12例(12.1%), 皮肤软组织感染5例(5.1%), 医院获得性感染者占病例总数的19.2%(19/99), 社区获得性感染率为80.8%(80/99); 入科后1 h内均使用抗生素,根据7 d死亡率分为死亡组44例和存活组55例,总病死率为44.4%。死亡组与存活组年龄差异无统计学意义(P>0.05), 但死亡组ICU机械通气时间、ICU住院时间长于存活组,差异有统计学意义(P<0.01); 死亡组去甲肾上腺素剂量、乳酸、肝衰竭发生比率、医疗条件、APACHE Ⅱ评分、SOFA评分、SAPS3评分、HELENICC评分均高于存活组,而血肌酐值低于存活组,差异有统计学意义(P<0.05或P<0.01)。见表1。

表1 死亡组与存活组临床资料比较
2.2 评分系统的预测效果
采用ROC曲线分析APACHE Ⅱ评分、SOFA评分、SAPS3评分以及HELENICC评分对S-AKI患者预后的评估效能,其中APACHE Ⅱ评分的AUC是0.729(95%CI: 0.630~0.827,P<0.01), SOFA评分的AUC是0.638(95%CI: 0.521~0.754,P=0.019), SAPS3评分的AUC是0.819(95%CI: 0.737~0.901,P<0.01), HELENICC评分的AUC是0.828(95%CI: 0.743~0.914,P<0.01)。临床上一般认为AUC>0.7时,评估价值才有意义,而APACHE Ⅱ评分、SAPS3评分、HELENICC评分的AUC>0.7, 具有临床应用价值。见图1。按HELENICC评分将患者分为5个等级,其中1级11例,病死率9.1%; 2级30例,病死率20.0%; 3级35例,病死率42.8%; 4级16例,病死率62.5%; 5级7例,病死率85.7%。随着HELENICC评分等级增高,病死率也逐渐升高, HELENICC评分等级与病死率存在线性相关(R=1.000,P=0.017), 见图2。

图1 4种评分系统预测S-AKI患者预后的ROC曲线

图2 HELENICC评分5个等级与病死率的相关性
3 讨 论
目前全球老年化进程不断加快,老年人糖尿病、高血压、高脂血症、肾炎等慢性病的发病率显著升高,导致老年人群抵抗力下降,脓毒症的患病率也随之升高[17-18]。BAGSHAW S M等[19]研究了S-AKI和非S-AKI危重患者的临床预后,随着疾病严重程度的增加, S-AKI患者非肾器官功能障碍、需要机械通气及血管活性药治疗的比率升高; 与非S-AKI患者相比, S-AKI患者病死率更高(P<0.01)。
对于S-AKI患者,一般性生理评分具有争议性,其对该类疾病的预测准确性较差[10]。研究[20]显示, APACHE Ⅱ评分、SOFA评分以及KDIGO分期标准对脓毒症患者病情严重程度及预后具有良好的预测效能。DOUMA C E等[21]研究显示,将死亡率预测评分应用于透析的AKI患者时,其预测能力变化很大。UCHINO S等[22]研究了来自多个国家的1 742例AKI行CRRT治疗的患者,结果显示SAPS3评分、SOFA评分未能有效预测AKI患者的病死率。KO M等[11]发现SAPS3评分在肾脏替代治疗开始时能准确预测医院的死亡率。事实上,所有的一般评分系统(例如SAPS3评分、APECHE Ⅱ评分、SOFA评分)在目前研究中显示出相似的评估效能,但明显低估了病死率[23]。
研究[24]显示HELENICC评分与7 d病死率独立相关。HLELENICC评分公式中,透析前血肌酐值与病死率呈负相关,在这类几乎无尿的AKI危重患者中, CRRT开始时的血肌酐值越高提示预后越好,这种明显的矛盾关联可能与以下因素有关: 首先, CRRT开始时较低水平的血肌酐可能提示液体超负荷,在AKI[25]和急性呼吸窘迫综合征[26]患者中,液体过多已显示出更差的预后,这就解释了为什么较低的肌酐与更低的存活率相关; 其次,对于潜在的慢性肾功能不全患者,可能只需较少的“疾病负担”(例如较少数量的器官功能衰竭、轻度脓毒症)就能达到需要透析的指征,这些患者的疾病严重程度较轻,因此存活率较高,而对于最初肾功能正常的患者,其并发AKI或需血液净化时,疾病程度已相当严重; 再次,液体过载的AKI患者肌肉含量低,可能不会引起血肌酐的快速升高,因此较晚才意识到肾功能损害的程度,而且血液净化开始的时间晚,其预后更差[27-28]; 最后,较高的肌酐提示患者处于更好的肌肉和营养状态[29], 相对而言,较高的肌酐值可能是更好的健康状况和生存率的指标。
本研究是回顾性队列研究,纳入了99例S-AKI行CRRT患者, HELENICC评分有5个变量,即肝衰竭、去甲肾上腺素、医疗条件、透析前乳酸、肌酐,均与早期病死率存在独立相关性, APECHE Ⅱ评分、SOFA评分、SAPS3评分、HELENICC评分也与早期病死率相关。ROC曲线分析显示, APACHE Ⅱ评分评估病死率的AUC为0.729, 可评估S-AKI行CRRT患者的预后,但其敏感度和特异度不高; SOFA评分的AUC仅为0.638, 对本研究患者的临床预后评估意义不大; SAPS3评分、HELENICC评分的AUC分别为0.819、0.828, 均能较好地评估本研究患者的早期病死率,有较高的敏感度和特异度。本研究还显示, HELENICC等级与病死率呈线性相关,评分每增加1个等级,死亡率上升接近2倍。
HELENICC评分反映了疾病发展的同一阶段,即是在CRRT开始时进行评估[10, 13, 30]。本研究从CRRT开始时评估早期病死率(7 d病死率),死亡组有较高的APACHE Ⅱ评分、SOFA评分、SAPS3评分以及HELENICC评分,说明患者病情严重,存在严重的脏器功能障碍,这种严重程度与较高的早期病死率有关。HELENICC评分的优势在于其简易性,虽然与SAPS3评分相比,其评估行CRRT的S-AKI患者早期预后的敏感度和特异度相似,但SAPS3评分涉及30余项指标,要计算出SAPS3评分的工作较为繁琐。HELENIC评分基于容易获得的5项临床数据进行计算,方法简单,临床操作简便。
本研究的局限性为: ① 本组患者缺乏评估早期目标指导治疗的依从性的数据,会对研究结果产生影响。PLATAKI M等[31]报道在390例因脓毒性休克收住ICU的患者中,患者和医疗护理风险因素对AKI进展起到重要作用。② 本研究基础数据未包含超滤速度和CVVH时间,对CRRT的开始时机缺乏客观的标准,尤其是在2个大型的随机对照试验[32-33]有分歧的结果后,对于早期和延迟的肾脏替代疗法,早期治疗的益处仍存在广泛的争议[34-35]。因此, HELENICC评分可能在早期或延长肾脏替代治疗的患者中表现不同。尽管如此,本研究进行的CRRT是基于常规适应证的,研究中大多数患者是归为早期肾脏替代治疗。③ 本研究分析早期病死率(7 d病死率),并未提供长期病死率与预后的相关信息。④本回顾性研究仅在本院ICU中进行,后续应在其他人群或任何适用人群中再进行验证。
综上所述, HELENICC评分可较好地预测ICU脓毒症合并AKI并行CRRT的患者的早期病死率。
