不同麻醉方式对前置胎盘剖宫产术产妇母婴结局的回顾性分析
2023-09-14史永强黄丽娟吴玉华
郭 蕾,史永强,黄丽娟,陈 易,吴玉华
前置胎盘系胎盘异常附着于子宫下段,部分或完全覆盖宫颈内口,往往合并胎盘植入,增加出血风险(约为普通产妇的10倍)及胎儿的早产风险,因此,前置胎盘对母婴预后均有影响,它与产妇及胎儿发病率和死亡率相关[1-3]。剖宫产是前置胎盘唯一安全的分娩方式,然而术前及术中的出血程度是决定母婴结局的重要因素[4-5]。不同的麻醉方式及介入时机同样影响母婴结局,本研究通过回顾接受全身麻醉及椎管内麻醉下行剖宫产术的前置胎盘产妇,明确不同麻醉方式对母婴结局的影响,为临床麻醉提供理论依据。
1 资料与方法
1.1 一般资料:回顾宁夏医科大学总医院2020年8月至2023年2月期间手术麻醉系统,纳入年龄≥18岁,前置胎盘且在麻醉下行剖宫产术产妇156例。根据首选麻醉方式不同分为全身麻醉组(121例)及椎管内麻醉组(35例)。本研究经宁夏医科大学总医院伦理委员会批准(KYLL20230007)
1.1.1 排除标准:①资料不全者;②ASA分级≥V级者;③术前已明确胎心停止者。
1.2 麻醉方法
1.2.1 全身麻醉:所有产妇充分去氮给氧后,依次予以吸入七氟烷3%~6%、静脉推注瑞芬太尼0.5~2.0 μg/kg、丙泊酚1~2 mg/kg及罗库溴铵0.6~0.9 mg/kg麻醉诱导,并行气管插管或喉罩置入行机械通气,维持呼气末二氧化碳分压(PETCO2)在30~40 mmHg。并予以静脉持续泵注瑞芬太尼0.05~0.20 μg/(kg·min)、丙泊酚3~6 mg/(kg·min)或联合七氟烷1.0%~1.5%维持麻醉。待胎儿娩出并离断脐带后静脉推注舒芬太尼0.2~0.4 μg/kg。
1.2.2 椎管内麻醉:产妇采用左侧卧位,选择L2—L3或L3—L4间隙正中法行腰硬联合麻醉,蛛网膜穿刺成功见脑脊液后于蛛网膜下腔推注0.5%重比重布比卡因10~15 mg,注药后于硬膜外腔置入硬膜外导管,根据术中情况通过硬膜外导管追加1%~2%利多卡因或0.375%~0.750%罗哌卡因维持麻醉。椎管内麻醉后将手术床左倾约15°,防止下腔静脉压迫。所有椎管内麻醉需维持最低T6阻滞平面。
1.3 观察指标:记录产妇一般资料,包括年龄、身体质量指数(BMI)、孕周、是否足月、孕产次、剖宫产次、前置胎盘类型(边缘型、部分型及完全型)、多胎妊娠、胎盘植入、珍贵儿、急诊手术、术前和术后介入治疗(腹主动脉球囊阻断术及子宫动脉栓塞术)及术后住院日。记录母婴转归指标,包括麻醉时间、手术时间、总输液量、是否成分输血、红细胞悬液输注量(输注量≥4 U及输注量≥8 U比例)、血浆量、输注冷沉淀和血小板比例、纤维蛋白原及氨甲环酸比例、总出血量(总出血量≥1 000 mL、总出血量≥5 000 mL及总出血量≥10 000 mL比例)、尿量、低血压及严重低血压比例(血压<80%基础值或血压<60%基础值;排除麻醉所致血压降低)、接受缩宫素≥2种、子宫切除、二次手术、转ICU(重症监护病房)治疗、产妇住院期间死亡率、新生儿Apgar 1 min、5 min评分及评分<7分比例、新生儿科转科及新生儿住院期间死亡率。

2 结果
2.1 2组产妇一般资料的比较:本研究最终共纳入156例产妇,121例产妇首选椎管内麻醉,其中4例产妇中转全身麻醉;35例产妇首选全身麻醉。2组产妇中,全身麻醉组产妇术前接受介入治疗者居多(P>0.05),一般资料组间比较差异无统计学意义(P>0.05),见表1。
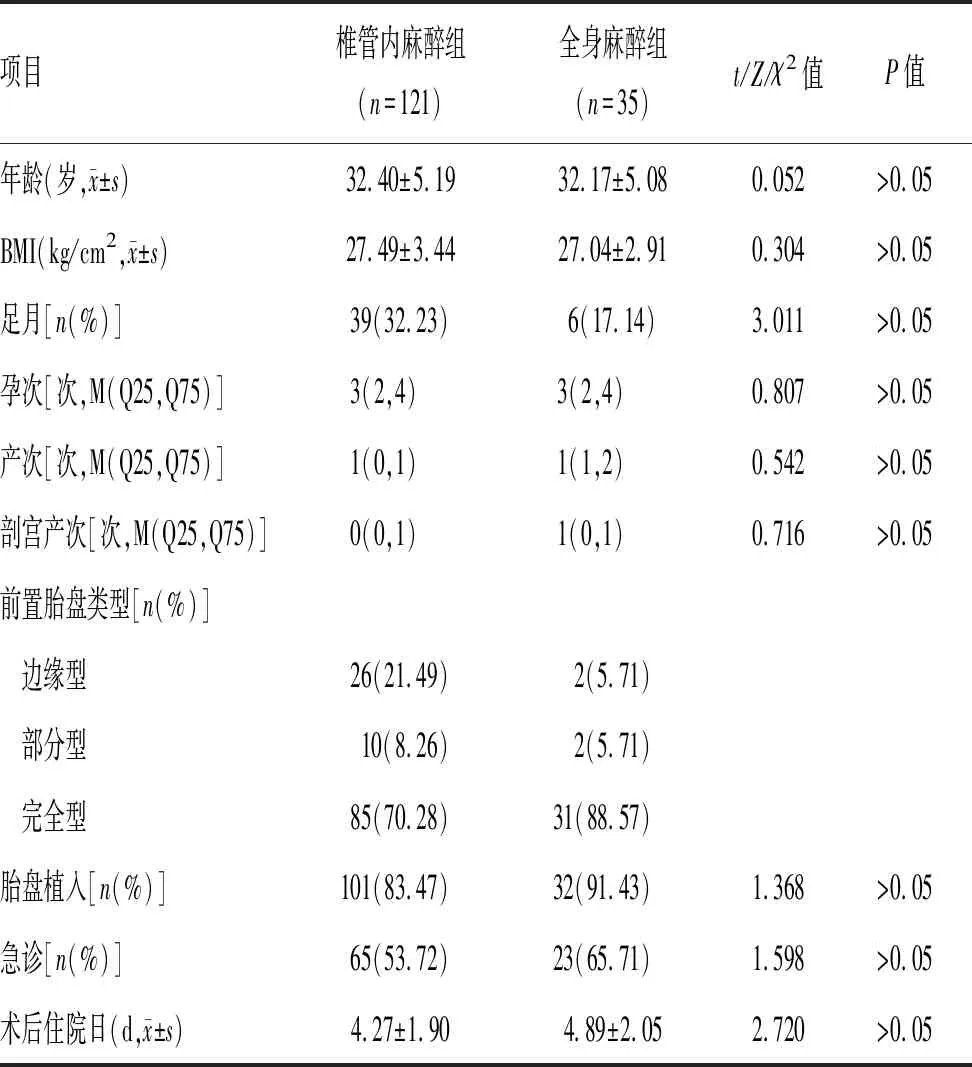
表1 2组产妇一般资料比较
2.2 2组产妇母婴结局指标比较:椎管内麻醉组中,1例接受术后介入治疗,4例接受血小板输注,2例接受纤维蛋白原输注,2例行子宫切除术,2例转ICU,无产妇死亡,1例新生儿死亡;全身麻醉组中,9例接受术前介入治疗,1例接受术后介入治疗,2例接受血小板输注,1例接受纤维蛋白原输注,5例行子宫切除术,2例行二次手术治疗,5例转ICU,无产妇及新生儿死亡。全身麻醉组与椎管内麻醉组比较,产妇手术时间、总输液量、成分输血比例、红细胞悬液输注量≥4U比例、冷沉淀输注比例、术中出血量、术中出血量≥1 000 mL及术中出血量≥5 000 mL比例、ICU转科比例、新生儿1 min及5 min Apgar评分、新生儿科转科率比较,差异均有统计学意义(P<0.05),见表2。

表2 2组产妇母婴结局指标比较
3 讨论
本研究结果表明,椎管内麻醉及全身麻醉均可满足前置胎盘产妇的麻醉需求,但接受全身麻醉的产妇与椎管内麻醉产妇相比,出血量更多、术中输液量及成分输血需求更高、子宫切除及二次手术止血比例更高、母婴转ICU加强监护比例更高,且新生儿1 min 及5 min Apgar评分更低。
前置胎盘产妇剖宫产术的顾虑在于大出血的风险及其对母婴预后的影响[6]。因此,手术的目的在于确保胎儿的分娩安全及产妇顺利的止血[7]。以往因对于前置胎盘出血风险的顾虑,全身麻醉常作为该类产妇剖宫产术的首选麻醉方式。全身麻醉的优势在于可缩短麻醉至胎儿娩出时间、更好地控制循环稳定性、保证气道安全及提供更优的手术条件,使得其在急诊手术、已合并出血及高危出血风险产妇更具优势[8]。但全身麻醉与气道并发症(插管失败及反流误吸)、胎儿暴露麻醉药物(降低Apgar评分)及子宫张力降低(应用吸入性麻醉药物)等因素有关,使得全身麻醉在普通产妇中并非首选麻醉方式[9]。因此,全身麻醉常伴随更低的Apgar评分、更多的术中出血量及更高的新生儿科转科率[10]。本研究中,接受全身麻醉的产妇术中出血量明显增加、总出血量≥5 000 mL比例明显增多、成分输血比例明显增多,且需要更多的血制品如红细胞悬液及冷沉淀支持循环,该结果与Munoz研究结果一致[11]。此外,本研究中9例产妇术前接受介入治疗(腹主动脉球囊阻断术),其在手术中针对性进行球囊充气、放气,为手术止血提供时机并降低子宫切除率及出血相关并发症[12],但考虑介入治疗所需抗凝治疗对椎管内麻醉的影响,从而优先考虑全身麻醉。
椎管内麻醉是剖宫产术常用的麻醉方式,其最小化胎儿对麻醉药物的暴露和气道干预、良好的术中和术后镇痛及产妇清醒并与新生儿进行接触[2]。皇家妇产科学会(RCOG)指南指出,与全身麻醉相比,对于前置胎盘或低位胎盘的产妇接受椎管内麻醉行剖宫产术出血的风险较低[13]。但椎管内麻醉常导致交感神经阻滞致,使外周血管阻力减低并诱发母体低血压,且常需要血管活性药物支持循环。因此,对于已合并出血且伴随严重血流动力学改变的产妇,该麻醉方式并不适用。椎管内麻醉仍是我院临床实践的主要麻醉方式。本研究中,4例产妇接受中转全身麻醉。椎管内麻醉中转全身麻醉可作为高危产妇的首选麻醉方式,在保证产妇舒适度及胎儿安全的基础上,在胎儿娩出后或子宫切除前根据出血量及手术需求中转全身麻醉,确保最大化结合两种麻醉方式的优势[10]。
