外周血红细胞微粒及内皮细胞微粒水平与颈动脉粥样硬化斑块易损性的关系▲
2023-09-07李伟峰刘惠钦范月辉李献军郭春保
李伟峰 刘惠钦 范月辉 李献军 梁 洁 郭春保
(1 石家庄市人民医院神经内科四病区,河北省石家庄市 050000;2 三峡大学第三临床医学院·国药葛洲坝中心医院神经内科,湖北省宜昌市 443002)
脑血管疾病是指脑血管病变所致的脑组织坏死或功能丧失的一类疾病,其具有较高的致残率及病死率,且其发病率呈逐年上升趋势[1-3]。Zhou等[4]的研究显示,2017年脑卒中在我国疾病的死亡原因居于首位,也是导致我国社会负担的主要原因。颈动脉粥样硬化是导致缺血性脑卒中发生的主要危险因素之一,而缺血性脑卒中的发生主要取决于颈动脉粥样硬化斑块的性质[5-7]。因此,早期识别易损斑块对于预测缺血性脑卒中具有重要的临床意义。既往研究表明,红细胞、内皮细胞、单核细胞的微粒在颈动脉粥样硬化的发生和发展中发挥着关键的作用[8]。内皮细胞微粒(endothelial microparticles,EMPs)水平可反映内皮细胞的结构和功能[9]。还有研究显示,冠心病患者红细胞微粒(red blood cell microparticles,RMPs)水平高于非冠心病患者,RMPs水平的上升可缩短血栓形成的时间,进而促进血栓的形成[10]。基于此,本研究探讨外周血RMPs及EMPs水平与颈动脉粥样硬化斑块易损性的相关性,旨在为评估颈动脉粥样硬化斑块的易损性,进而预防缺血性脑卒中的发生提供依据。
1 资料与方法
1.1 临床资料 回顾性分析2017年1月至2020年1月石家庄市人民医院收治的227例颈动脉粥样硬化性狭窄患者的临床资料。纳入标准:(1)符合《颈动脉狭窄诊治指南》中关于颈动脉粥样硬化性狭窄的诊断标准[11],单侧发病;(2)符合颈动脉支架术治疗指征,并行手术治疗;(3)年龄≥18岁;(4)首次发病,既往无脑卒中史;(5)于发病7 d内住院;(6)患者及其家属知情且同意。排除标准:(1)合并非缺血性脑卒中或其他脑血管疾病;(2)合并其他严重疾病;(3)近3个月内使用抗生素、激素、免疫抑制剂等可能影响研究结果的药物者;(4)依从性差者。本研究已通过石家庄市人民医院医学伦理委员会批准。
1.2 研究方法
1.2.1 收集资料:收集研究对象一般资料,包括性别、年龄、体质指数、吸烟史(每天吸烟1支以上且持续半年为有吸烟史)、饮酒史(每个月至少饮酒1次且连续饮酒半年即为有饮酒史)、高血压史、糖尿病史、高脂血症史,以及收缩压、舒张压、空腹血糖、总胆固醇、三酰甘油、HDL、LDL检测结果。
1.2.2 颈动脉狭窄程度及斑块性质的评估:(1)采用彩色多普勒超声诊断仪(Philips公司, 型号:CX50)的3 MHz~12 MHz线阵探头及1 MHz~5 MHz凸阵探头对患者的颈动脉狭窄程度进行检查。嘱患者平卧、头略偏向对侧,充分暴露颈部后由近心端至远心端扫查双侧颈总动脉、颈内动脉的纵断切面及横断切面。分别用二维灰阶显像观察血管的形态学改变,以及管壁有无斑块和斑块的大小、位置、形态、超声声像学特征。计算颈动脉狭窄率,颈动脉狭窄率(%)=(狭窄远端正常直径-狭窄端最窄内径)/狭窄远端正常直径×100%[11]。(2)采用造影机(Philips公司,型号:FD20型)对斑块性质进行检查,采用Seldinger技术穿刺右股动脉,用6F猪尾导管行主动脉弓部非选择性颈动脉造影,再用6F-JR4导管行双侧颈动脉造影[12]。其中0级为斑块内无比对剂进入;1级为斑块内有少量比对剂进入;2级为斑块内有中量比对剂进入;3级为斑块内有大量比对剂进入。其中2~3级为易损性斑块,0~1级为稳定斑块。根据颈动脉超声造影结果将患者分为稳定斑块组(71例)和易损斑块组(156例)。
1.2.3 外周血RMPs及EMPs水平检测:治疗前,采集患者外周血5 mL,以3 000 r/min离心5 min后取上清液,再在4 ℃条件下以6 500 r/min离心10 min,获得贫血小板血浆,将贫血小板血浆悬浮到PBS中,制成悬液。将悬液放入流式细胞仪(Beckman Coulter Life Science公司,型号:EPICS-XL)以检测外周血RMPs和EMPs水平,检测试剂盒购于广州锐博生物技术有限公司(批号:20161125、20170034)。
1.3 统计学分析 采用SPSS 22.0软件进行统计学分析。计量资料以(x±s)表示,组间比较采用两独立样本t检验;计数资料以例数(百分比)表示,组间比较采用χ2检验;采用Spearman法进行相关性分析;采用多因素Logistic回归模型分析颈动脉易损斑块形成的影响因素;绘制受试者工作特征(receiver operating characteristic,ROC)曲线分析外周血RMPs、EMPs水平评估颈动脉易损斑块形成的效能。以P<0.05为差异具有统计学意义。
2 结 果
2.1 稳定斑块组和易损斑块组患者一般资料的比较 易损斑块组的男性比例、年龄、收缩压、舒张压均大于或高于稳定斑块组(均P<0.05),两组其他临床资料差异均无统计学意义(均P>0.05)。见表1。
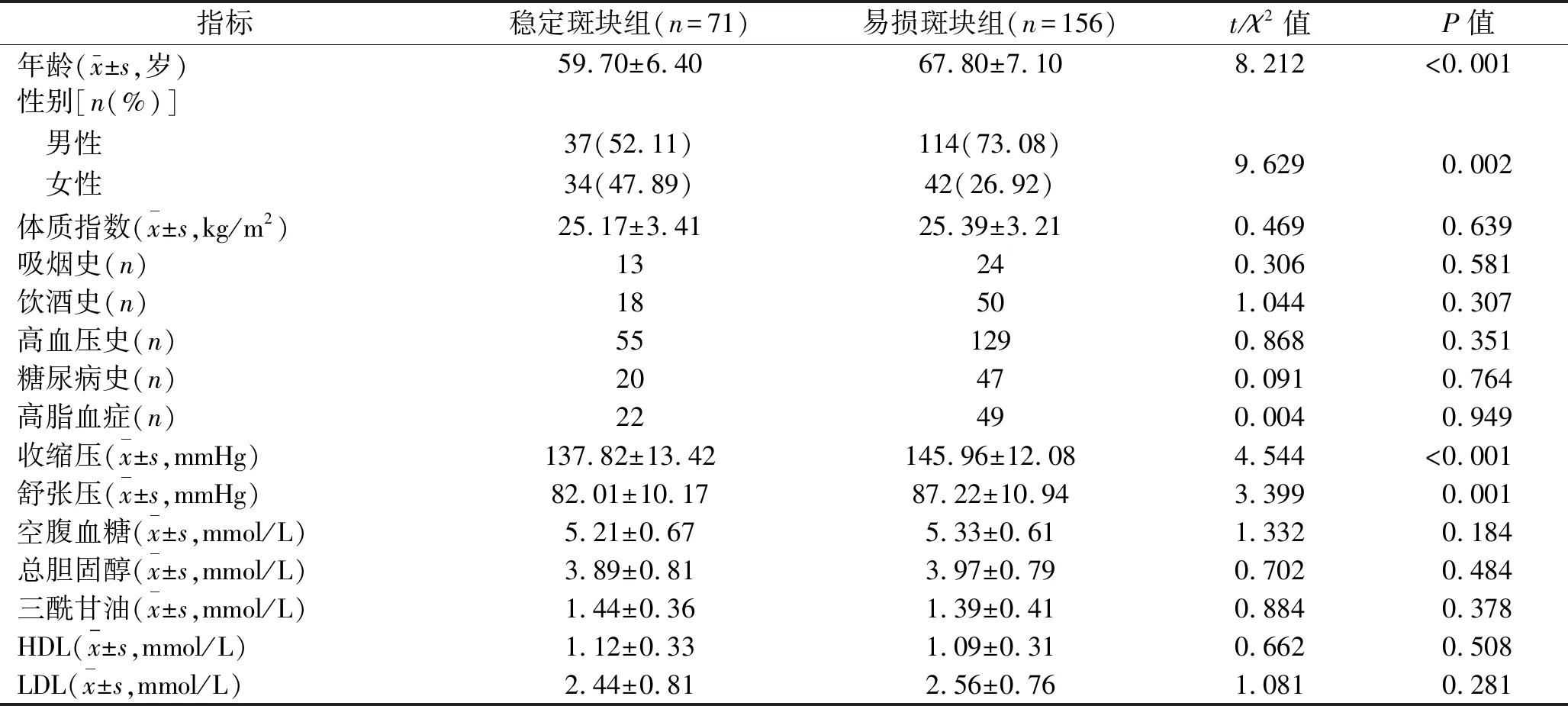
表1 稳定斑块组和易损斑块组患者一般资料的比较
2.2 稳定斑块组和易损斑块组患者外周血RMPs及EMPs水平的比较 易损斑块组患者外周血RMPs及EMPs水平均高于稳定斑块组(均P<0.05)。见表2。
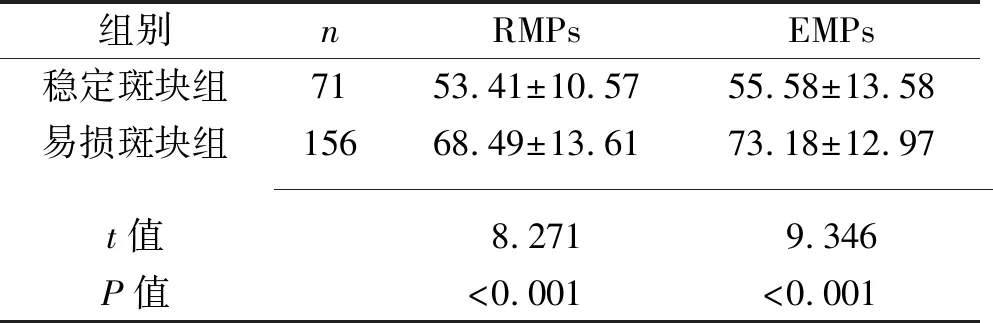
表2 稳定斑块组和易损斑块组患者外周血RMPs及EMPs水平的比较(x±s,%)
2.3 颈动脉易损斑块形成影响因素的多因素分析 以颈动脉易损斑块形成情况为因变量(颈动脉易损斑块形成:是=1,否=0),将2.1和2.2的指标作为自变量(赋值:男性=1,女性=0;年龄≥67.8岁=1,年龄<67.8岁=0;收缩压≥145.96 mmHg=1,收缩压<145.96 mmHg=0;舒张压≥87.22 mmHg=1,舒张压<87.22 mmHg=0;外周血RMPs水平≥68.49%=1,外周血RMPs水平<68.49%=0;外周血EMPs水平≥73.18%=1,外周血EMPs水平<73.18%=0。年龄、收缩压、舒张压、外周血RMPs和EMPs水平均以易损斑块组的平均值作为界定值),进行多因素Logistic回归分析。结果显示,男性是颈动脉易损斑块形成的危险因素(P<0.05)。见表3。

表3 多因素Logistic回归分析结果
2.4 外周血RMPs、EMPs水平与颈动脉狭窄率及颈动脉超声造影分级的相关性 颈动脉粥样硬化性狭窄患者的外周血RMPs、EMPs水平与颈动脉狭窄率及颈动脉超声造影分级均呈正相关(均P<0.05)。见表4。
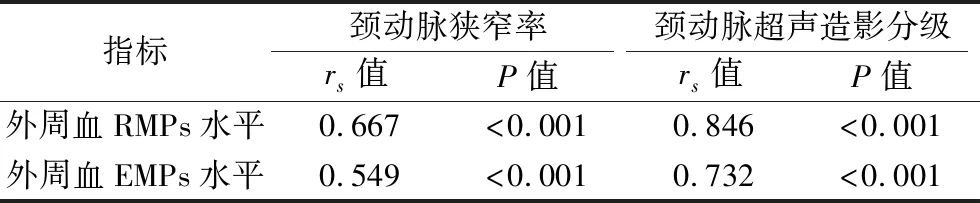
表4 相关性分析结果
2.5 外周血RMPs及EMPs水平评估颈动脉易损斑块形成的价值 RMPs最佳截断值为59.66%时,其评估颈动脉易损斑块形成的曲线下面积(area under the curve,AUC)为0.827;EMPs最佳截断值为61.35%时,其评估颈动脉易损斑块形成的AUC为0.836;两者联合评估颈动脉易损斑块形成的AUC为0.903,且联合评估的AUC大于RMPs和EMPs单独评估的AUC(z=9.144、10.268,均P<0.001)。见表5和图1。
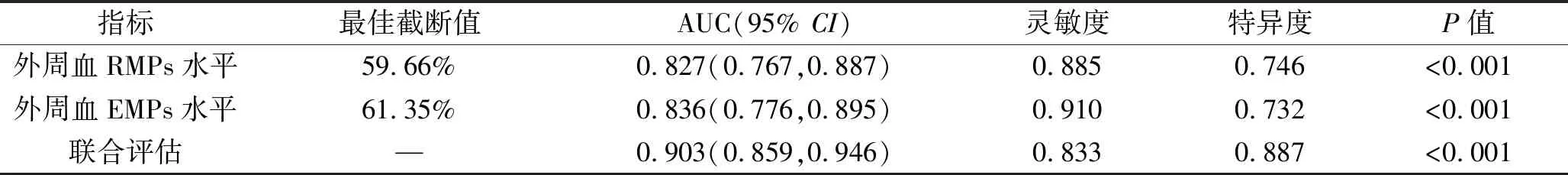
表5 外周血RMPs及EMPs水平评估颈动脉易损性斑块形成的效能
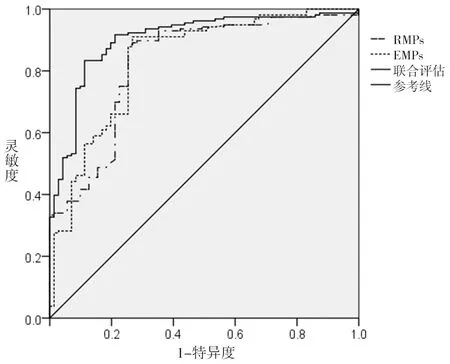
图1 外周血RMPs及EMPs水平评估颈动脉易损斑块形成的ROC曲线图
3 讨 论
研究表明,颈动脉粥样硬化是脑卒中发生和发展的病理基础,而相较于稳定斑块,易损斑块的纤维帽更薄,且脂质核心大,引起的炎症反应也更为严重,因此易损斑块破裂的风险更高,其可导致血栓栓塞的发生率升高[13],且与缺血性脑卒中关系更密切[14]。已有研究表明,血液中的纤维因子、炎症因子、抗凝物质等在动脉粥样硬化发生过程中起着重要作用[15]。微粒主要以出芽的形式从红细胞、内皮细胞、肿瘤细胞等细胞释放至细胞外基质,微粒内包含来源于细胞的蛋白质、RNA、脂蛋白等的物质。研究表明,微粒与炎症反应、免疫功能、血管功能等密切相关,其通过微粒表面蛋白的传递而完成细胞间交流[16]。已有研究发现,微粒具有促炎、激活凝血等作用,是动脉粥样硬化所致缺血性脑血管疾病发生的主要原因,一些学者认为微粒可作为诊断心脑血管疾病的生物学标志物[17]。
受到细胞膜氧化、损伤等刺激后,红细胞可通过胞吐的形式形成微粒。研究发现,在心血管疾病进展过程中,RMPs水平显著上升,且其水平的变化可反映细胞凋亡或活化状态,从而间接反映血管损伤情况[18]。Giannopoulos等[19]发现,相较于正常健康人群,接受经皮冠状动脉介入术治疗的急性ST段抬高型心肌梗死患者外周血RMPs水平显著上升,且其水平与患者预后密切相关。本研究结果显示,相较于稳定斑块组患者,易损斑块组患者的外周血RMPs水平更高,且颈动脉粥样硬化性狭窄患者外周血RMPs水平与颈动脉狭窄率及颈动脉超声造影分级均呈正相关(P<0.05),这提示外周血RMPs水平越高,颈动脉粥样硬化性狭窄患者更易出现易损斑块,其病情也更为严重。
既往研究证实,内皮细胞功能障碍与心血管疾病的发生、发展密切相关,EMPs是心血管疾病、血栓形成的关键因素[20]。研究表明,EMPs表面携带的磷脂酰丝氨酸可促进纤维蛋白原转化为纤维蛋白凝块,进而促进细胞黏附,增加动脉粥样硬化发生风险[21]。此外,EMPs还可与一氧化氮反应,促进一氧化氮的清除,加重内皮细胞的炎症反应,进而通过氧化LDL促进动脉粥样硬化的发生。本研究结果显示,易损斑块组患者的外周血EMPs水平高于稳定斑块组患者,且其水平与颈动脉狭窄率及颈动脉超声造影分级呈正相关(P<0.05)。因此,对于EMPs水平越高的颈动脉粥样硬化性狭窄患者,更应警惕易损斑块的形成。
为进一步探讨外周血RMPs、EMPs水平评估颈动脉易损斑块形成的效能,本研究采用ROC曲线进行分析,结果显示,RMPs最佳截断值为59.66%时,其评估易损斑块形成的AUC为0.827,EMPs最佳截断值为61.35%时,其评估易损斑块形成的AUC为0.836,提示上述两个指标在评估颈动脉粥样硬化性斑块易损性中均具有一定的效能。此外,两者联合评估的AUC为0.903,高于单一指标的AUC,说明联合评估的效能更高。在临床工作中,可通过检测颈动脉粥样硬化性狭窄患者外周血RMPs、EMPs水平以评估其斑块的性质,及时干预从而降低缺血性脑卒中的发生风险。本研究的单因素分析结果显示,易损斑块组的男性比例、年龄、收缩压、舒张压,以及外周血RMPs水平、EMPs水平均大于或高于稳定斑块组,但多因素Logistic回归分析结果显示,只有男性是颈动脉易损斑块形成的危险因素,而外周血RMPs与EMPs水平并不是颈动脉易损斑块发生的影响因素。原因可能是本研究样本量较小,结果存在偏倚,故相关结果仍需进一步研究的验证。
综上所述,与存在稳定斑块的患者相比,存在易损斑块的颈动脉粥样硬化性狭窄患者外周血RMPs及EMPs水平更高,两者与患者颈动脉狭窄程度及斑块易损性相关,联合检测RMPs及EMPs水平在评估颈动脉粥样硬化斑块易损性中具有一定的临床价值。但本研究也存在以下不足:(1)本研究为单中心研究,样本量较小,结果可能存在偏倚;(2)未对患者进行随访以分析外周血RMPs及EMPs水平在评估患者预后中的临床价值。因此,今后仍需深入研究以进一步探讨。
