髓母细胞瘤患儿术后小脑缄默综合征危险因素分析
2023-09-04朱瑞芳仲丽芸
朱瑞芳,仲丽芸,宫 剑
首都医科大学附属北京天坛医院,北京 100070
小脑缄默综合征(CMS)是儿童后颅窝肿瘤开颅术后常见的并发症,尤其多见于髓母细胞瘤患儿,发生率为30%~39%[1-3],术后CMS 的潜伏期为1~6 d,以缄默为特征性表现,其他常见症状包括认知功能障碍、共济失调、构音障碍、淡漠、情绪不稳、厌食、大小便障碍等[4-5],缄默症状往往是可逆的,持续时间从数天至数月不等,但部分语言、认知及运动障碍可持续存在[6]。目前,有关儿童后颅窝肿瘤术后并发CMS 的具体机制尚无定论,Van Baarsen 等[7]认为任何可能导致小脑-大脑间“语言通路”中断的病损都有可能是导致CMS 发生的危险因素,主要包括小脑齿状核水肿或损伤、脑干受病变侵犯或压迫、小脑蚓部切开、后颅窝肿瘤性质、脑积水和包括脑脊膜炎、脑脊髓炎在内的各种中枢神经系统感染,甚至精神因素。由于髓母细胞瘤恶性程度较高,且位于后颅窝第四脑室,向前可压迫脑干,常造成梗阻性脑积水,手术切除过程中多需切开小脑蚓部并影响小脑齿状核,因此,髓母细胞瘤患儿是术后出现CMS 的常见人群[8]。根据国内外髓母细胞瘤治疗指南,患儿术后需尽快开展后续放化疗,但临床发现,术后发生CMS 的患儿伴有不同程度的冷漠、躁动、易怒等情绪不受控表现,严重影响其治疗的连贯性[9]。因此,本研究旨在通过回顾性分析髓母细胞瘤患儿的病例信息,明确术前影像特征及术中情况与术后发生CMS 的相关性,并针对患儿术后语言功能康复的护理措施进行讨论。
1 对象与方法
1.1 研究对象
回顾性分析2019 年4 月—2022 年3 月就诊于首都医科大学附属北京天坛医院小儿神经外科并接受肿瘤切除手术的髓母细胞瘤患儿158 例。纳入标准:1)年龄≤18 岁;2)术前头部CT 及MRI 影像资料完整;3)术后病理学诊断明确为髓母细胞瘤;4)术后病程记录资料完整;5)无合并其他影响患儿智力及语言功能的疾病。以Iceland Delphi 共识[10]为评判标准,根据术后病程病历记录情况将入组患儿分为CMS 组及非CMS 组。
1.2 资料收集方法
入组患儿均行肿瘤切除手术,手术入路主要采用枕下后正中入路或枕下后正中左拐(或右拐)开颅肿瘤切除术,术后肿瘤标本均进行病理诊断。通过本院电子病历系统及影像系统采集患儿性别、年龄、影像学资料、手术记录及术后病程记录等病例信息。根据头部MRI 影像诊断,统计肿瘤最大径≥5 cm、术前发生三脑室前疝、枕骨大孔结构拥挤、肿瘤浸润或压迫脑干、肿瘤浸润第四脑室、肿瘤浸润小脑上蚓部、肿瘤浸润右侧(或左侧)小脑半球、肿瘤浸润脑桥、幕上脑积水等患儿例数,并记录手术时长及术中出血量。
1.3 统计学方法
采用SPSS 20.0 软件进行统计学分析,符合正态分布的定量资料以均数±标准差(±s)表示,不符合正态分布的定量资料以中位数(四分位数)[M(P25,P75)]表示,定性资料以例数、百分比(%)表示。组间比较采用独立样本t检验、秩和检验、χ2检验、Fisher 精确概率法检验。采用Spearman 相关性分析探索年龄、性别、术前影像特征、手术时长、术中出血等因素与CMS 发生的相关性。以P<0.05 为差异有统计学意义。
2 结果
2.1 患儿一般资料
158 例患儿中,男109 例,女49 例;中位年龄为7.00 岁;手术时长为(302.57±74.50)min;术中中位出血量为200 mL;30 例(19.0%)患儿出现三脑室前疝,44 例(27.8%)出现枕骨大孔结构拥挤,25 例(15.8%)出现肿瘤浸润或压迫脑干,147 例(93.0%)出现肿瘤浸润第四脑室,99 例(62.7%)出现肿瘤浸润小脑上蚓部,17 例(10.8%)出现肿瘤浸润右侧小脑半球,16 例(10.1%)出现肿瘤浸润左侧小脑半球,9 例(5.7%)出现肿瘤浸润脑桥,135 例(85.4%)出现幕上脑积水。发生CMS 患儿30 例,占所有入组患儿的19.0%,术后发生CMS 患儿年龄明显小于非CMS 患儿,其他资料比较详见表1。
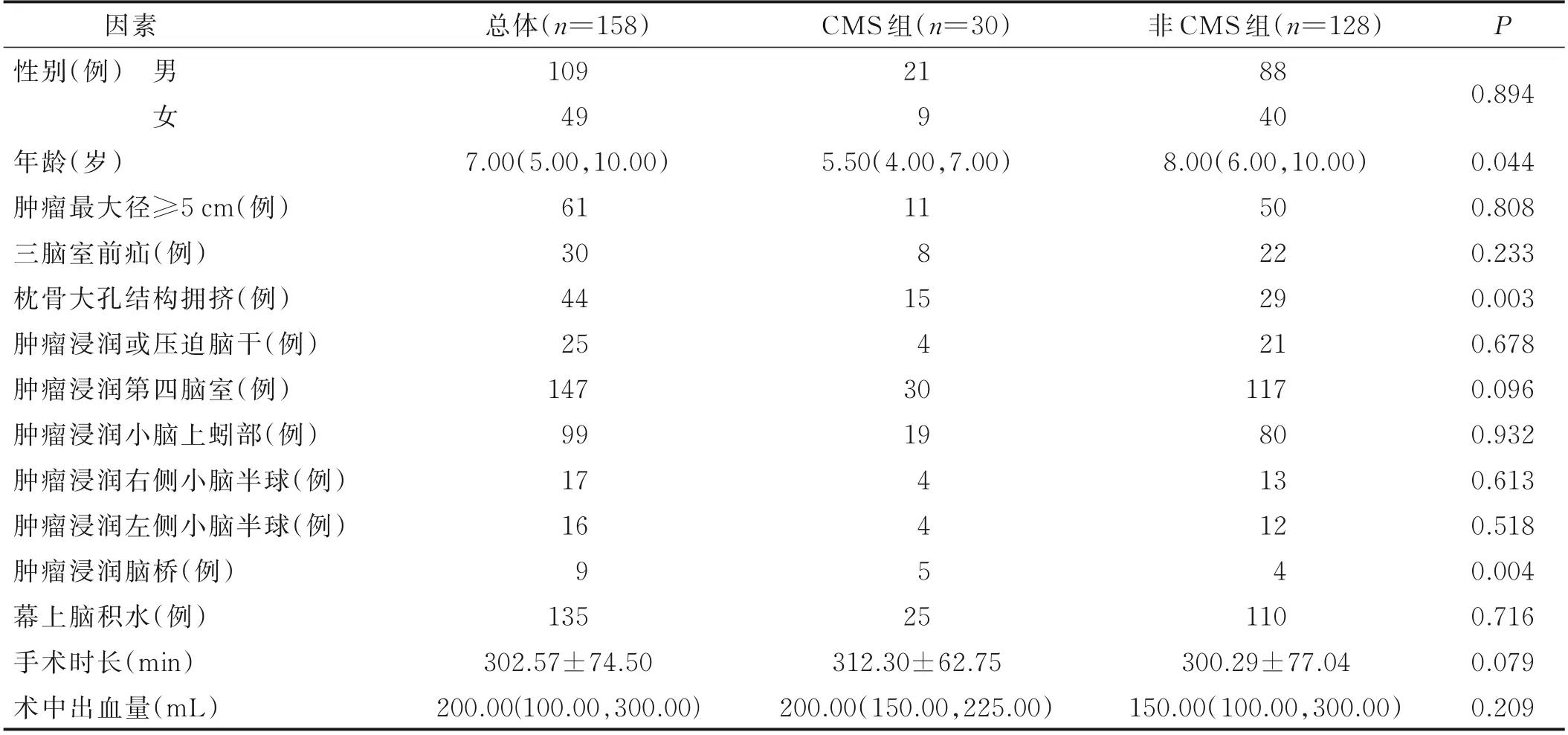
表1 术后发生CMS 患儿和非CMS 患儿一般资料比较
2.2 相关性分析(见表2)

表2 变量与术后发生CMS 的相关性分析
3 讨论
髓母细胞瘤是最常见的儿童恶性脑肿瘤之一[11]。本研究集中分析髓母细胞瘤术后患儿CMS 组与非CMS 组性别和年龄分布、术前MRI 影像报告中常见解剖特征及诊断,其中术后发生CMS 患儿年龄明显低于非CMS 组患儿,术前影像检查提示出现枕骨大孔结构拥挤和肿瘤浸润脑桥的患儿在CMS 组患儿中占比明显高于非CMS 组患儿;相关性分析提示年龄、术前影像出现枕骨大孔结构拥挤和肿瘤浸润脑桥与CMS发生明显相关。
基于现有的文献报道,术后CMS 的发病机制由多因素共同参与,髓母细胞瘤患儿术后CMS 的发病率比同部位的星形细胞瘤或室管膜瘤高2~3 倍,但其生物学机制暂不清楚[12-13]。Van Baarsen 等[5]研究表明,该综合征的重要危险因素包括肿瘤压迫脑干、术前语言障碍、家庭的低社会经济水平和左利手。一项对33 例后颅窝中线肿瘤患儿的研究显示,术前和术后的易怒表现、髓母细胞瘤组织病理学诊断、肿瘤最大径超过45 mm、小脑上脚受累以及小脑蚓部切除是引起CMS 的独立危险因素,男患儿对术后CMS 有明显较高的易感性[14]。由于齿状核、小脑上脚和齿状丘脑通路而引起的短暂性缺血和水肿可能导致CMS 的发生[14],双侧齿状丘脑束的损伤可能是缄默发生的关键,直接的小脑损伤可能是缄默后持续出现相关功能缺陷的原因。虽然缄默症状通常被认为是短暂、可恢复的,但语言功能障碍是持续的,在受CMS 影响的儿童中,语言能力的完全恢复并不常见[15-17]。多数CMS 患儿都会有长期后遗症,一般情况下,CMS 恢复过程中,首先是精神症状和小脑半球性运动障碍逐渐好转,尿潴留消失,随后病人进食增加,口咽肌的功能逐渐恢复,最后才是语言功能的恢复,绝大多数患儿缄默症状消失后遗留有不同程度的构音障碍[18-19]。
语言康复在CMS 病人康复锻炼中至关重要,但既往研究及临床实践中针对儿童CMS 髓母细胞瘤术后系统、完善的语言康复锻炼模式报道较少。本研究团队针对神经外科小儿病区护理工作特点并结合工作经验提出如下术后病区护理程序,评估包括病人失语原因、类型、程度及听、说、读、写能力,采取针对性的个体化训练方法,根据病人反应,将其分为3 个等级:有反应,即对语言诱导、听力刺激和各种表情动作反应快;反应迟钝,即对各种诱导、刺激反应缓慢;无反应,即对各种诱导、刺激均无反应。评估的同时观察病人对哪种刺激方式较为敏感、更容易接受,根据具体情况确定交流方式、语言表达训练内容和方法。根据语言评估结果,责任护士以一对一的形式对病人进行术后语言训练、复述词句、阅读练习及非语言交流训练。第1 阶段,根据病人反应进行不同干预方法训练,针对有反应及反应迟钝病人,指导病人做口腔操、舌运动、发音训练;第2 阶段,进行复述词句训练,从单字、单词练习,如好、不好、要、不要,也可利用鲜艳的图片、熟悉的照片逐渐进行较长句的对话,顺序为单词、词组、短句发音,适当提示,如说“吃”,病人多会接着说“饭”,最后说出完整单词“吃饭”;第3 阶段,进行阅读练习,读大标题、杂志、喜爱的书等加速语言功能恢复的训练;第四阶段,进行非语言交流训练,针对病人的紧张、恐惧心理,采用心理危机干预法ABC 法,即心理急救、稳定情绪(A)、行为调整(B)、认知纠正(C),并与病人进行肢体接触,让病人感受到护士能理解其处境和心理,经常给病人放其喜欢的音乐节目刺激病人语言能力的提高,在训练过程中注意声音由轻到强。
4 局限性
本研究存在的局限性:第一,本研究仅集中分析髓母细胞瘤患儿术前影像特征,评判结果来源于影像诊断报告,主观性较强;第二,手术因素仅纳入手术时长与术中出血情况,缺乏术中具体情况如小脑蚓部的切除程度、肿瘤与四脑室底的粘连程度、肿瘤是否残留等;第三,仅针对CMS 患儿长期语言功能障碍提出术后病房护理措施,缺乏相应的效果验证。本研究团队将结合患儿术前临床及影像学特征,关注CMS 高危人群,进行超早期综合性干预,并制定语言功能康复问卷对护理干预人群进行定期随访,进一步明确促进儿童后颅窝肿瘤术后CMS 病人尽早康复的护理介入时机,为探索儿童后颅窝肿瘤术后CMS 的临床特征和有效康复手段积累可靠的临床资料。
5 小结
髓母细胞瘤患儿术后CMS 的发生与年龄、枕骨大孔结构拥挤及肿瘤浸润脑桥相关,本研究结果显示经过语言康复治疗能安全、有效地改善缄默状况,也增强了患儿及家属的自信心,有利于疾病的康复,提高患儿的生活质量。但本研究发现随访6 个月后仍有部分患儿处于缄默状态,这可能与护理干预时间较短有关,对于缄默程度重的患儿如何进行有效的延续性护理干预,应加强早期护理干预的循证研究,使更多患儿受益,有待进一步研究探索。
