肩周炎MRI 征象与其临床分期的关系
2023-08-31魏骥荣
魏骥荣,唐 维
(长沙市第四医院医学影像科 湖南 长沙 410006)
肩周炎,俗称凝肩、锁肩风或冰冻肩。患者的临床表现主要为肩关节主动和被动的活动受限,以外旋为主[1]。肩周炎主要好发于50 岁左右中老年人,以女性患者多见[2]。目前临床常通过体格检查和肩关节镜来诊断肩周炎。肩周炎的体格检查多与钙化性肌腱炎、肱二头肌长头肌腱炎等其他疾病相似,肩关节镜检查是一种有创的临床操作[3],而MRI 因其成像组织分辨率高和多方位显示解剖位置的特点,在诸多影像检查技术中,具有得天独厚的优势[4]。本研究回顾性分析和探讨肩周炎MRI 征象(腋窝关节囊厚度、喙肱韧带厚度以及喙突下脂肪三角受累情况)与肩周炎之间的关系,以期进一步提高对本病的认识及影像诊断水平。
1 资料与方法
1.1 一般资料
选取长沙市第四医院2016 年8 月—2022 年8 月经临床诊断为肩周炎的72例患者作为观察组,其中女性48例,男性24 例,年龄45 ~58 岁,平均年龄(52.00±4.27) 岁。选取同时期相匹配的正常健康志愿者12 名作为对照组,其中女性8 名,男性4 名,年龄42 ~66 岁,平均年龄(53.00±6.44)岁。两组一般资料比较差异不具有统计学意义(P>0.05),有可比性。根据美国肩周外科学会制定标准[5],将观察组患者分为三期:①疼痛期(Ⅰ期,16 例),持续2 ~9 个月;②僵硬期(Ⅱ期,40 例),持续4 ~12 个月;③缓解期(Ⅲ期,16 例),持续5 ~12 个月。
纳入标准:①所有病人均经临床和关节镜证实并排除明确感染、骨折、肩袖损伤、肿瘤病史及其他相关病史;②肩关节疼痛和活动受限大于4 周;③肩关节在两个或两个以上方向被动活动受限超过30°,主动和被动活动受限程度相一致。排除标准:①患者既往有肩关节感染、骨折、肩袖损伤、肿瘤病史,根据相关文献报道[7],需排除糖尿病、甲亢、甲减等引起肩周炎的全身性疾病;②患者肩关节主动活动与被动活动受限程度不一致;③ 有磁共振检查禁忌者,如体内金属植入物等。
肩周炎临床诊断标准:美国骨科医师学会关于肩周炎的诊断标准[6]:患者出现肩部疼痛、关节活动受限或僵硬;肩部活动受限,以外展、上举、内旋、后伸较为明显;肩关节周围出现广泛压痛,或伴有肩部肌群萎缩;X 线检查常常无明显异常,需要排除明确感染、骨折、肩袖损伤、肿瘤病史及其他相关病史。
1.2 方法
所有入选者均经MRI 诊断,使用GE Signal 3.0T 超导型磁共振设备,成像线圈为肩关节专用线圈。将患者的肩关节部位充分显露、固定,患者取平卧位,头部先进,线圈中心位置放置在肱骨头下部3 cm 位置,取中立位。所有患者均选用4 个标准序列,即斜冠状位脂肪抑制PDWI,横轴位T1WI,横轴位脂肪抑制PDWI,斜矢状位脂肪抑制PDWI。①斜冠状位扫描范围:前到喙突前缘,后到肩胛冈后缘,定位线平行于冈上肌腱长轴;②斜矢状位扫描范围:内到喙突基底部,外到包括肱骨头外侧缘,定位线垂直于冈上肌腱长轴。③横轴位扫描范围:上到肩锁关节上方,下到肩关节腋囊下方,定位线垂直于盂肱关节腔。扫描参数:扫描层厚/层间距为4 mm/1 mm,扫描矩阵320×224,PDWI 序列TR/TE 为2 600 ms/43.7 ms,T1WI 序列TR/TE 为250 ms/14.7 ms。MRI 图像数据的测量均由2 名MRI 影像专业医师共同完成,取2 次测量平均值为结果,如2 次测量结果差别较大,由本科室一名主任医师决定。
1.3 观察指标
测量和观察的指标包括:①斜冠状位脂肪抑制PDWI 上测量肩胛盂腋窝关节囊最宽部分,测量时垂直于相邻肱骨干骨皮质(见图1a、图2a);②斜冠状位脂肪抑制PDWI 上测量喙肱韧带最宽厚度,测量时垂直于该韧带(见图1b、图2b);③斜矢状位脂肪抑制PDWI上计算喙突下脂肪三角被瘢痕组织取代比例,喙突下脂肪三角被定义前上方为喙突,上界为喙肱韧带及后下方为关节囊的三角形区域,在PDWI 斜矢状位上显示等或稍低信号,在PACS 工作中勾勒后自动计算面积;而瘢痕组织在取代脂肪三角在PDWI 斜矢状位上表现为不规则稍高信号,在PACS 系统勾勒后自动计算面积,具体计算公式为:瘢痕组织取代面积/喙突下脂肪三角总面积×100%(见图1c、图2c)。
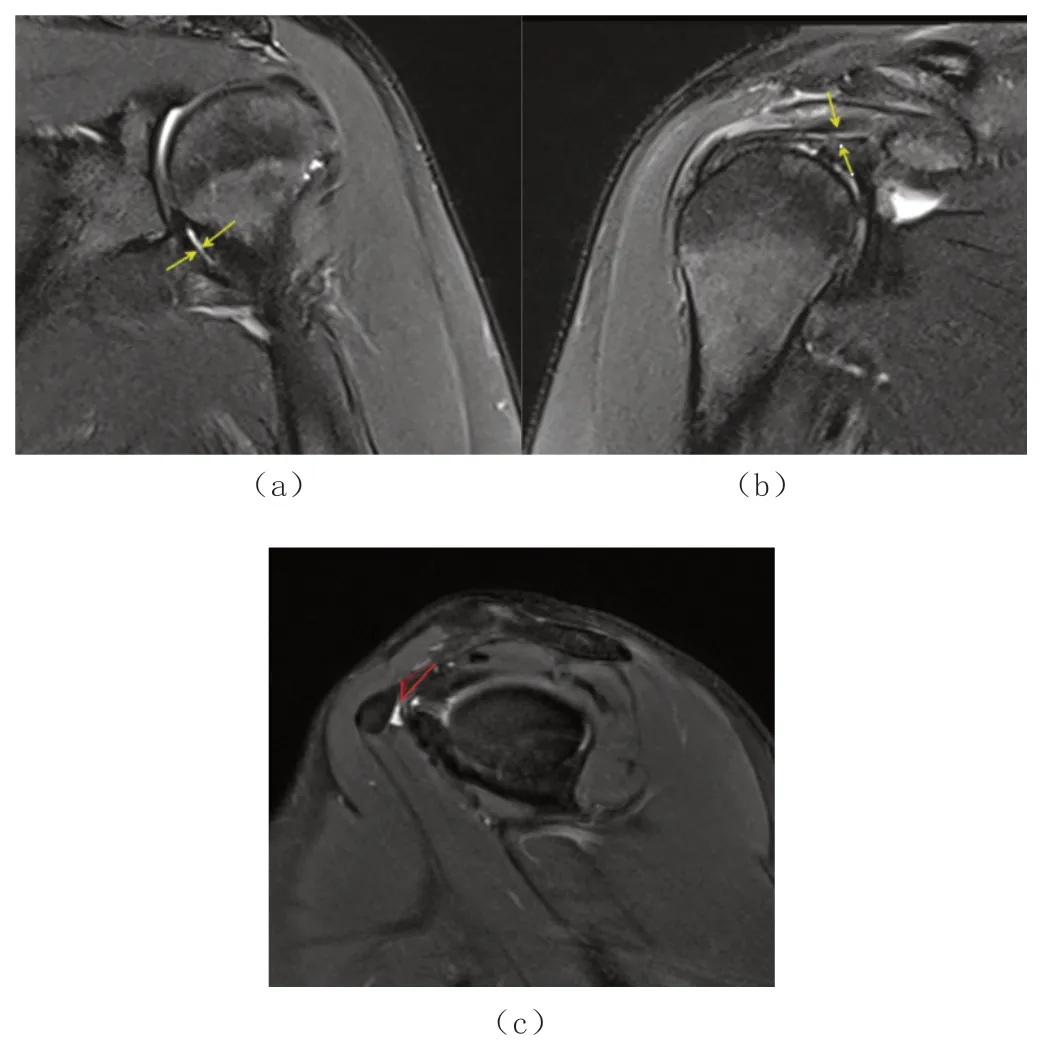
图1 对照组腋窝关节囊、喙肱韧带、喙突下脂肪三角被瘢痕组织取代

图2 对照组腋窝关节囊、喙肱韧带、喙突下脂肪三角被瘢痕组织取代
1.4 统计学方法
采用SPSS 22.0 统计软件分析数据,符合正态分布的计量资料以均数±标准差(±s)表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 斜冠状位腋窝关节囊厚度对比
观察组中腋窝关节囊厚度为2.84 ~6.78 mm,平均(4.57±0.93)mm,对照组腋窝关节囊厚度为1.17 ~2.09 mm,平均(1.86±0.15)mm,观察组腋窝关节囊的平均厚度显著大于对照组(t=10.023,P<0.001)。观察组Ⅰ期腋窝关节囊平均厚度为(3.65±0.38)mm,Ⅱ 期平均(4.57±0.59)mm,Ⅲ期平均(5.47±1.10) mm。斜冠状位关节囊厚度进行两两比较,差异均显著(P<0.001),见表1、表2。观察组中斜冠状位腋窝关节囊厚度Ⅰ 期与Ⅱ期的ROC 曲线图见图3,诊断为Ⅱ期肩周炎的腋窝关节囊临界值为4.00 mm,敏感性和特异性分别为92.5%和93.7%;观察组中Ⅱ期与Ⅲ期的ROC 曲线图见图4,诊断为Ⅲ期肩周炎的腋窝关节囊临界值为5.56 mm,敏感性和特异性分别为68.8%和100.0%。
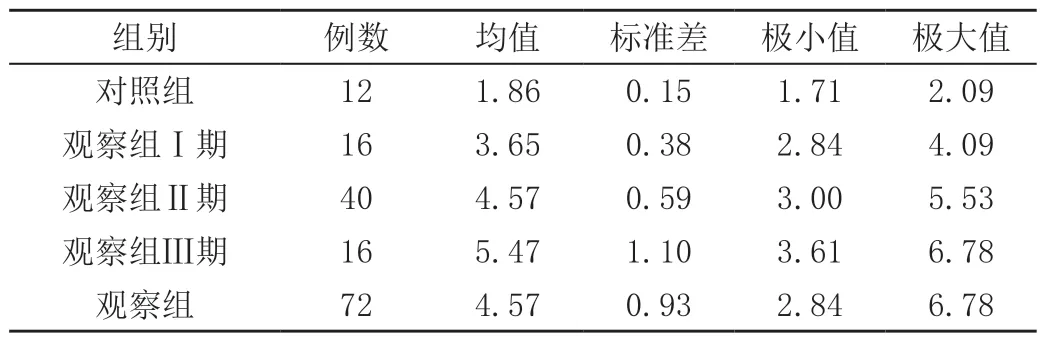
表1 斜冠状位腋窝关节囊厚度 单位:mm

表2 斜冠状面腋窝关节囊厚度比较

图3 肩周炎Ⅰ期与Ⅱ期腋窝关节囊厚度ROC 曲线图
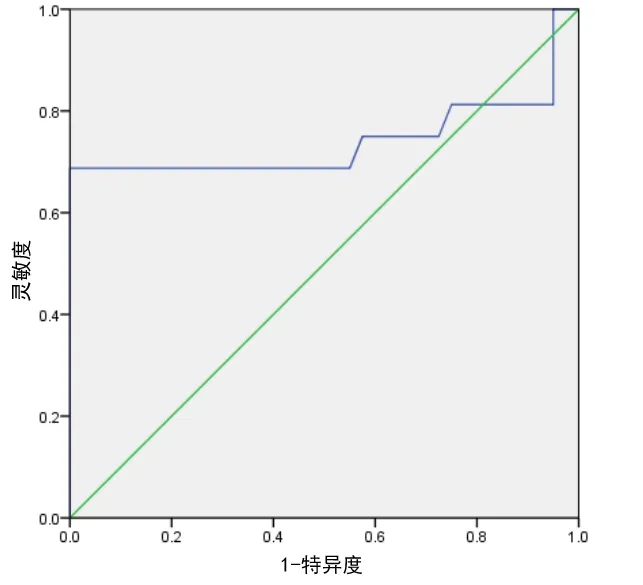
图4 肩周炎度Ⅱ期与Ⅲ期腋窝关节囊厚度ROC 曲线图
2.2 斜冠状位喙肱韧带厚度对比
观察组喙肱韧带厚度为3.20 ~6.15 mm,平均(4.47±0.67)mm,对照组斜冠状位喙肱韧带厚度为1.74 ~2.19 mm,平均(1.96±0.15)mm。观察组中喙肱韧带的平均厚度大于对照组,差异有统计学意义(P <0.001),见表3。Ⅰ期斜冠状位喙肱韧带厚度平均(4.28±0.52) mm、Ⅱ期(4.38±0.57)mm、Ⅲ期(4.89±0.88)mm,两两比较差异不具有统计学意义(P>0.05),见表4。

表3 斜冠状位喙肱韧带厚度 单位:mm
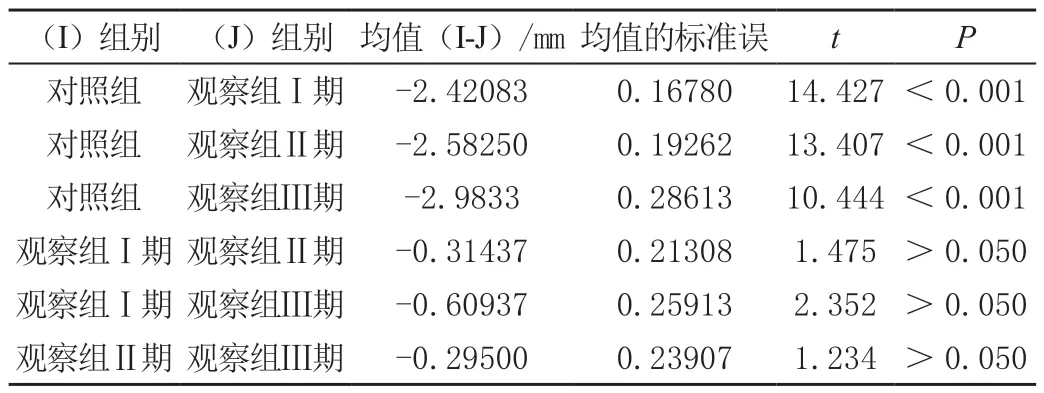
表4 斜冠状位喙肱韧带厚度比较
2.3 喙突下脂肪三角被取代率比较
观察组喙突下脂肪三角被瘢痕组织所取代比例为51.03%~83.95%,平均(69.04±9.59)%,对照组喙突下脂肪三角被瘢痕组织所取代比例为16.39%~34.39%,平均(27.44±5.86)%,对照组与观察组对比,差异有统计学意义(P<0.001),见表5。Ⅰ期喙突下脂肪三角被取代率平均(72.27±9.03)%、Ⅱ期(67.08±9.42) %、Ⅲ期(70.72±9.92)%,两两比较差异不具有统计学意义(P>0.05),见表6。
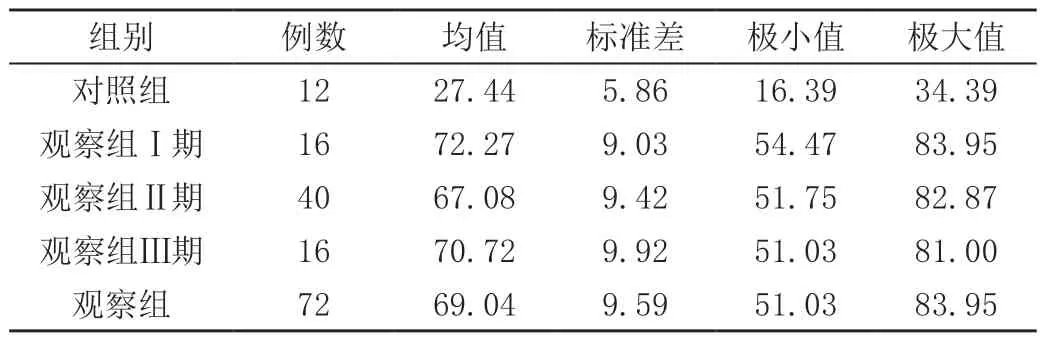
表5 喙突下脂肪三角被瘢痕组织取代率 单位:%
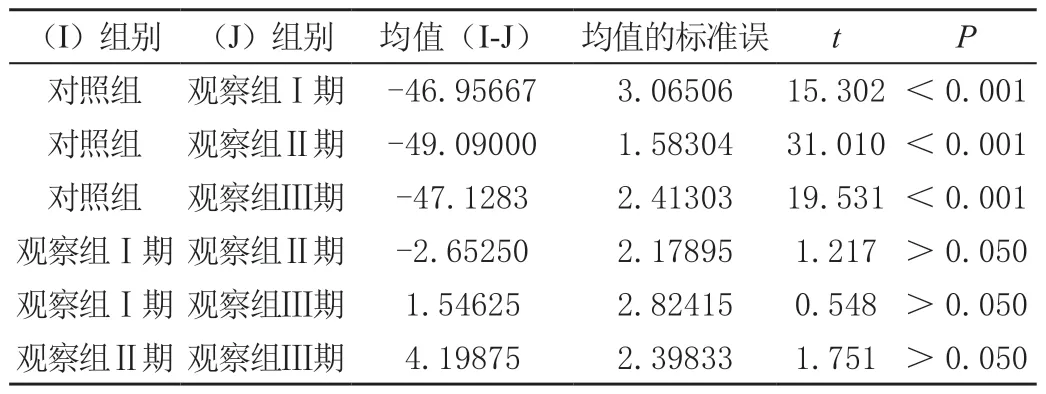
表6 喙突下脂肪三角被瘢痕组织取代率比较
3 讨论
肩周炎为肩关节疼痛的一大原因而受到越来越多的关注。近年来不少人针对肩周炎患者利用MRI 检查对肩关节解剖结构进行研究与测量,为从影像上诊断肩周炎提供了可靠的依据。
3.1 肩周炎的发病机制与病理
1896 年Duplay[8]首先提出肩周炎的炎症学说,认为肩周炎的病因是因为肩峰下滑囊炎所致的盂肱关节周围炎;也有一部分学者提出局部微循环障碍学说,认为在外伤和劳损的因素下,肩关节周围纤维断裂,毛细血管破裂,形成渗出性水肿,加重肩关节微循环代谢障碍,导致肩关节粘连障碍[9]。尽管关于肩周炎的发病机制,大家所持观点不同,但多种观点达成一种共识[10]:肩周炎患者均出现滑膜组织增厚及慢性无菌性炎症,进而粘连,从而限制肩关节运动功能,易发生在缺乏肩袖肌腱加强的区域,如肩袖间隙和腋下区。
3.2 肩周炎的MRI 可量化评价
斜冠状位关节囊厚度:肩周炎患者的关节囊因慢性炎症形成纤维化,关节囊增厚,从而限制肩关节活动度,特别是外旋。因此,腋窝关节囊厚度对于诊断肩关节周围炎具有重要意义。有文献报道[11]腋窝关节囊厚度大于4 mm 即可以诊断为粘连性关节囊炎,也有学者认为使用MRI 肩关节造影,斜冠状面T2加权像,肱骨侧或者肩胛盂侧腋窝关节囊厚度大于3 mm,亦可作为诊断肩周炎标准之一,注射钆剂后明显强化[12]。本研究病例中腋窝关节囊厚度(4.57±0.93)mm 高于对照组(1.86±0.15) mm,对照组与观察组之间部分区段重叠较少,其敏感性与特异性均较高;同时,当腋窝关节囊厚度大于为4 mm时,诊断Ⅱ期肩周炎的敏感性和特异性分别为92.5%和93.7%;当腋窝关节囊厚度大于5.56 mm,诊断Ⅲ期肩周炎的敏感性和特异性分别为68.8%和100.0%。观察组中第3 期患者的斜冠状位腋窝关节囊厚度大于第2 期,第2 期大于第1 期,这可能与肩周炎病程迁延有关,这也可能是肩周炎患者随着病程的延长,关节功能逐渐下降的主要原因,因此本研究中的腋窝关节囊厚度可以作为提示肩周炎临床分期的标准。
斜冠状位喙肱韧带:喙肱韧带起源于喙突基底部外侧缘,经过肩袖间隙,止于肱骨近端大小结节,是肩关节囊的变异增厚,具有典型肩关节囊组织学特征,与盂肱上韧带、盂肱关节囊等周围结构联系紧密[13]。肩周炎患者喙肱韧带增厚,有学者认为可能是肩周炎的肩关节囊炎症波及喙肱韧带致其炎性反应、增厚,冰冻肩患者喙肱韧带缩短、增厚是限制肩关节外旋导致典型临床症状的主要原因,而喙肱韧带的小针刀松解术是治疗的关键[14]。本研究病例中斜冠状位喙肱韧带厚度(4.47±0.67)mm 大于(1.96±0.15)mm,对照组与观察组之间部分区段重叠较少,其敏感性与特异性均较高。同时,观察组中各期患者斜冠状位喙肱韧带厚度统计不具有差异性,故喙肱韧带厚度对肩周炎临床分期不具有指导参考价值。
喙突下脂肪三角征:近年来,越来越多的肩周炎患者通过肩关节镜和开放性手术治疗,一部分学者发现肩周炎的主要发生在肩袖间隙和关节囊,并发现肩周炎患者的肩袖间隙有瘢痕组织形成并挛缩,喙突下脂肪三角被瘢痕组织取代可反映肩周炎肩袖间隙情况[15]。本研究观察组中喙突下脂肪组织被瘢痕组织取代率高于对照组,是诊断肩周炎的一个特征性指标,同时,本研究中观察组中各期喙突下脂肪三角被瘢痕组织取代统计不具有差异性,对肩周炎临床分期不具有指导参考价值。也有少数人报道喙突下脂肪三角被瘢痕组织取代作为诊断肩周炎无明显特异性,认为喙突下脂肪三角被瘢痕组织取代主要在Ⅱ期,认为喙突下脂肪三角被瘢痕组织取代主要是肩周炎僵硬期特有征象[16]。
在影像诊断工作中,对肩周炎患者处于不同时期的腋窝关节囊厚度、喙肱韧带厚度以及喙突下脂肪三角被瘢痕组织取代的客观数据认识,会大大提高放射科医师及临床医师对肩周炎的认识和诊断,使得肩周炎患者能尽早得到治疗。本研究也存在一些不足,如病例较少,没有通过随访得到患者处于肩周炎各期间的MRI 影像资料,以及缺乏治疗后的MRI 影像学资料,进行对比研究。此外本研究中客观数据的应用还需要通过大量临床实践验证。
