Rades评分在脊柱转移瘤患者临床预后预测中的应用价值
2023-08-28张玉容张睿彭国霖蒋欣廷童铃
张玉容,张睿,彭国霖,蒋欣廷,童铃
(宜宾市第一人民医院骨科,四川 宜宾 644000)
恶性肿瘤死亡患者中有30%~70%存在脊柱转移,脊柱转移会增加患者痛苦,降低患者生存质量[1]。近年来,脊柱转移瘤发生率明显上升[2]。肿瘤发生脊柱转移时已是终末期,姑息手术、放化疗等对症治疗是脊柱转移瘤的重要治疗手段[3]。脊柱转移瘤可能因压迫神经导致疼痛和脊柱稳定性下降,患者生存质量明显降低,有效预测患者生存期有助于选择更合理的治疗方式,避免治疗不及时或过度治疗[4]。生存期预测模型广泛用于各类恶性肿瘤患者临床预后预测中,国内外学者已建立脊柱转移瘤的预后预测评分系统,如原始或修订Tokuhashi评分[5]、Tomita评分[6]、Rades评分[7]等,这些预测工具各有优缺点,但结论还不统一[8],这些预后评分系统的有效性有待进一步验证。本研究回顾分析宜宾市第一人民医院2010年1月至2020年12月收治的127例脊柱转移瘤患者的基本资料并随访其预后情况,探讨Rades评分对脊柱转移瘤患者临床结局预测的价值,寻找适合脊柱转移瘤患者临床预后的预测工具,现报告如下。
1 对象与方法
1.1 研究对象 纳入标准:(1)病理检查确诊为脊柱转移瘤;(2)原发病灶明确;(3)临床和随访资料完整。排除标准:(1)诊断不明;(2)确诊后在院外接受过其他治疗;(3)伴有自身免疫疾病。本研究经宜宾市第一人民医院伦理委员会审批通过(2020-YBET-007)。
本研究共127例脊柱转移瘤患者,其中男83例,女44例;年龄24~75岁,平均(48.8±11.4)岁;95例伴有内脏转移;脊柱转移位置:颈椎30例,胸椎66例,腰椎31例;原发肿瘤类型:肺、胃肠、食道、膀胱或胰腺共28例,肝、胆囊或来源不明24例,淋巴、结肠、卵巢或尿道22例,肾脏或子宫19例,直肠20例,甲状腺、乳腺或前列腺14例;病理类型:腺癌91例,鳞癌29例,其他7例。
1.2 研究方法
1.2.1 资料收集 查阅病历资料,收集患者一般信息(年龄、性别、确诊时间等)、治疗方式(手术、放疗或姑息治疗等)、原发肿瘤类型、脊柱外骨转移情况、治疗前卡氏评分(Karnofsky performance status,KPS)、内脏转移情况、身体活动情况、脊髓损伤程度及血液学、影像学检查。所有数据均来自患者病历档案。
1.2.2 Rades预后评分系统[9]Rades预后评分系统纳入6项预后影响因素,包括原发肿瘤类型(乳腺癌8分、前列腺癌7分、骨髓瘤或淋巴癌9分、肺癌3分、其他类型恶性肿瘤4分)、是否存在脊柱外骨转移(有计5分,无计7分)、是否出现内脏转移(是计2分,否计8分)、肿瘤诊断到脊柱转移时间(≤15个月计4分、>15个月计7分)、治疗前能否自由活动(能计7分、不能计3分)及治疗前出现不可自由活动时间(1~7 d计3分、8~14 d计6分、>14 d计8分),所有6项因素评分相加为Rades评分,评分越高说明患者状态越好,王维青[10]将分值20~30分定义为高危组,31~35分定义为中危组,36~45分定义为低危组。
1.2.3 随访与结局 患者出院后定期随访,出院6个月内每2个月随访1次,6个月后每个月随访1次,以门诊随访和电话随访相结合,记录患者生存及复发情况。随访截止日期为2022年6月30日。
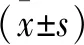
2 结 果
2.1 患者生存情况 127例患者随访时间3~29个月,平均(11.7±4.2)个月,生存时间为(10.2±3.7)个月,随访期内死亡97例,占比76.38%,患者6个月和12个月生存率分别为69.29%和27.56%。
2.2 患者生存时间和生存率比较 Rades评分20~30分、31~35分和≥36分的患者生存时间分别为(7.12±2.66)个月、(11.89±2.22)个月和(17.14±4.91)个月,不同Rades评分的患者生存时间、6个月死亡率和12个月死亡率比较,差异有统计学意义(P<0.05,见表1)。
表1 不同Rades评分的患者生存时间和生存率比较
2.3 Rades评分预测患者生存时间的受试者工作特征曲线 Rades评分预测患者生存时间的受试者工作特征曲线(receiver operating characteristic curve,ROC)曲线下面积(area under the curve,AUC)为0.93(95% CI为0.87~0.99),最佳截断值为36.5,此时约登指数为0.77(见图1)。
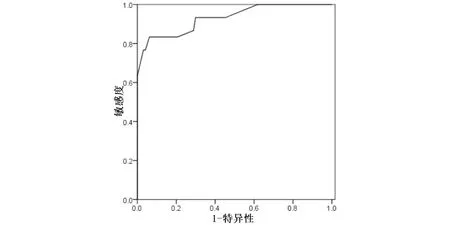
图1 Rades评分预测患者生存时间的ROC曲线
2.4 患者临床预后的单因素分析及多因素Cox回归分析 单因素分析发现:Rades评分分级、治疗方式、原发肿瘤类型、治疗前能否自由活动、是否有脊柱外骨转移、是否内脏转移、肿瘤诊断到脊柱转移时间和治疗前不能自由活动时间等8个指标可能是患者预后的影响因素(P<0.05)。Cox回归显示:Rades评分分级、原发肿瘤类型、治疗前能否自由活动、有无内脏转移和肿瘤诊断到脊柱转移时间是脊柱转移瘤预后的影响因素,Rades评分20~30分和31~35分相对于≥36分的风险比(harzard ratio,HR)分别为41.87和4.73,肺癌和其他癌症相对于骨髓瘤或淋巴瘤的HR分别为10.04和8.48,治疗前能自由活动的HR为0.70,无内脏转移的HR为0.61,肿瘤诊断到发生脊柱转移时间>15个月的HR为0.50(P<0.05,见表2)。若按Rades评分36.5分转化为二分类变量,单因素分析发现Rades评分<36.5和≥36.5的患者实际生存时间分别为8.36(7.68~9.03)个月和24.97(22.82~27.12)个月,但将其纳入Cox回归却发现其并无意义。

表2 脊柱转移瘤患者临床结局影响因素的单因素和Cox回归分析
2.5 Rades评分等相关因素预测患者预后的生存曲线 Rades评分20~30分、31~35分和≥36分的患者6个月生存率分别为45.07%、100%和100%,1年生存率分别为1.41%、26.09%和84.85%;确诊肿瘤到脊柱转移时间≤15个月和>15个月的患者6个月生存率分别为46.58%和100%,1年生存率分别为2.74%和61.11%;有无内脏转移的患者6个月生存率分别为58.95%和100%,1年生存率分别为8.42%和84.38%;治疗前能否自由活动的患者6个月生存率分别为36.67%和98.51%,1年生存率分别为1.67%和50.75%(见图2)。
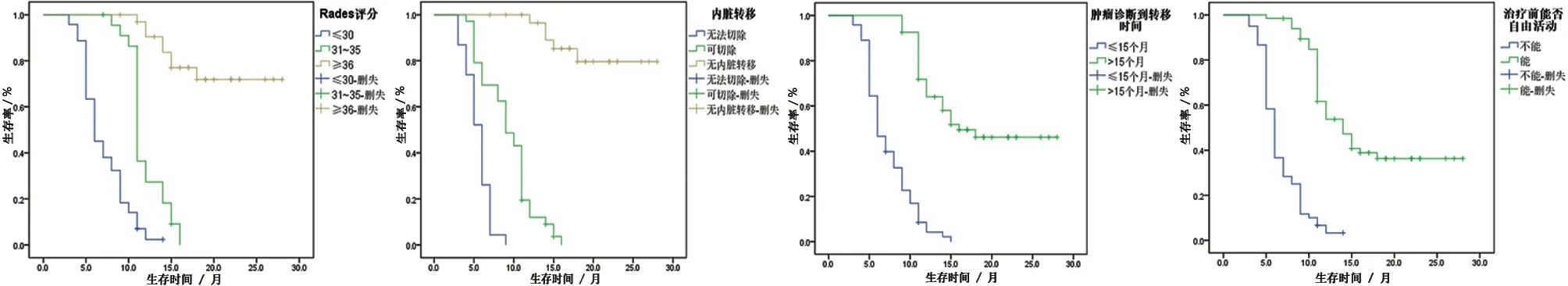
图2 Rades评分及相关因素预测患者预后的生存曲线
3 讨 论
骨转移已是恶性肿瘤患者的重要死亡原因,而骨转移多数为脊柱转移。脊柱转移瘤往往引发骨痛和病理性骨折,大大降低患者生活质量。尽管大部分脊柱转移瘤患者生存时间较短,但治疗所用医疗卫生资源和花费巨大,预测不同脊柱转移瘤患者临床预后和生存时间,可以规避过度医疗风险,有针对性选择治疗手段,降低术后并发症等,对改善患者生活质量和延长患者生存期有着重要意义[11]。影响脊柱转移瘤患者预后的因素多,尽管有学者已提出多种预测模型,但一致性不一,尚无公认最佳的预后评价方法[12],已有研究认为包括Tokuhashi评分、Linden评分和Rades评分等在内的评分系统预测的准确性不一致,但纳入的预后预测因素却有一定雷同之处,其中肿瘤原发部位和内脏转移是脊柱转移瘤预后的关键影响因素[13],仅此两项指标预测预后的准确率也高达90%[14]。Rades评分在国内脊柱转移瘤预后预测的相关研究中应用较少,本研究旨在讨论Rades评分对脊柱转移瘤预后预测的作用。
脊柱转移瘤预后评分系统主要用于预测患者生存期,指导患者诊疗方案的选择。Rades评分纳入6项预后因素,包括原发肿瘤类型、是否存在脊柱外骨转移、是否出现内脏转移、肿瘤诊断到脊柱转移时间、治疗前能否自由活动及治疗前出现不可自由活动时间。和Tokuhashi评分类似,Rades也将原发肿瘤类型和是否内脏转移及脊柱外骨转移等因素作为影响患者预后的重要因素,但评分方式有所不同,Rades评分越低预后越差,而Tokuhashi则是评分越高预后越差。本研究中,以Rades评分20~30分、31~35分和≥36分为界进行分类,患者实际生存时间分别为7.08(6.46~7.69)、11.91(11.01~12.81)和24.11(21.79~26.43)个月,与相关研究结果接近[10],说明Rades评分对预测患者生存期有一定意义,能指导医生选择合理的治疗方式。Rades评分预测患者生存时间的ROC的AUC为0.931,最佳截断值为36.5,以此为截断值分类后单因素分析有意义,但多因素Cox回归却无意义,说明Rades评分以36.5分为截断值并不适用于患者预后评估。评分系统是指导合理选择治疗手段的重要依据,而治疗手段也是影响患者生存期的重要因素,尽管Rades评分整合多个独立预测因子进行预后评估,但也有研究认为目前的预后评分系统对生存时间的预测准确度不够[15]。
本研究的影响因素分析中,Rades评分分级、治疗方式、原发肿瘤类型、治疗前能否自由活动、是否有脊柱外骨转移、是否内脏转移、肿瘤诊断到脊柱转移时间和治疗前不能自由活动时间等8个指标可能是患者预后的影响因素,其中Rades评分系统纳入的6个预测因子在进行单因素分析时均有意义,说明这6个预测因子均适用于预后预测。也有研究认为欧洲肌力功能评定量表(eastern cooperative oncology group,ECOG)评分可以作为患者预后的影响因素之一[16],从表现层面来看,ECOG评分与“治疗前能否自由活动”维度有重复,所以本研究中Rades评分并未纳入ECOG评分。Cox回归显示:Rades评分分级、原发肿瘤类型、治疗前能否自由活动、有无内脏转移和肿瘤诊断到脊柱转移时间等5个因素是脊柱转移瘤预后的影响因素,其中后4个因素均为Rades评分中纳入的预后影响因素,说明此4个因素单独预测患者预后也有一定意义。在脊柱转移瘤原发肿瘤类型中,肺癌和其他类型恶性肿瘤相对于骨髓瘤或淋巴瘤的预后更差,而前列腺癌、乳腺癌相对于骨髓瘤或淋巴瘤却相差不大,说明从原发肿瘤类型来看,肺、食管、胰腺、胃肠、肝脏和胆囊等部位的恶性肿瘤转移后临床预后较差,这与Tokuhashi评分系统原发肿瘤分类评分一致[17],但也有研究认为原发肿瘤类型在预测患者生存期中无显著作用[18]。内脏转移和脊柱外骨转移也被认为是影响患者预后的重要因素,原发肿瘤可控、脊柱外骨转移灶少且无内脏转移的患者生存期相对较长[19],而对已发生脊柱外转移和内脏转移的患者整体预后较差,临床上建议姑息治疗或姑息性手术为主,尽量提高患者生存质量,减轻患者痛苦,切实避免过度医疗[20]。
综上所述,脊柱转移瘤患者整体预后差,影响预后的因素众多,Rades评分系统纳入多种因素预测患者预后,对选择合适的治疗方式有一定指导意义,但Rades评分分级的最佳界值目前尚有争论。由于本研究为单中心研究,且样本量不大,近10年来关于脊柱转移瘤的治疗手段也日新月异,尚需要更多前瞻性临床研究进一步证实。
