多层螺旋CT结合胸水尾加压素Ⅱ对结核性与恶性胸腔积液的鉴别效能分析
2023-08-26徐建军范路艳
徐建军,范路艳
(巩义市人民医院 影像科,河南 郑州 451250)
胸腔积液在呼吸科较为常见,根据性质可分为漏出液和渗出液,临床中以渗出液最为常见[1]。诱发渗出性胸腔积液的病因复杂,主要包括结核性胸腔积液与恶性胸腔积液,这两种在临床症状、生化/常规实验室检查结果上存在相似性,诊断难度较大,容易发生误诊,而不同性质的渗出液的临床治疗与预后截然不同[2]。因此,早期准确鉴别诊断结核性与恶性胸腔积液尤为重要,对临床工作的开展具有重要指导价值。目前,鉴别诊断结核性与恶性胸腔积液的金标准为胸膜活检发现相应病变或胸腔积液中发现肿瘤细胞/结核分枝杆菌,但活检操作复杂、具有创伤性、伴多种并发症等,应用受限,而胸腔积液中发现肿瘤细胞或结核分枝杆菌的阳性率较低,缺乏足够的灵敏度,故需积极探索简便、安全且有效的诊断方法。多层螺旋CT(MSCT)的密度分辨率较高,已有研究[3]表明其在鉴别诊断结核性与恶性胸腔积液中具有较好的应用价值,但灵敏度与特异度仍有待提升。尾加压素Ⅱ(UⅡ)广泛分布于心血管、肾、内分泌系统等,并可存在于肝癌、乳腺癌等多种肿瘤组织中,研究[4]指出其可促进肿瘤细胞增殖、侵袭与转移等,在肿瘤的发生发展中具有重要作用。另有研究[5]表明,肿瘤性胸腔积液患者胸水UⅡ水平高于结核性胸腔积液患者,检测胸水UⅡ水平对鉴别诊断肿瘤性与结核性胸腔积液具有一定的价值,且特异度良好,但灵敏度较差。鉴于此,为进一步提高鉴别诊断结核性与恶性胸腔积液的准确性,本研究将MSCT 检查与胸水UⅡ水平检测联合用于结核性与恶性胸腔积液患者的诊断中,探索其鉴别效能,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析巩义市人民医院2019 年10 月至2022 年11 月收治的46 例恶性胸腔积液患者(恶性组)与59 例结核性胸腔积液患者(结核组)的临床资料。恶性组男28 例,女18 例;年龄43~74 岁,平均(54.65±9.12)岁;体重指数(BMI)18.75~26.42 kg/m2,平均(22.86±2.08)kg/m2;原发性肺癌40 例(鳞癌19 例,腺癌17 例,小细胞肺癌4 例),乳腺癌3 例,纵隔肿瘤3 例。结核组男37 例,女22 例;年龄40~76 岁,平均(55.89±10.41)岁;BMI 18.92~26.78 kg/m2,平均(22.97±2.13)kg/m2;肺结核26 例,单纯结核性胸膜炎33 例。两组性别、年龄、BMI 比较差异无统计学意义(P>0.05),具有可比性。本研究通过院伦理委员会审批。
纳入标准:①恶性组均符合恶性胸腔积液诊断标准[6](胸腔积液脱落细胞中找到肿瘤细胞,和/或胸膜活检组织中发现恶性病变);②结核组均符合结核性胸腔积液诊断标准[7](痰涂片抗酸杆菌阳性/结核菌素试验阳性;γ 干扰素释放试验分析技术检测结果阳性;胸腔积液涂片抗酸杆菌阳性或胸膜活检组织萋-尼染色/结核菌培养阳性,胸膜穿刺活检发现结核性肉芽肿改变;经正规抗结核治疗后胸腔积液逐渐吸收等);③胸腔积液均为渗出性(胸水总蛋白/血清总蛋白比值>0.5,和/或胸水乳酸脱氢酶/血清乳酸脱氢酶比值>0.6,和/或胸水乳酸脱氢酶>正常血清乳酸脱氢酶值上限的2/3 等)[8];④纳入研究者均进行MSCT 检查及胸水UⅡ水平检测;⑤相关临床资料完整。
排除标准:①合并其他类型感染;②由结核与肿瘤两种因素导致的胸腔积液;③漏出液;④脓胸、肺炎旁积液;⑤入院前3 个月进行过有创性胸膜腔检查/治疗,或曾有胸部创伤史;⑥存在其他免疫性疾病;⑦入院前曾有过抗结核或抗肿瘤治疗史;⑧伴心脑血管疾病;⑨伴肝肾功能不全、高血压、糖尿病;⑩有糖皮质激素、非甾体抗炎药等使用史。
1.2 方法
1.2.1 MSCT 检查 患者入院24 h 内,均采用多层螺旋CT 机(荷兰飞利浦公司,型号:16 层Brilliance)对其进行检查。参数设置:管电压120 kV,管电流180 mA,层厚与层距均为5 mm。首先进行常规胸部扫描,从患者肺尖至肺底,并对重点部位进行薄层(2 mm)扫描,然后进行增强扫描,通过肘静脉、采用高压注射器注射100 mL 碘造影剂(速率为3 mL/s)。肺窗窗宽1 000 HU,纵隔窗宽300 HU,肺窗窗位-500~700 HU,纵隔窗位25~50 HU。若患者胸腔积液过多,先抽取积液,再行MSCT 检查。将检查数据上传至工作站,进行容积再现以及多平面重建等,然后由两名影像科经验丰富的专业医师阅片,若意见不一致,则请示上级医师,作出统一判断。
1.2.2 胸水UⅡ水平检测 纳入研究者均于入院后24 h 内,在标准胸腔穿刺术下抽取新鲜胸水10 mL,离心10 min(3 000 r/min),取上清液,并将其放在-80℃冰箱保存待测。检查前将保存的胸水在室温下复融,通过酶联免疫吸附法检测胸水中UⅡ水平,严格按照相关试剂盒说明书进行操作。
1.3 观察指标
①恶性组、结核组MSCT 影像学特点及胸水UⅡ水平比较。其中影像学特点包括CT 值、积液量、纵隔移位、胸膜增厚(厚度>10 mm)、胸膜钙化、增强扫描后强化、包裹性积液、支气管狭窄或阻塞情况。②MSCT 鉴别诊断恶性与结核性胸腔积液的价值。③胸水UⅡ水平对恶性与结核性胸腔积液的鉴别诊断价值。④MSCT、胸水UⅡ水平单独与联合对恶性与结核性胸腔积液的鉴别诊断效能比较。
1.4 统计学方法
采用SPSS 26.0 统计学软件处理数据。符合正态分布的计量资料以均数±标准差(±s)表示,组间采用独立样本t检验,不符合正态分布的计量资料以中位数和四分位数间距[M(P25,P75)]表示,采用Mann-WhitneyU检验;计数资料以百分率(%)表示,采用χ2检验,若理论频数为1~5用校正卡方,理论频数为0 用Fisher 精确检验;胸水UⅡ水平对结核性与恶性胸腔积液的鉴别价值采用受试者工作特征(ROC)曲线进行分析,曲线下面积(AUC)用Z 检验。P<0.05 为差异有统计学意义。
2 结果
2.1 恶性组、结核组MSCT 影像学特点及胸水UⅡ水平比较
恶性组CT 值与结核组比较差异无统计学意义(P>0.05),恶性组中大量积液、纵隔移位、胸膜弥漫性或局限性增厚、增强扫描明显强化、支气管狭窄或阻塞的占比均高于结核组(P<0.05),恶性组中胸膜钙化、包裹性积液占比低于结核组(P<0.05),见表1。另恶性组胸水U Ⅱ水平为26.67(13.08,31.95)ng/mL,结核组胸水UⅡ水平为11.07(7.19,13.86)ng/mL,恶性组胸水UⅡ水平高于结核组(U=16.387,P<0.001)。
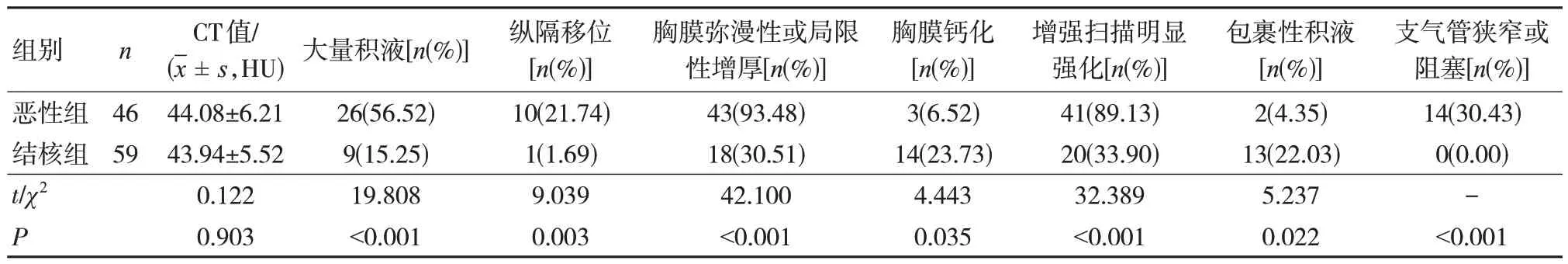
表1 恶性组、结核组MSCT 影像学特点比较
2.2 MSCT 鉴别诊断恶性与结核性胸腔积液的价值
纳入研究的105 例患者经MSCT 检查,有47 例诊断为恶性胸腔积液,其中有9 例为假阳性,有58 例诊断为结核性胸腔积液,其中有8 例为假阴性,见表2。MSCT 检查鉴别诊断恶性与结核性胸腔积液的灵敏度、特异度、准确度、阳性预测值、阴性预测值、Youden 指数分别为82.61%(38/46)、84.75%(50/59)、83.81%(88/105)、80.85%(38/47)、86.21%(50/58)、0.6736。

表2 MSCT 鉴别诊断恶性与结核性胸腔积液的价值(例)
2.3 胸水UⅡ水平对恶性与结核性胸腔积液的鉴别诊断价值
经ROC 曲线分析(见图1),胸水UⅡ水平鉴别诊断恶性与结核性胸腔积液的最佳截断点为19.51 ng/mL,灵敏度、特异度分别为65.22%、88.14%,AUC 为0.787(95%CI:0.696~0.861),Youden 指数为0.5336,准确度、阳性预测值、阴性预测值分别为78.10%、81.08%、76.47%。
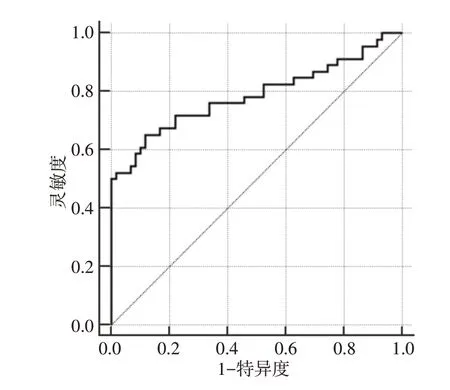
图1 胸水UⅡ鉴别诊断恶性与结核性胸腔积液的ROC 曲线
2.4 MSCT、胸水UⅡ水平单独与联合对恶性与结核性胸腔积液的鉴别诊断效能比较
MSCT 检查联合胸水UⅡ水平鉴别诊断恶性与结核性胸腔积液的灵敏度、阴性预测值均高于MSCT 检查、胸水UⅡ水平单独诊断(P<0.05),且联合诊断的准确度高于胸水UⅡ水平单独诊断(P<0.05),另联合诊断的Youden 指数为0.8258。见表3。
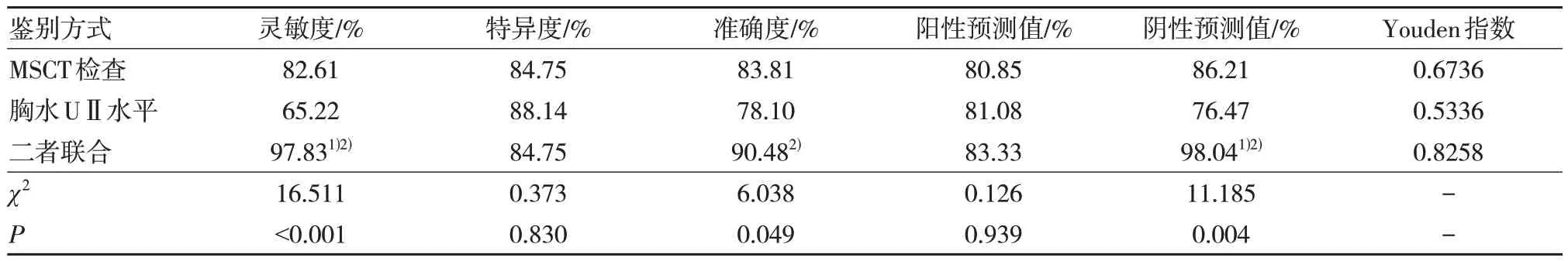
表3 不同方式对恶性与结核性胸腔积液的鉴别诊断效能比较
3 讨论
在临床渗出性胸腔积液中,结核性与恶性胸腔积液是最常见的两种类型,其中恶性胸腔积液约占38%~53%[9]。结核性胸腔积液经积极的抗结核治疗后,总体预后较好;而恶性胸腔积液尚缺乏有效的治疗手段,多以缓解患者症状为主,预后较差。因此,早期及时准确地对结核性与恶性胸腔积液进行鉴别诊断以指导临床治疗非常重要。目前,虽然胸膜活检依旧是鉴别诊断结核性与恶性胸腔积液的主要方式[10],但受其有创性、技术要求高等的影响,难以全面开展,尤其是部分基层医院不具备相关条件。因此,需寻求操作简便、安全且准确性高的检查方式以早期明确诊断,避免延误治疗、过渡治疗等。
本研究结果发现,恶性组中大量积液、纵隔移位、胸膜弥漫性或局限性增厚、增强扫描明显强化、支气管狭窄或阻塞的占比均较结核组高,而胸膜钙化、包裹性积液占比均较结核组低,此与王滨杰[11]的研究报道相一致;MSCT 检查鉴别诊断恶性与结核性胸腔积液的灵敏度、特异度、准确度、阳性预测值、阴性预测值、Youden 指数分别为82.61%、84.75%、83.81%、80.85%、86.21%、0.6736。上述结果表明结核性与恶性胸腔积液在MSCT 中的影像学征象不同,此为临床鉴别诊断提供了重要依据,MSCT 可较好地鉴别诊断结核性与恶性胸腔积液。MSCT 检查扫描速度快、分辨率较高、后处理技术较强,能明确反映胸腔积液存在情况与积液量,通过观察病灶密度可将局限包裹性积液进行鉴别,在显示胸腔积液的同时亦可帮助临床医师了解患者肺组织受压情况以及肺内是否存在病变等,为良恶性胸腔积液的鉴别提供良好的影像学征象依据[12]。结核性胸腔积液与炎性反应、纤维化反应等有关,包裹性积液是结核性胸腔积液常见症状,多表现为胸膜钙化、均匀性黏膜增厚。恶性胸腔积液主要由肿瘤直接或间接压迫淋巴管/血管或直接侵犯胸膜所致,胸膜病变常累及整个胸膜腔,而肿瘤细胞增生是胸膜增厚的主要病理学基础,主要表现为局限性或弥漫性胸膜增厚,且易出现肺门纵膈淋巴结肿大或转移等,导致纵膈移位等。通过MSCT 检查,根据影像学特点,能够对结核性与恶性胸腔积液进行鉴别诊断,但诊断准确率仍有待提高。
另本研究结果发现,恶性组胸水UⅡ水平明显高于结核组,且经ROC 曲线分析,胸水UⅡ水平鉴别诊断恶性与结核性胸腔积液的灵敏度、特异度、准确度、阳性预测值、阴性预测值、Youden 指数分别为65.22%、88.14%、78.10%、81.08%、76.47%、0.5336,AUC 为0.787,表明恶性胸腔积液患者胸水中UⅡ水平显著升高,检测胸水UⅡ水平对鉴别诊断结核性与恶性胸腔积液具有良好的辅助价值,此与谢平等[5]的研究报道相符合。UⅡ除了具有诱导心肌肥厚/纤维化、胰岛素抵抗以及调节炎症反应等作用外[13-14],还具有促细胞增值效应,与肿瘤的发生发展、转移等关系密切[15]。恶性胸腔积液主要与肿瘤转移有关,而肿瘤细胞的迁移与侵袭是其重要因素。相关研究[16-17]指出,UⅡ可刺激多种肿瘤细胞迁移与侵袭。通过检测胸水中UⅡ水平,根据其含量变化情况可了解是否存在肿瘤细胞的运动与侵袭,从而有助于鉴别结核性与恶性胸腔积液。
此外,本研究结果发现,MSCT 检查联合胸水UⅡ水平鉴别诊断恶性与结核性胸腔积液的灵敏度、阴性预测值较各自单独诊断提高,另联合诊断的准确度较胸水UⅡ水平单独诊断升高,较MSCT 检查亦有所提高,且Youden 指数(0.8258)明显提升,表明MSCT 检查联合胸水UⅡ水平能有效提高对结核性与恶性胸腔积液的鉴别诊断效能,联合应用的临床价值更佳。MSCT 检查与胸水UⅡ水平检测分别从影像学、生物学角度对结核性与恶性胸腔积液进行鉴别分析,各有优势,两者结合能优势互补,提高诊断价值。
综上所述,MSCT 检查、胸水UⅡ水平检测均对结核性与恶性胸腔积液具有一定的鉴别诊断价值,而二者联合检测可进一步提高诊断效能,为临床良恶性胸腔积液的鉴别提供更为可靠的参考依据。
