ⅢA期非小细胞肺癌患者术后不同时间接受三维适形放疗的效果比较
2023-08-25王延朋王启船柳云飞谢阳陈涛利高新雅
王延朋,王启船,柳云飞,谢阳,陈涛利,高新雅
(南阳市第二人民医院 肺部肿瘤科,河南 南阳 473000)
近年来,随着国人生活方式和生活环境的改变,我国肺癌患者的发病率、病死率均逐年升高,我国肺癌标准化病死率每年增长7.7%,严重危害人类的生命健康[1-2]。从治疗的角度肺癌可分为小细胞肺癌和非小细胞肺癌(non-small cell lung cancer,NSCLC),其中85%以上为NSCLC,手术为其首选治疗方案[3]。肺癌早期因无明显的临床症状,很难被发现,25%~30%的NSCLC患者初诊时已为中晚期,近年来诊断及治疗虽有一定进展,但预后仍不理想[4]。对于能手术的NSCLC患者,手术依然是首选,术后辅助行化疗和(或)放疗可显著提高肿瘤局部控制率,延长NSCLC患者OS,提高生活质量[5]。放射性肺损伤包括急性放射性肺炎和慢性放射性肺纤维化[6]。放射性肺损伤是患者自身免疫反应和放射直接损伤等所致的淋巴细胞性肺泡炎症,一旦发生,不可逆,严重影响患者疗效和生存期[7]。因此,术后放疗时机的选择尤为重要。本研究选取接受手术及三维适形放疗的102例ⅢA期NSCLC患者,探讨术后不同时间进行三维适形放疗对ⅢA期NSCLC患者临床疗效、肺损伤及生存期的影响,为ⅢA期NSCLC患者术后放疗时机的选择提供依据。
1 对象和方法
1.1 研究对象
收集南阳市第二人民医院2018年1月1日至2020年1月31日收治的接受手术及三维适形放疗的102例ⅢA期NSCLC患者。根据手术与放疗间隔时间(是否>42 d)[8]将患者分为早期放疗组(48例)和晚期放疗组(54例)。早期放疗组与晚期放疗组一般资料均衡可比(P>0.05)。见表1。入选标准:(1)经病理组织切片或者细胞学检测证实为NSCLC,且病理综合分期为ⅢA期;(2)卡氏评分均>60分;(3)无放疗禁忌证;(4)预计生存期>3个月;(5)既往未接受放疗、化疗等治疗;(6)临床资料和随访资料完整;(7)签署知情同意书。排除标准:(1)伴有其他部位的原发性肿瘤;(2)伴有严重器官功能障碍;(3)伴有造血系统疾病史;(4)有精神和神经相关疾病,不能配合治疗。本研究经医院医学伦理委员会审批。
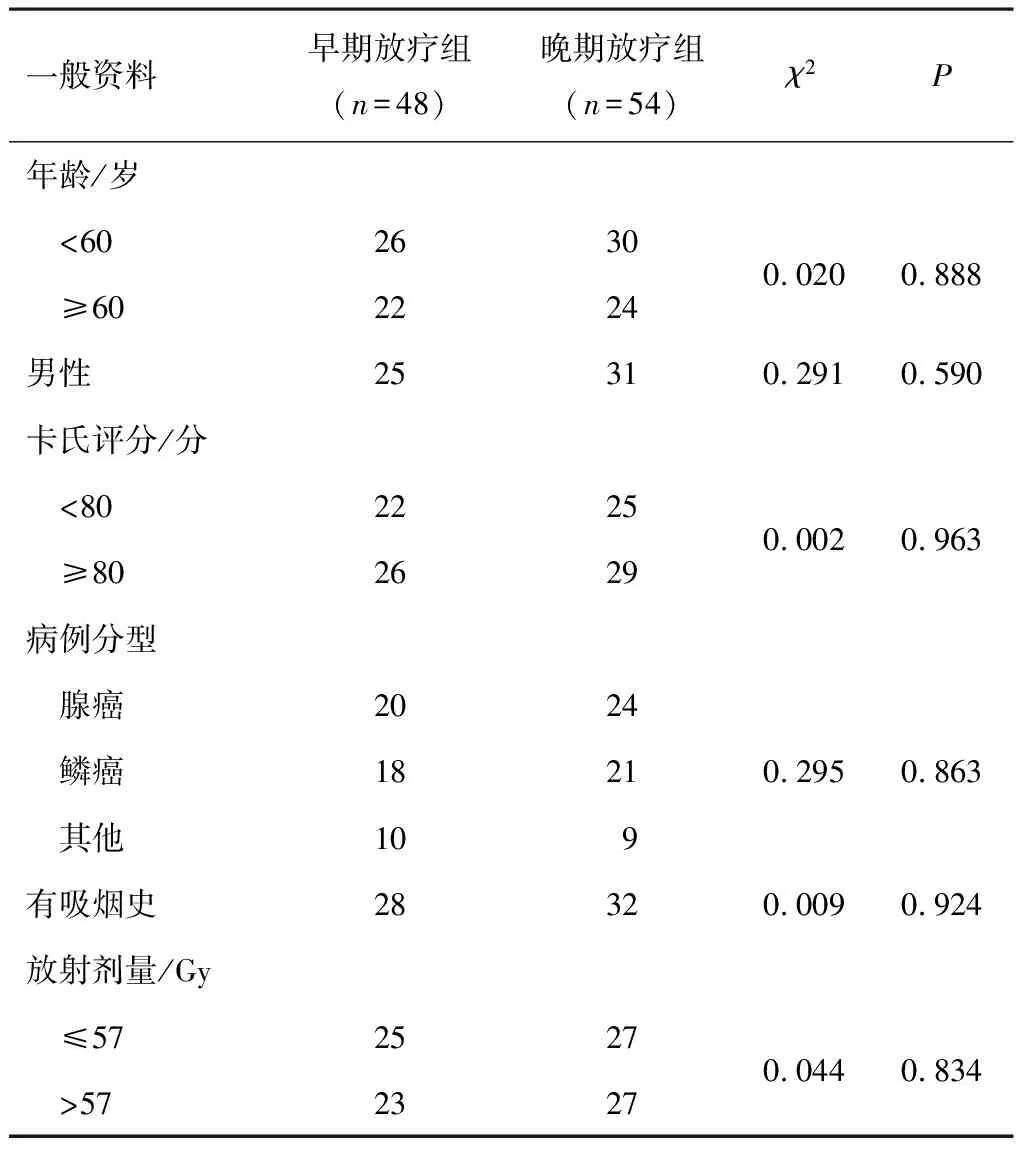
表1 两组一般资料比较
1.2 研究方法
所有患者术后均接受2~6个疗程常规化疗(铂类双药联合)。采用适形放疗技术进行放射治疗,行6 MV X射线,分次量:1.8~2 Gy,每日1次,每周5次。放疗范围:残端、同侧的肺门、纵隔等。放射剂量40~66 Gy,中位放射剂量57 Gy。放疗与手术间隔时间为13~120 d。以复查、电话/微信方式进行随访,获取患者临床疗效、肺损伤情况和总生存期(overall survival,OS)。所有患者均随访至2022年12月。
1.3 观察指标
(1)近期疗效。放疗后,以新的实体肿瘤评估标准[9]评估近期疗效,分为进展、稳定、部分缓解、完全缓解4个等级。客观有效率为完全缓解率和部分缓解率之和;总有效率为完全缓解例数、部分缓解率和病灶稳定率之和。(2)肺损伤等级和肺损伤时间:肺损伤时间为患者接受放化疗开始至患者首次发生肺损伤的时间;以临床症状、胸部CT为参考依据,参照CTCAE标准[10]评价肺损伤:有肺部放疗史,具有气促、干咳、发热、胸痛等临床症状;胸部CT呈现与放射野一致的或放射野周围发生弥漫性的片状高密度影,呈现非透明性、毛玻璃样改变或实变。(3)OS:患者术后接受放化疗至死亡或最后一次随访的时间。
1.4 统计学分析
采用SPSS 16.0软件进行数据处理。计数资料以例数和百分数(%)表示,两组率的比较采用χ2检验;等级资料采用秩和检验;采用Kaplan-Meier法进行生存分析;两组患者肺损伤发生的时间及OS的比较采用log-rank 法。P<0.05为差异有统计学意义。
2 结果
2.1 放疗后近期疗效
两组客观有效率和总有效率比较,差异无统计学意义(P>0.05),见表2。
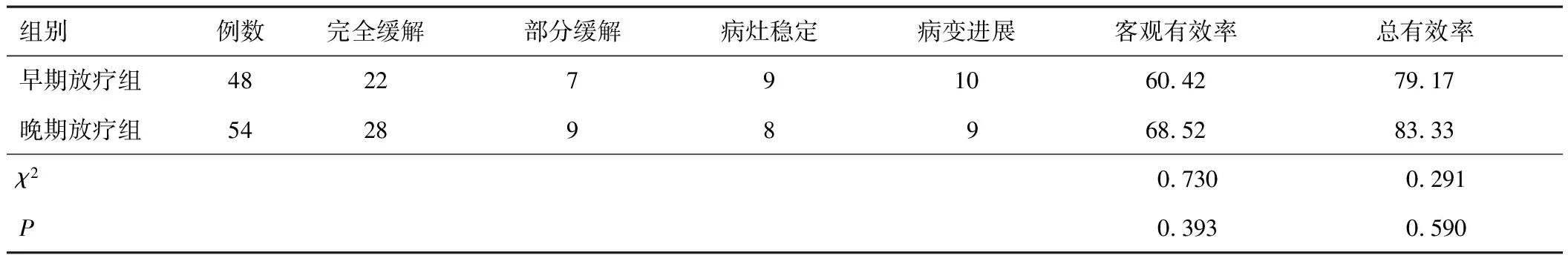
表2 两组放疗后近期疗效比较(n,%)
2.2 放疗后肺损伤等级及肺损伤发生时间
两组患者均出现不同程度的肺损伤,且均以2级肺损伤为主。两组肺损伤等级比较,差异无统计学意义(P>0.05),见表3。早期放疗组肺损伤发生时间为放疗后13~115 d,中位时间为66.25 d(95% CI:57.00~75.50);晚期放疗组肺损伤发生时间为放疗后19~54 d,中位时间为89.24 d(95% CI:77.71~100.77);两组肺损伤发生时间比较,差异有统计学意义(χ2=15.321,P<0.001)。见图1。
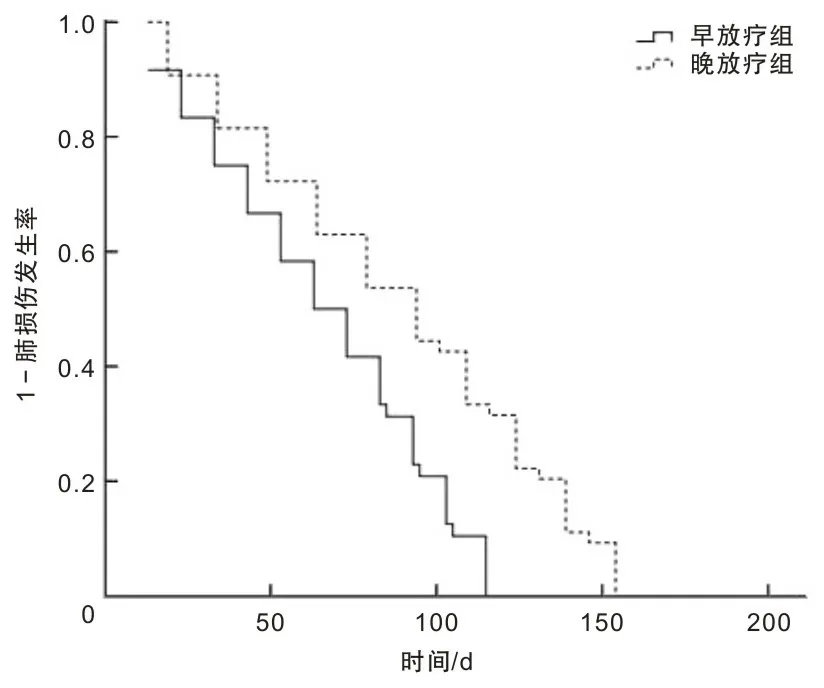
图1 两组肺癌患者肺损伤发生时间比较
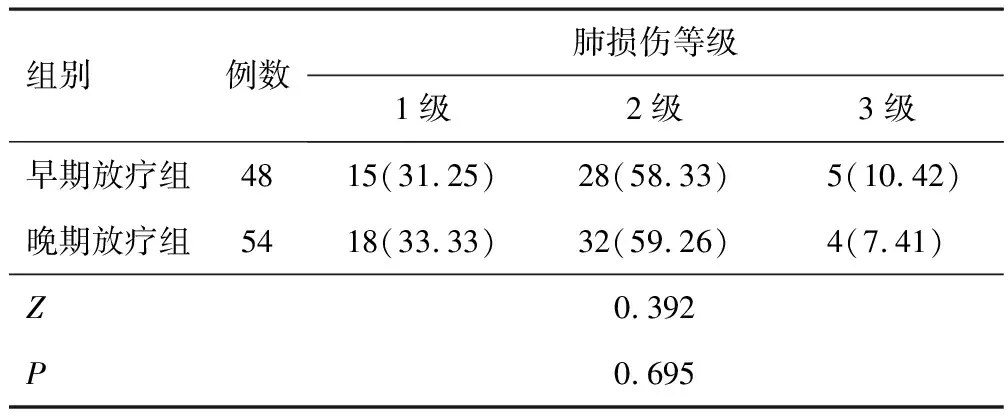
表3 两组放疗患者肺损伤等级的比较[n(%)]
2.3 放疗后OS
早期放疗组放疗后OS为30.93个月(95% CI:27.00~34.87个月);晚期放疗组放疗后OS为36.98个月(95% CI:33.31~40.65个月);两组放疗患者OS比较,差异有统计学意义(χ2=4.703,P=0.032)。见图2。
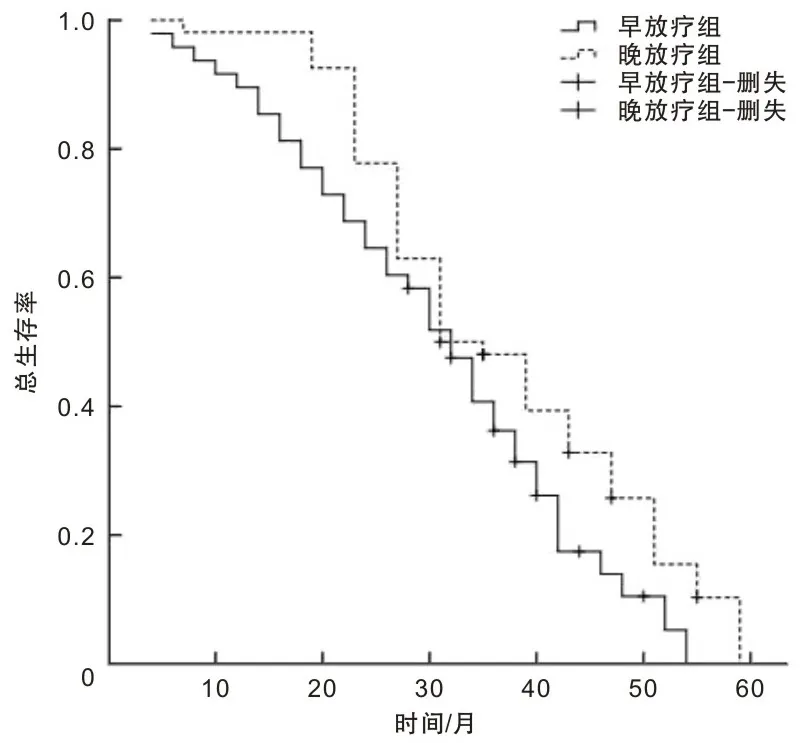
图2 两组放疗后OS比较
3 讨论
NSCLC在肺癌中占比超过85%,其首选方法为手术治疗[11]。NSCLC的侵袭性较高,加之肺癌早期无典型的临床症状,缺乏有效的早期筛查方案,70%左右的患者临床诊断时已处于晚期,单纯手术难以有效控制,但对于能手术的NSCLC患者,尽量争取手术治疗,术后行放化疗辅助,可提高临床短期疗效,延长NSCLC患者OS。NSCLC治疗的主要方法为手术、化疗、放射治疗。而Ⅲ期(局部晚期)NSCLC治疗以多学科的综合治疗为主。采用外科手术清除全部或大部分的肿瘤病灶,为术后的化疗和(或)放射治疗提供条件[12]。相关研究证实,手术后再接受放化疗的NSCLC患者较单纯放化疗患者的无进展生存期及OS长[13]。
术后放疗需考虑患者术后恢复情况,过早开始放疗可能会影响患者的恢复,对放疗的承受能力也有限,存在加重毒性反应的情况,过晚放疗可能无法及时控制NSCLC的进展,因此,术后放疗时机争议较大。放射性肺损伤是放疗时产生不良反应[14]。有研究发现,约1/3的肺癌患者接受放射治疗后会发生放射性肺损伤[15],放射性肺损伤是患者自身免疫反应和放射直接损伤等所致的淋巴细胞性肺泡炎症,一旦发生,常不可逆,严重影响患者的预后,主要受放疗及患者等因素影响[15]。本研究对发生肺损伤的NSCLC患者进行研究发现,晚期放疗组发生肺损伤的时间迟于早期放疗组,可以认为晚期放疗能延长肺损伤发生的时间。
本研究结果显示,两组放疗患者OS差异有统计学意义。可以认为晚期放疗能够适度延长ⅢA期NSCLC患者的生存时间。李能平等[8]研究证实,ⅢA期NSCLC患者,术后早期放疗并不能延长患者的生存期,术后42 d后开始放疗的效果可能更好,与本研究结果相似。可能原因是,适当的晚放疗能更好地促进术后身体的恢复,避免因过早放疗而增加机体负担,减少放射性损伤的发生,延长患者的生存期。
4 结论
术后三维适形放疗开始时间对ⅢA期NSCLC患者放疗后客观有效率、总有效率及肺损伤等级基本无影响,但术后42 d后开始放疗可能会延缓肺损伤的发生时间,延长患者放疗后的OS。
