2型糖尿病患者炎性因子与糖脂代谢指标的相关性及其预测微血管病变的价值
2023-08-10张磊,乔岗,韩丽,王娟
张 磊, 乔 岗, 韩 丽, 王 娟
(绵阳万江眼科医院, 1. 内科, 2. 眼科, 四川 绵阳, 621000)
2型糖尿病(T2DM)是临床较为常见的内分泌疾病之一,属于慢性代谢类疾病,多并发心脏病、视网膜病变以及脑卒中,在疾病进展中,局部病灶部位的血液循环障碍极易造成感染,甚至需要截肢[1]。既往研究[2]证实,在T2DM疾病进展中,多种炎性因子如白细胞介素-6(IL-6)、C反应蛋白(CRP)、白细胞介素-1β(IL-1β)以及肿瘤坏死因子-α(TNF-α)等在大血管的循环障碍中发挥重要作用。在糖脂代谢异常的长期作用下,机体的血管内皮功能障碍对于远端血管循环具有负面影响[3]。胰岛素抵抗的增强造成机体葡萄糖的利用以及摄取效率显著下降,进一步加剧血管循环障碍风险[4]。本研究分析T2DM患者炎性因子水平与胰岛素抵抗、糖脂代谢的关系及其对微血管病变的预测价值,现报告如下。
1 资料与方法
1.1 一般资料
采用前瞻性研究设计,选取绵阳万江眼科医院2017年1月—2022年12月治疗的T2DM患者1 008例为研究对象,其中男536例,女472例,年龄42~71岁,平均(61.32±2.77)岁,糖尿病病程5~13年,平均(8.38±2.33)年,平均体质量指数(24.56±2.55) kg/m2。根据《糖尿病视网膜病变的国际临床分级标准(2002)》[5]对患者进行分组,其中微血管病变组405例,非微血管病变组603例, 2组患者一般资料比较,差异无统计学意义(P>0.05), 见表1。所有患者均知情同意,本研究经伦理委员会论证通过。纳入标准: ① 确诊T2DM者[5]; ② 知情同意者; ③ 意识清楚者; ④ 不存在沟通障碍者。排除标准: ① 存在心、肝、肾等脏器严重功能不全者; ② 合并其他恶性肿瘤者; ③ 合并精神障碍者; ④ 合并急性或慢性皮肤感染者; ⑤ 近2周内使用抗生素者。

表1 2组患者一般资料比较
1.2 研究方法
所有患者入组后检测其炎性因子水平,采集患者4 mL静脉血, 3 500转/min离心15 min, 取上清后采用酶联免疫法检测IL-6、IL-1β、CRP、TNF-α水平,所有试剂均由上海罗氏制药有限公司提供,操作均严格依据说明书步骤实施。胰岛素抵抗采用胰岛β细胞功能指数(HOMA-β)和胰岛素抵抗指数(HOMA-IR)进行评估[6]。采用葡萄糖氧化酶法检测空腹血糖(FBG), 采用高效液相色谱仪检测糖化血红蛋白(HbA1c)水平,采用动态血糖监测系统检测24 h平均血糖(MBG)、24 h血糖波动(BGFR)、24 h血糖标准差(SDBG)。采用贝克曼库尔特AU5800全自动生化分析仪检测总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)水平。

表2 2组患者的炎性因子水平比较

表3 2组患者的胰岛素抵抗情况比较
1.3 观察指标
① 比较2组患者的IL-6、IL-1β、CRP、TNF-α水平。② 比较2组患者的HOMA-IR、HOMA-β水平。③ 比较2组患者的FBG、MBG、BGFR、SDBG水平。④ 比较2组患者的TC、TG、HDL、LDL水平。⑤ 采用Spearman相关性分析,探讨IL-6、IL-1β、CRP、TNF-α与HOMA-IR、HOMA-β、FBG、MBG、BGFR、SDBG、TC、TG、HDL、LDL水平的相关性。⑥ 本研究中IL-6、IL-1β、CRP、TNF-α联合检测采用串联模式,分析IL-6、IL-1β、CRP、TNF-α联合检测对微血管病变的预测效能。
1.4 统计学方法

2 结 果
2.1 2组患者的炎性因子水平比较
微血管病变组IL-6、IL-1β、CRP、TNF-α水平高于非微血管病变组,差异有统计学意义(P<0.05), 见表2。
2.2 2组患者的胰岛素抵抗情况比较
微血管病变组HOMA-IR、HOMA-β水平高于非微血管病变组,差异有统计学意义(P<0.05), 见表3。
2.3 2组患者的血糖水平比较
微血管病变组FBG、HbA1c、MBG、BGFR、SDBG高于非微血管病变组,差异有统计学意义(P<0.05), 见表4。

表4 2组患者的血糖水平比较
2.4 2组患者的血脂水平比较
微血管病变组TG、TC、LDL高于非微血管病变组, HDL低于非微血管病变组,差异有统计学意义(P<0.05), 见表5。

表5 2组患者的血脂水平比较 mmol/L
2.5 相关性分析
相关性分析结果显示, IL-6、IL-1β、CRP、TNF-α与HOMA-IR、HOMA-β、FBG、HbA1c、MBG、BGFR、SDBG、TC、TG、LDL呈正相关(P<0.001), 与HDL呈负相关(P<0.001), 见表6。

表6 相关性分析结果
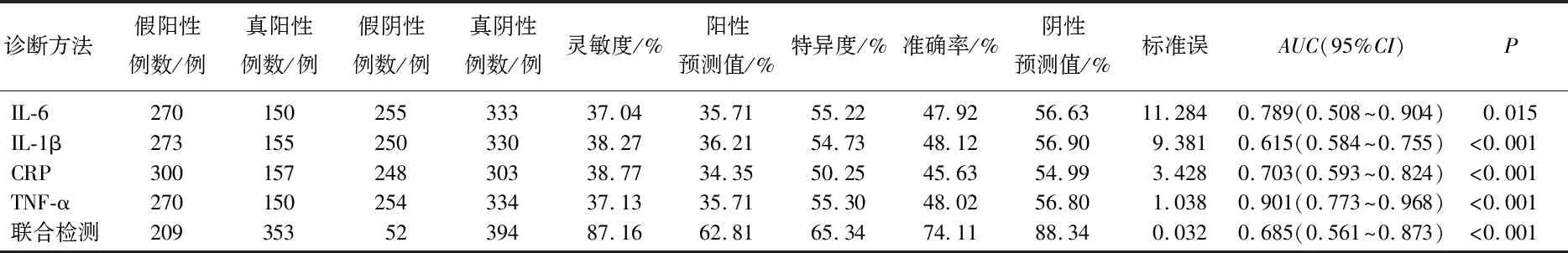
表7 炎性因子对微血管病变的诊断效能分析

2.6 炎性因子对微血管病变的诊断效能分析
IL-6、IL-1β、CRP联合TNF-α检测在诊断微血管病变的灵敏度较单独检测更高。受试者工作特征(ROC)曲线分析显示, T2DM患者发生微血管病变的IL-6、IL-1β、CRP、TNF-α的阈值分别为34.42 pg/mL、1.53 pg/mL、6.84 mg/mL、44.11 pg/mL, 见表7、图1。
3 讨 论
T2DM是临床上较为常见的慢性代谢类疾病[6-7]。近年来, T2DM患病率呈显著上升趋势,严重影响患者的生存质量。目前临床对于T2DM患者的治疗尚缺乏有效的手段,主要是针对患者的血糖以及并发症开展控制性的治疗。微血管病变是T2DM的常见并发症,易损害视网膜、脚趾、心肌以及肾脏等,视网膜病变以及糖尿病肾病是临床较为常见的并发症,而糖尿病肾病则是慢性肾病的重要原因[8]。
在T2DM并发症的进展中,炎症反应发挥了重要作用。IL-6、IL-1β、CRP、TNF-α等炎性因子联合组成了较为复杂的细胞因子网络,通过机体的自分泌或者旁分泌作用,进一步促进局部病灶部位的微血管炎性因子的级联反应。IL-6、IL-1β通过对远端病灶部位的血管上皮细胞增殖以及通透性的改变,造成肾小球增生性肥大,胶原蛋白的合成能力降低,细胞外基质发生代偿性增多[9], 肾小球发生硬化的风险显著升高,进一步造成远端血液循环能力的下降。CRP是肾脏局部炎性反应的重要指标,血管内皮功能发生异常时,白细胞以及巨噬细胞的黏附作用增强,局部病灶部位的炎性反应进一步放大[10]。血糖水平显著升高,会导致血管粥样硬化风险显著升高,同时血管壁的光滑程度显著下降,局部血栓发生的风险也显著升高。随着血栓形成风险显著升高,远端末梢循环能力下降,这也是造成周围微血管病变的基础。
血脂代谢异常也是造成局部胰岛素抵抗的重要原因[11]。多种炎性反应介质是影响胰岛素状态的重要因素,多种炎性反应介质可造成脂肪组织增多,进一步导致胰岛素抵抗。随着大量炎性因子水平升高,通过对胰岛素受体信号的多种干扰作用,对脂肪组织的葡萄糖转运蛋白进行抑制,进而影响机体的新陈代谢情况。同时,胰岛素抵抗也与患者的微量白蛋白水平具有相关性[12]。在胰岛素抵抗状态下,血管的扩张作用显著,肾小球的动脉收缩作用明显,局部病灶部位的微血管呈高灌注状态,血管壁的通透性发生明显改变[13]。本研究发现,多种炎性因子联合检测对微血管病变的预测效能显著高于单独检测[14-15]。
综上所述, T2DM患者炎性因子水平与糖脂代谢、胰岛素抵抗具有相关性,多种炎性因子联合检测对微血管病变具有显著的预测价值。
