重症肺炎患者外周血相关炎性因子水平、氧化应激反应指标水平变化及与CPIS评分的关系
2023-07-27时月生杨东明南阳医学高等专科学校第一附属医院呼吸与危重症医学科河南省南阳市473000
任 蔚 时月生 杨东明 南阳医学高等专科学校第一附属医院呼吸与危重症医学科,河南省南阳市 473000
重症肺炎(SP)为病情危重的感染性疾病,病情进展快、病死率高。多数SP由细菌感染引起,氧化应激反应、炎症反应在病情进展中具有重要作用,症状改善、病原学检查等常规病情监控和严重程度评估指标敏感性、特异性欠佳[1]。临床肺部感染评分(CPIS)常用于评估肺部感染程度及预后,有利于优化下一阶段治疗方案。近年大量研究显示炎症生物标志物、氧化应激反应指标可作为检测指标应用于临床病情评估[2-3]。但临床探讨外周血相关炎性因子水平、氧化应激反应指标水平与CPIS评分相关性的研究较少,本文旨在探究相关指标与SP患者CPIS评分、病情严重程度、预后结局的相关性。现报道如下。
1 资料与方法
1.1 一般资料 选取2019年4月—2021年10月我院收治的155例SP患者,依据28d治疗预后结局分为存活组(112例)、死亡组(43例)。其中存活组男60例,女52例,年龄49~76岁,平均年龄(62.64±6.47)岁;体质量指数(BMI)17~28kg/m2,平均BMI(22.46±2.31)kg/m2;病因类型:细菌性肺炎61例,病毒性肺炎46例,其他5例。死亡组男26例,女17例,年龄52~76岁,平均年龄(63.70±5.79)岁,BMI 18~28kg/m2,平均BMI(23.18±2.40)kg/m2;病因类型:细菌性肺炎21例,病毒性肺炎19例,其他3例。两组基线资料均衡可比(P>0.05),本研究经我院伦理委员会审批通过。
1.2 选择标准 (1)纳入标准:符合《中国成人社区获得性肺炎诊断和治疗指南(2016年版)》[4]中SP诊断标准;白细胞计数>10×109/L;经病原学检查确诊;影像学检查示肺部存在大片浸润影;患者及家属均自愿参与,并签署知情同意书。(2)排除标准:生命体征不稳定;合并恶性肿瘤晚期;中途放弃治疗;预计生存期<72h;合并新型冠状病毒肺炎史;存在精神障碍无法配合治疗;存在多器官功能衰竭。
1.3 治疗方法 两组均给予化痰、抗感染、对症支持等综合性治疗,密切观察SP患者心电图、呼吸状态,对感染性休克者给予糖皮质激素、血管收缩剂,根据药敏试验结果给予抗生素治疗,对病情严重者给予机械通气辅助治疗。
1.4 观察指标
1.4.1 对比两组外周血相关炎性因子水平:于治疗前、治疗1周后采集4ml外周静脉血,离心(3 000r/min,10min)处理,取血清,采用酶联免疫吸附法测定血清白介素-1β(IL-1β)、肿瘤坏死因子-α(TNF-α)、降钙素原(PCT)、人可溶性髓系细胞触发受体-1(sTREM-1)水平。
1.4.2 对比两组氧化应激反应指标:于治疗前、治疗1周后采集4ml外周静脉血,离心(3 000r/min,10min)取上清液,采用放射免疫沉淀试剂盒检测血清丙二醛(MDA)、谷胱甘肽过氧化物酶(GSH-Px)、脂质过氧化氢(LHP)、8-异前列腺素F2α(8-iso-PGF2α)、超氧化物歧化酶(SOD)水平。
1.4.3 对比两组治疗前后CPIS评分:共6个项目,包括体温、气管分泌物、气管吸取物培养、白细胞计数、氧合情况、胸部X线片肺部浸润影,分别计分0~2分,总计0~12分,分值越高则肺部感染越严重。
1.4.4 分析外周血相关炎性因子、氧化应激反应指标与CPIS评分的相关性。

2 结果
2.1 两组外周血相关炎性因子水平对比 治疗1周后两组血清IL-1β、TNF-α、PCT、sTREM-1水平均较治疗前降低,且存活组均低于死亡组(P<0.05),见表1。
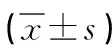
表1 两组外周血相关炎性因子水平对比
2.2 两组氧化应激反应指标水平对比 治疗1周后两组血清MDA、8-iso-PGF2α、LHP水平均较治疗前降低,且存活组低于死亡组(P<0.05),而两组血清GSH-Px、SOD水平均较治疗前升高,且存活组高于死亡组(P<0.05),见表2。
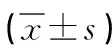
表2 两组氧化应激反应指标水平对比
2.3 两组治疗前后CPIS评分对比 治疗1周后两组CPIS评分均较治疗前降低,且存活组CPIS评分低于死亡组(P<0.05),见表3。

表3 两组治疗前后CPIS评分对比分)
2.4 外周血相关炎性因子、氧化应激反应指标与CPIS评分的相关性 外周血相关炎性因子IL-1β、TNF-α、PCT、sTREM-1与CPIS评分均呈正相关(P<0.05);氧化应激反应指标MDA、8-iso-PGF2α、LHP与CPIS评分呈正相关,GSH-Px、SOD与CPIS评分呈负相关(P<0.05),见表4。
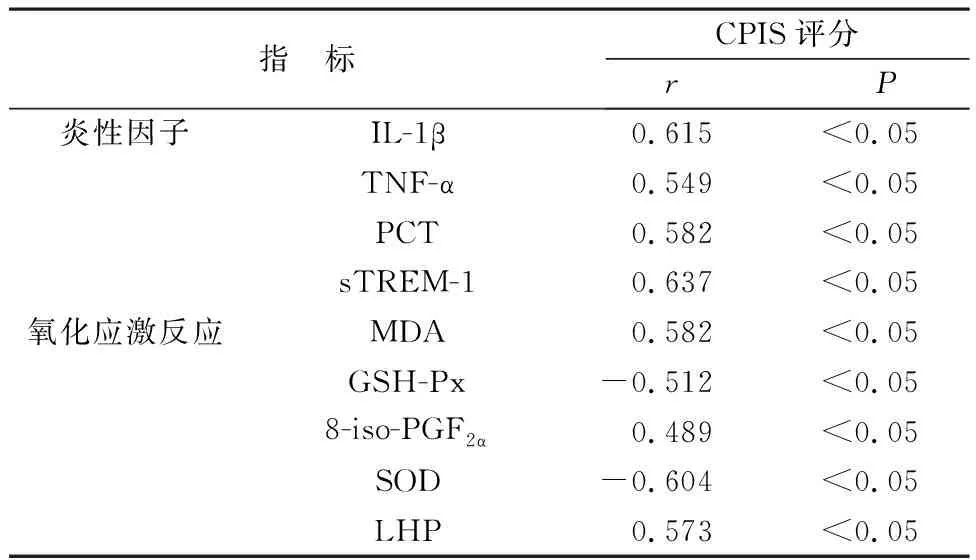
表4 外周血相关炎性因子、氧化应激反应指标与CPIS评分的相关性分析
3 讨论
当SP患者病原菌侵入肺部,免疫细胞启动并识别病原体分子模块后结合,引发炎性因子大量释放。周华锋等[5]学者指出,血清sTREM-1可用于预测细菌性肺部感染。sTREM-1参与多种炎症反应,可促进白细胞迁移,调节血管内皮细胞黏附作用,在感染过程中由髓系细胞触发受体-1分泌至外周血中[6]。IL-1β分泌于淋巴细胞,可通过激活血管内皮细胞,促进血管细胞黏附分子释放,进一步放大炎性反应级联式[7]。TNF-α是单核巨噬细胞活化产生的炎性因子,通过刺激机体免疫应答,参与机体病发、抗感染过程。TNF-α可通过活化炎症细胞,诱导中性粒细胞至炎症部位,激活机体免疫系统清除病原体,还可呈递抗体以调节机体免疫平衡[8]。既往研究显示,PCT与SP患者病情变化有关,动态监测有利于临床预后评估[9-10]。正常情况下,PCT水平较低,炎症反应发生时明显升高,细菌感染应激6~24h达峰值[11]。PCT作为感染标志物具有一定稳定性,应用于病情程度评估时可排除糖皮质激素应用、免疫缺陷、中性粒细胞减少等因素的影响。本文结果显示,存活组血清IL-1β、TNF-α、PCT、sTREM-1、CPIS评分均低于死亡组,提示SP预后情况越差,血清相关炎性因子水平、CPIS评分越高,可反映病情严重程度。
氧化应激反应在SP患者病情发生、发展中扮演重要角色,SP患者肺泡氧化功能减退,造成氧自由基大量释放,加剧氧化应激反应,破坏细胞膜结构,同时产生大量MDA、8-iso-PGF2α等氧化产物[12]。MDA、8-iso-PGF2α为酶类抗氧化物,可评估SP患者氧化应激反应程度;GSH-Px、SOD可反映机体氧自由基的清除能力;LHP则可凭借其强氧化作用,在持续缺氧、氧自由基大量产生过程中大量消耗GSH-Px、SOD等抗氧化物质,加重SP患者机体抗氧化失衡及氧化程度[13]。符征高等[14]研究表明,SOD水平降低是SP患者预后不良的影响因素之一。本文中存活组8-iso-PGF2α、LHP、MDA水平低于死亡组,GSH-Px、SOD水平高于死亡组。分析其原因可能在于死亡组呼吸道黏膜损伤较重,SP患者炎性反应通过激活白细胞促进氧自由基释放,进一步引发氧化应激反应。
建立CPIS评分是以临床表现、影像学和微生物学指标等评估感染的测评方案,近年CPIS评分多用于肺部感染程度、临床治疗效果及预后的评估。单一的检测指标对于SP病情的评估效能易受多因素限制,本文中血清外周血相关炎性因子以及血清MDA、8-iso-PGF2α、LHP等氧化应激反应指标均与CPIS评分呈正相关,血清GSH-Px、SOD与CPIS评分呈负相关(P<0.05),提示多项检测指标均与CPIS评分密切相关,临床监测有利于为SP患者疾病严重程度做出客观评估及治疗指导。
综上所述,炎性因子水平、氧化应激反应指标与SP患者CPIS评分具有显著相关性,可反映SP患者病情严重程度,为后续治疗方案提供客观依据。
