NT-proBNP联合浅快呼吸指数对AECOPD伴呼吸衰竭机械通气患者撤机效果的预测价值
2023-07-26张虹霞林蕊艳
张 帅, 张虹霞, 林蕊艳
(首都医科大学附属北京潞河医院呼吸与危重症医学科, 北京 101149)
慢性阻塞性肺疾病(Chronic obstructive pulmonary disease,COPD)是常见的损害呼吸系统的肺部疾病,COPD急性加重期(Acute exacerbation of chronic obstructive pulmonary disease,AECOPD)是COPD呼吸系统症状加重的阶段,表现为胸闷气短、咳嗽咳痰,甚至心律失常、呼吸衰竭(Respiratory failure,RF)等,严重影响患者生活质量[1-2]。AECOPD伴RF患者均会进行机械通气,以改善呼吸症状,减轻心脏负荷,但长时间的机械通气会导致呼吸机依赖,机械通气相关肺炎等,增加撤机失败的几率,因此成功撤机成为机械通气的关键[3-4]。撤机失败受到众多因素的影响,目前尚无统一定论,探究影响AECOPD机械通气患者撤机失败的因素,对提高撤机成功率十分关键。研究表明,N-端脑钠肽前体(N-telomere natriuretic peptide precursor,NT-proBNP)为心衰标志物,与肺部疾病撤机结局具有明显的相关性[5],但目前关于NT-proBNP用于AECOPD伴RF机械通气患者的研究较少。浅快呼吸指数(Rapid shallow breathing index,RSBI)是根据呼吸频率(Respiratory rate,RR)与潮气量(Tidal volume,VT)的比值,是临床用于指导脱机的常用指标,但该指标用于评估撤机结局的特异性较低,临床上多与其他指标联合用于预测撤机结局[6]。本研究采用RSBI联合NT-proBNP水平对AECOPD伴RF机械通气患者撤机失败进行预测,探究其预测价值,以期提前对AECOPD伴RF患者进行干预,提高撤机成功率。
1 资料与方法
1.1 一般资料收集2017年1月-2021年12月首都医科大学附属北京潞河医院呼吸与危重症医学科收治的81例AECOPD伴RF机械通气患者的临床资料,其中男性48例,女性33例,年龄55~77岁,平均年龄(65.79±7.04)岁。合并症情况:高血压40例,糖尿病38例,高血脂症34例,冠心病30例。纳入标准:(1)患者均为AECOPD,并参考《慢性阻塞性肺疾病急性加重患者的机械通气指南》[7]进行机械通气;(2)患者均有机械通气指征并进行气管插管;(3)机械通气时间>48 h;(4)COPD急性加重病程<7 d;(5)患者临床资料完整。排除标准:(1)患有其他肺部疾病,如肺炎、肺结核等;(2)既往进行过肺部手术;(3)患者肝、肾功能不全者;(4)患有恶性肿瘤者;(5)患有精神类疾病者。本研究经首都医科大学附属北京潞河医院医学伦理委员会批准,所有患者均签署知情同意书。
1.2 方法
1.2.1 临床资料收集 统计患者临床资料包括:性别、年龄、COPD病程、吸烟史、体温、高血压、糖尿病、高血脂症及冠心病合并症,根据监护仪结果统计患者自主呼吸试验(Spontaneous breathing test,SBT)时的心率、平均动脉压、氧分压、氧浓度及机械通气时间,根据患者SBT前的血常规检查结果统计白细胞计数,采集患者SBT前的血液样本,分离血清后采用酶联免疫法测定C反应蛋白(C-reactive protein,CRP)水平。
1.2.2 NT-proBNP水平检测 采集患者SBT前的血液样本,离心后分离上清液,采用酶联免疫法进行NT-proBNP水平检测,操作步骤参考试剂盒(法国梅里埃公司)说明书。使用酶标仪(法国梅里埃公司,型号:Mini - Vidas)检测各孔450 nm处吸光值,根据标准品曲线分析患者NT-proBNP水平。
1.2.3 RSBI检测 SBT时采用多功能监护仪检测患者呼吸频率(Respiratory rate,RR)及潮气量(Tidal volume,VT),计算RSBI,RSBI=RR/VT。
1.2.4 撤机评估 撤机成功:患者参考《机械通气临床应用指南》[8]进行撤机筛查及SBT,并成功通过SBT,患者成功拔除气管导管并在48 h依旧能够进行自主呼吸,无需再次进行气管插管;撤机失败:未通过SBT,或在气管导管拔除后48 h内重新进行气管插管。

2 结果
2.1 两组患者一般资料比较81例AECOPD伴RF机械通气患者中57例患者撤机成功,24例患者撤机失败,撤机失败率为29.63%,其中再次插管9例、呼吸窘迫10例、精神或意识状态异常5例。两组患者的性别、年龄、COPD病程、合并症(高血压、糖尿病、高血脂症及冠心病)、吸烟史、体温、心率、平均动脉压、白细胞计数、氧分压及氧浓度比较,差异均无统计学意义(P>0.05);撤机失败组机械通气时间、NT-proBNP水平及RSBI均高于撤机成功组,差异有统计学意义(P<0.05),见表1。
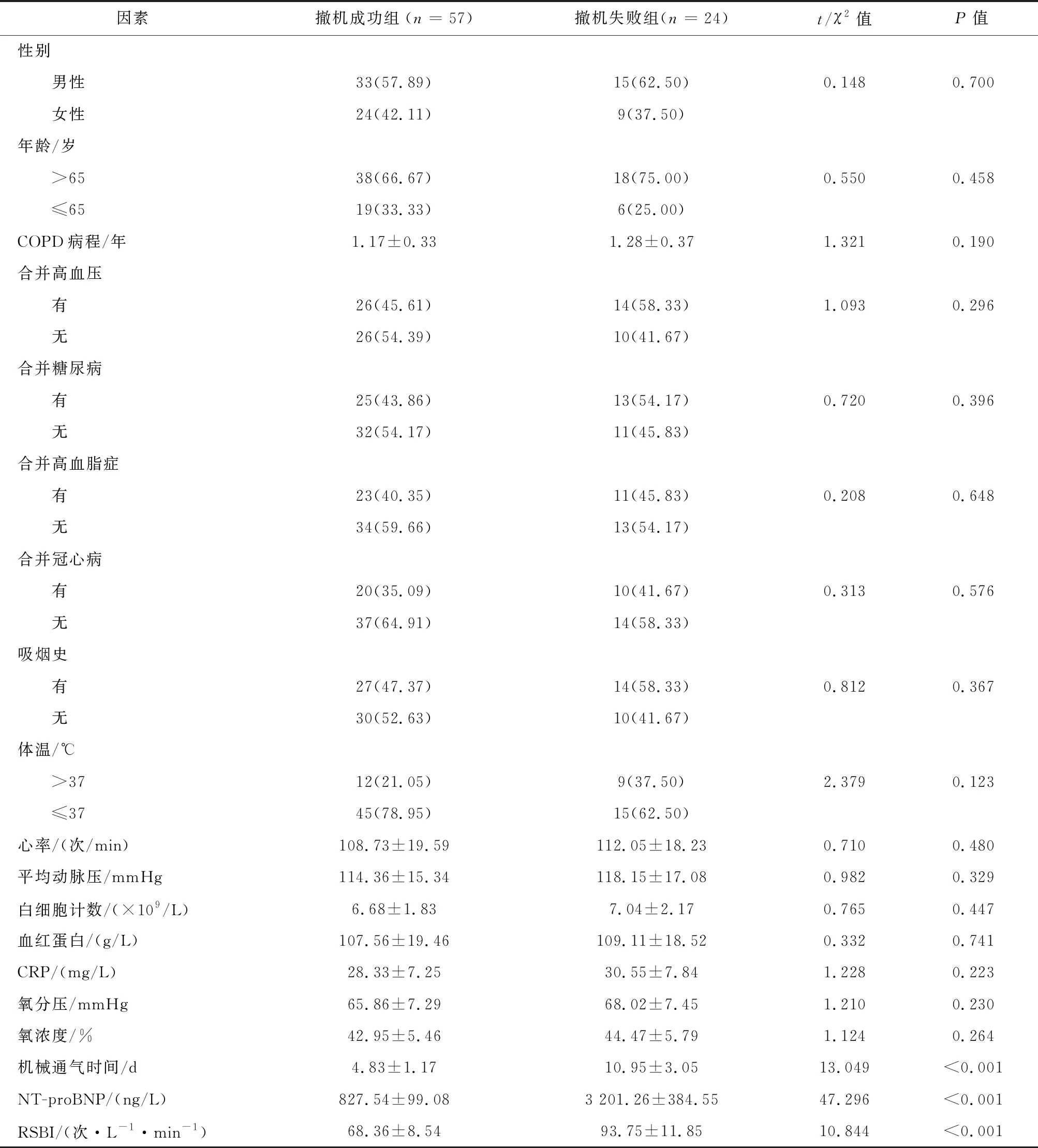
表1 两组患者一般资料比较
2.2 AECOPD伴RF机械通气撤机失败的多因素分析以机械通气时间、NT-proBNP水平、RSBI作为自变量进行赋值,AECOPD伴RF机械通气撤机失败情况作为因变量进行赋值,经Logistic回归分析,机械通气时间、NT-proBNP水平及RSBI是AECOPD伴RF机械通气患者撤机失败的独立危险因素(P<0.05),见表2、3。

表2 赋值情况

表3 AECOPD伴RF机械通气撤机失败的多因素分析
2.3 NT-proBNP水平与RSBI对AECOPD伴RF机械通气患者撤机失败的预测价值经ROC分析显示,NT-proBNP水平、RSBI预测AECOPD伴RF机械通气患者撤机失败的AUC值分别为0.784,0.773,95%CI为0.679~0.868,0.667~0.859,二者联合预测的AUC值为0.918,95%CI为0.835~0.967,见表4、图1。
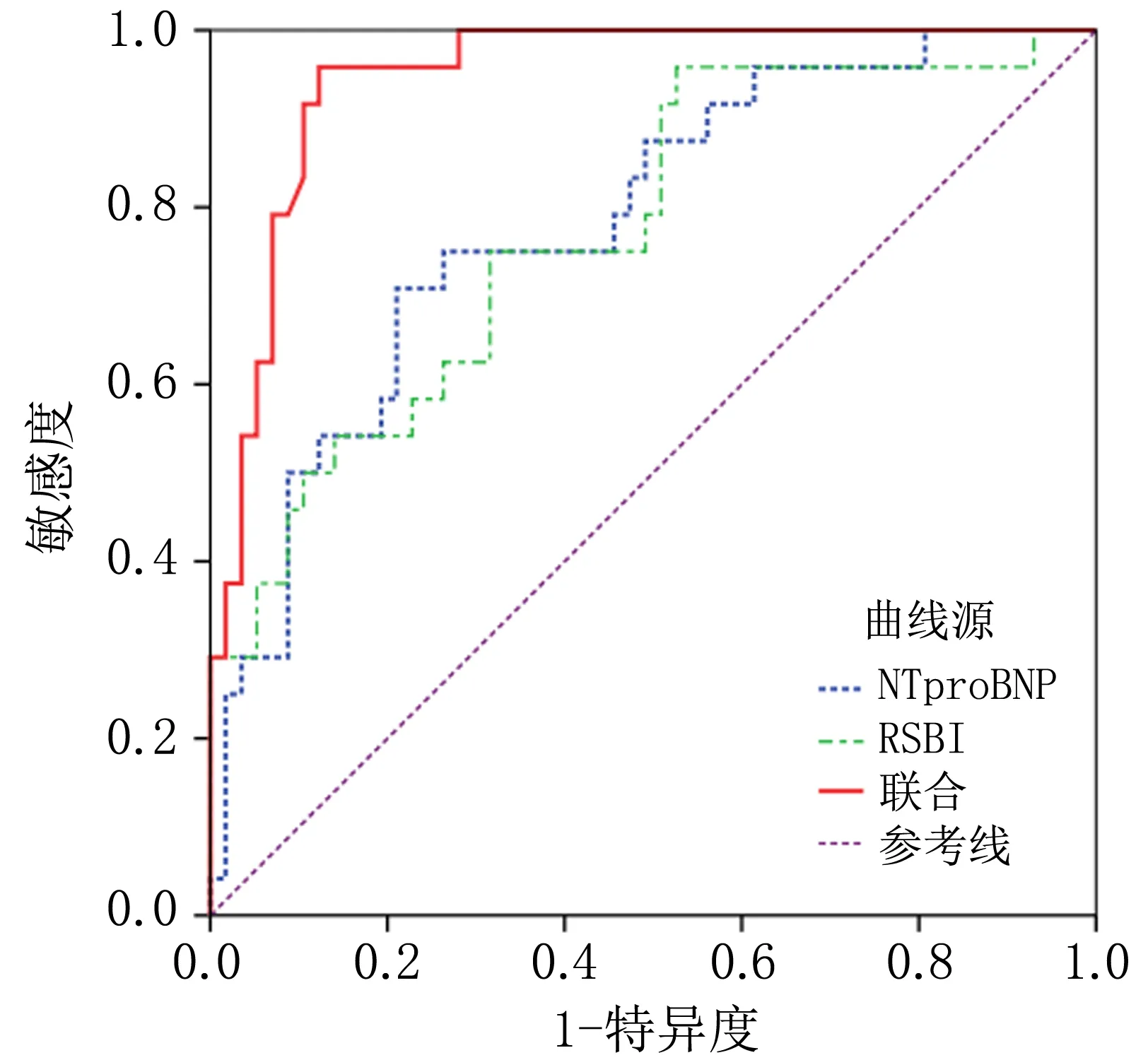
图1 NT-proBNP水平与RSBI对AECOPD伴RF机械通气患者撤机失败的ROC曲线
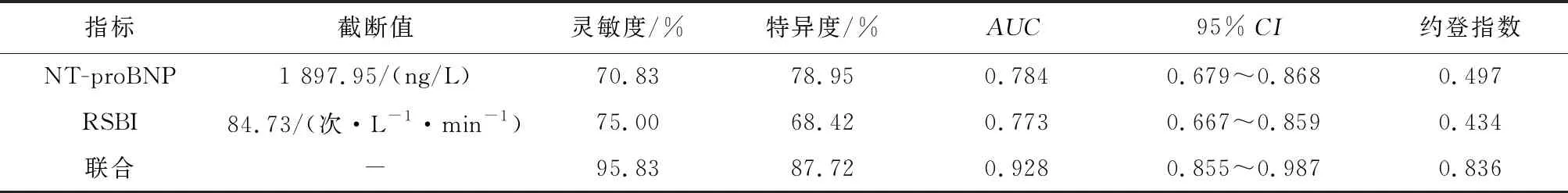
表4 NT-proBNP水平与RSBI对AECOPD伴RF机械通气撤机失败的预测价值
3 讨论
临床研究显示,医生根据临床经验对患者进行撤机的失败率较高,单独采用SBT指导撤机的失败率处于较高水平,约20%的患者撤机后需再次进行插管,因此有效降低撤机失败率对于机械通气患者具有重要意义[9-10]。NT-proBNP是评估心力衰竭常用的指标,近期有研究显示NT-proBNP用于评估气管插管患者撤机失败具有较好的参考价值,与其他指标联合预测效能更高[11]。研究表明[12],C反应蛋白、RSBI对AECOPD并呼吸衰竭机械通气患者撤机失败预测的评估效能较高,二者联合能够预测AECOPD并呼吸衰竭机械通气患者撤机失败。因此推测NT-proBNP联合RSBI对于AECOPD伴RF机械通气患者撤机失败同样具有一定的预测价值。
本研究中81例AECOPD伴RF机械通气患者中24例患者撤机失败,57例患者撤机成功,撤机失败率为29.63%,提示AECOPD伴RF机械通气患者撤机失败率较高,因此有效控制患者呼吸机撤机失败率是降低呼吸机相关并发症及死亡率的关键。本研究对撤机成功及失败患者的临床资料进行对比分析,结果显示撤机失败组机械通气时间、NT-proBNP水平及RSBI均高于撤机成功组,经Logistic回归分析,机械通气时间、NT-proBNP水平、RSBI是AECOPD伴RF机械通气撤机失败的独立危险因素。临床数据显示,患者机械通气时间越长,越难以撤机,分析原因为,随着患者机械通气时间的延长,患者呼吸肌耐力较差,无法进行长时间的自主呼吸,因此难以成功撤机,对于该部分患者可采取间断机械通气的方法,逐渐锻炼呼吸肌的耐力,直至撤机成功。NT-proBNP为心衰标志物,既往研究证实NT-proBNP水平能够有效预测心力衰竭患者的病情进展及预后情况[13-15],本研究AECOPD患者心血管储备功能下降,在外界刺激下,呼吸功能恶化,导致RF,而机械通气撤机时,呼吸导致胸腔内压力变化明显,血流动力学不稳定,从而导致撤机失败。呼吸肌功能下降同样是导致撤机失败的主要原因之一,RSBI能够反映出患者呼吸肌疲劳情况[16]。研究表明,撤机失败患者会出现呼吸急促,RR加快,而RSBI是通过RR及VT评估患者能够进行拔管,因此,RSBI水平越高提示患者撤机失败的风险越高,临床应对RSBI水平较高的患者给予重视,并采取相应的干预措施,降低撤机失败率[17-18]。
本研究进行ROC分析,结果显示NT-proBNP、RSBI联合检测的AUC值高于单一检测,提示联合检测的预测价值更高。孟超等[19]研究显示RSBI值对ICU患者脱机成功有一定预测价值,本研究结果与其相符,本研究中,RSBI>84.73(次·L-1·min-1)提示患者具有撤机失败的风险,NT-proBNP水平联合RSBI能够提高单一检测对AECOPD伴RF机械通气患者撤机失败预测的灵敏度、特异度,提示二者联合用于预测AECOPD伴RF机械通气患者撤机失败具有更高的价值。
综上所述,NT-proBNP水平联合RSBI用于预测AECOPD伴RF机械通气撤机失败均有一定的参考价值,二者联合对于AECOPD伴RF机械通气患者撤机失败的预测价值更高。临床可同时监测AECOPD伴RF机械通气患者的NT-proBNP水平及RSBI值,以提高撤机成功率。
