假性和真性视盘水肿患者HD-OCT检查结果的差异性分析
2023-07-26段文娟白文浩孙明明徐全刚魏世辉周欢粉
段文娟 白文浩 孙明明 徐全刚 魏世辉 周欢粉
假性视盘水肿(PPE)是由于视盘发育异常所致,包括视盘的发育不良、拥挤/倾斜视盘、透明细胞的永久留存、神经胶质过多症、有髓神经纤维、视盘玻璃疣(ODD)及视盘周围卵圆形高反射肿块样结构(PHOMS)等[1-6]。PPE眼底表现为视盘界线欠清、色红、视盘轻度或中度隆起。特发性颅内高压(IIH)在普通人群中每年每10万人中有0.28~2.20例发病,尤多见于育龄、肥胖女性。近期一系列研究发现,有超过90%的IIH患者合并静脉窦狭窄[7]。由IIH引起的真性视盘水肿(TPE)眼底也表现为视盘界线欠清、色红、视盘隆起,在早期尤其是轻度视功能受损时,很难通过无创的检查方式与PPE进行鉴别。
近年来,随着高清光学相干断层扫描 (HD-OCT)在眼科的广泛应用,视盘的成像方式得到了更新。HD-OCT促使筛板前视盘和视盘周围区域的成像更加清晰[8-9]。而HD-OCT的深度增强模式(EDI)和高清模式(HD)增加了信号穿透的深度和清晰度,可以获取高分辨率的视盘解剖结构成像,为神经眼科医师在研究视盘先天异常和其他疾病上提供了先进的技术支持。本研究旨在通过探讨HD-OCT无创检查鉴别PPE和TPE患者,以期早期明确诊断,指导临床医师避免过度检查和治疗。
1 资料与方法
1.1 一般资料
回顾性队列研究。选取2015年1月至2021年6月在解放军总医院第三医学中心眼科医学部第一医学中心眼科确诊为PPE的24例(48眼)为PPE组,IIH引起TPE的49例(98眼)为TPE组。纳入标准:(1)PPE:经过神经眼科专科检查(视力、视野、电生理、OCT、荧光素眼底血管造影、MRI等)、免疫、感染、腰穿、神经系统检查,排除其他视神经疾病后确诊[10]。(2)IIH:符合Friedman 等[11]和Chatziralli 等[12]在2013 提出的诊断标准,所纳入患者双眼视盘水肿,其他神经系统检查正常,经脑脊液检查成分正常,且腰椎穿刺开放压力升高 (侧卧位>250 mmH2O;1 mmH2O=9.8 Pa);脑部MRI示无脑积水、占位或结构性病变。所纳入患者均记录性别、年龄、最佳矫正视力(BCVA)等基本信息。排除标准:(1)存在可能影响视功能的其他眼部疾病,如视神经疾病、青光眼或全身性疾病;(2)临床资料不完整者。本研究经解放军总医院伦理委员会审批(批准号:S2019-111-01),所有患者均知情并签署书面知情同意书。纳入研究的患者检查设备均具有同一性和精确性。
1.2 观察项目
记录所有患者基线资料及BCVA。所有患者均行HD-OCT(CIRRUS HD-OCT 5000,Cari Zeiss 公司,美国)检查,记录患者发病1个月、3个月、6个月视盘平均、上方、鼻侧、下方及颞侧的视网膜神经纤维层(RNFL)厚度及平均、上方、鼻上、鼻下、下方、颞上、颞下的黄斑区神经节细胞层-内丛状层(GCIPL)厚度,并观察PPE在HD-OCT下的形态学表现。以灵敏度[真阳性/(真阳性+假阴性)]、特异度[真阴性/(真阴性+假阳性)]及似然比(阳性似然比:真假阳性率之比;阴性似然比:假真阴性率之比)分析GCIPL在PPE及IIH中的诊断价值。PPE患者发病时间设为出现视觉症状时间或明确诊断时间。
1.3 统计学处理
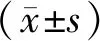
2 结果
2.1 PPE组和TPE组患者基线资料比较
PPE组患者共24例(48眼),其中男5例(20.83%),女19例(79.17%),男女比例为1.03.8,年龄5~54(31.50±15.68)岁;TPE组患者共49例(98眼),其中男13例(26.53%),女36例(73.47%),男女比例为1.02.7,年龄12~61(36.63±11.11)岁;两组患者性别构成及年龄比较差异均无统计学意义(P=0.596、0.052)。患者BCVA≥1.0、0.8~<1.0、0.5~<0.8、>0.1~<0.5和≤0.1者 PPE组分别有39眼(81.25%)、6眼(12.5%)、1眼(2.08%)、2眼(4.17%)、0眼,TPE组分别有44眼(44.90%)、10眼(10.20%)、11眼(11.22%)、17眼(17.35%)、16眼(16.33%),两组患者BCVA比较差异有统计学意义(P=0.001)。PPE组48眼中14眼(29.17%)伴有不同程度视野缺损。
2.2 PPE组和TPE组患者视盘RNFL厚度
发病1个月、3个月,TPE组患者视盘水肿程度较高,平均RNFL厚度均明显高于PPE组,差异均有统计学意义(均为P<0.05);发病6个月,TPE组和PPE组患者视盘平均RNFL厚度比较差异无统计学意义(P=0.817)。发病1个月,TPE组与PPE组患者视盘鼻侧、颞侧RNFL厚度相比差异均有统计学意义(均为P<0.05);发病3个月,视盘各象限RNFL厚度TPE组均较PPE组患者增加,差异均有统计学意义(均为P<0.05);发病6个月,TPE组与PPE组患者间视盘颞侧RNFL厚度相比差异有统计学意义(P=0.016),视盘余象限RNFL厚度相比差异均无统计学意义(均为P>0.05)。
发病1个月、3个月、6个月各时间点间两两比较,PPE组患者视盘平均、上方、鼻侧、下方、颞侧RNFL厚度差异均无统计学意义(均为P>0.05);TPE组患者发病6个月较发病1个月视盘颞侧RNFL厚度变薄,差异有统计学意义(P=0.015),视盘其余象限RNFL厚度及平均RNFL厚度各时间点间两两比较差异均无统计学意义(均为P>0.05)(表1)。

表1 PPE组和TPE组患者发病不同时间视盘各象限RNFL厚度的比较
2.3 PPE组和TPE组患者黄斑区GCIPL厚度
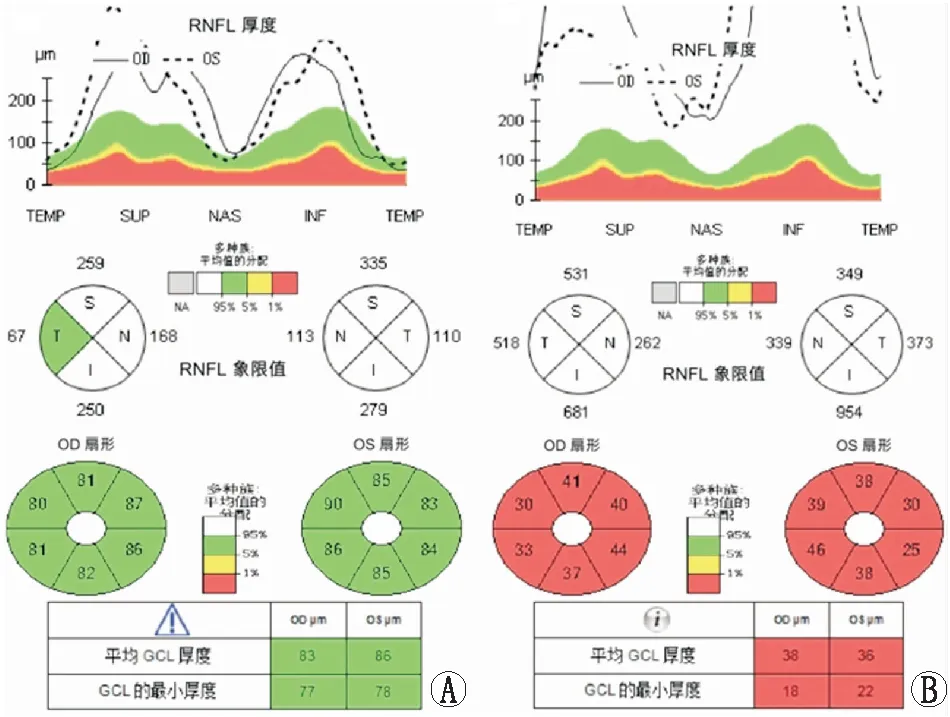
发病1个月、3个月和6个月,HD-OCT检查结果显示,PPE组患者视盘RNFL厚度和黄斑区GCIPL厚度正常;TPE组患者视盘RNFL厚度明显增加,黄斑区GCIPL厚度变薄(图1示发病1个月两组患者HD-OCT检查对比图)。发病1个月、3个月和6个月,TPE组患者黄斑区GCIPL平均厚度均较PPE组变薄,差异均有统计学意义(均为P<0.01);各时间点两组患者间各象限黄斑区GCIPL厚度比较差异均有统计学意义(均为P<0.05)。PPE组患者不同时间点间各相同象限黄斑区GCIPL厚度比较,差异均无统计学意义(均为P>0.05)。与发病1个月比较,发病6个月TPE组患者黄斑区平均GCIPL厚度和鼻下GCIPL厚度均变薄,差异均有统计学意义(P=0.001、0.018);TPE组患者其余不同时间点间各相同象限黄斑区GCIPL厚度比较,差异均无统计学意义(均为P>0.05)(表2)。
A:PPE患者的视盘RNFL厚度和黄斑区GCIPL厚度均显示正常;B:TPE患者的视盘RNFL厚度明显增加,黄斑区GCIPL厚度明显变薄。
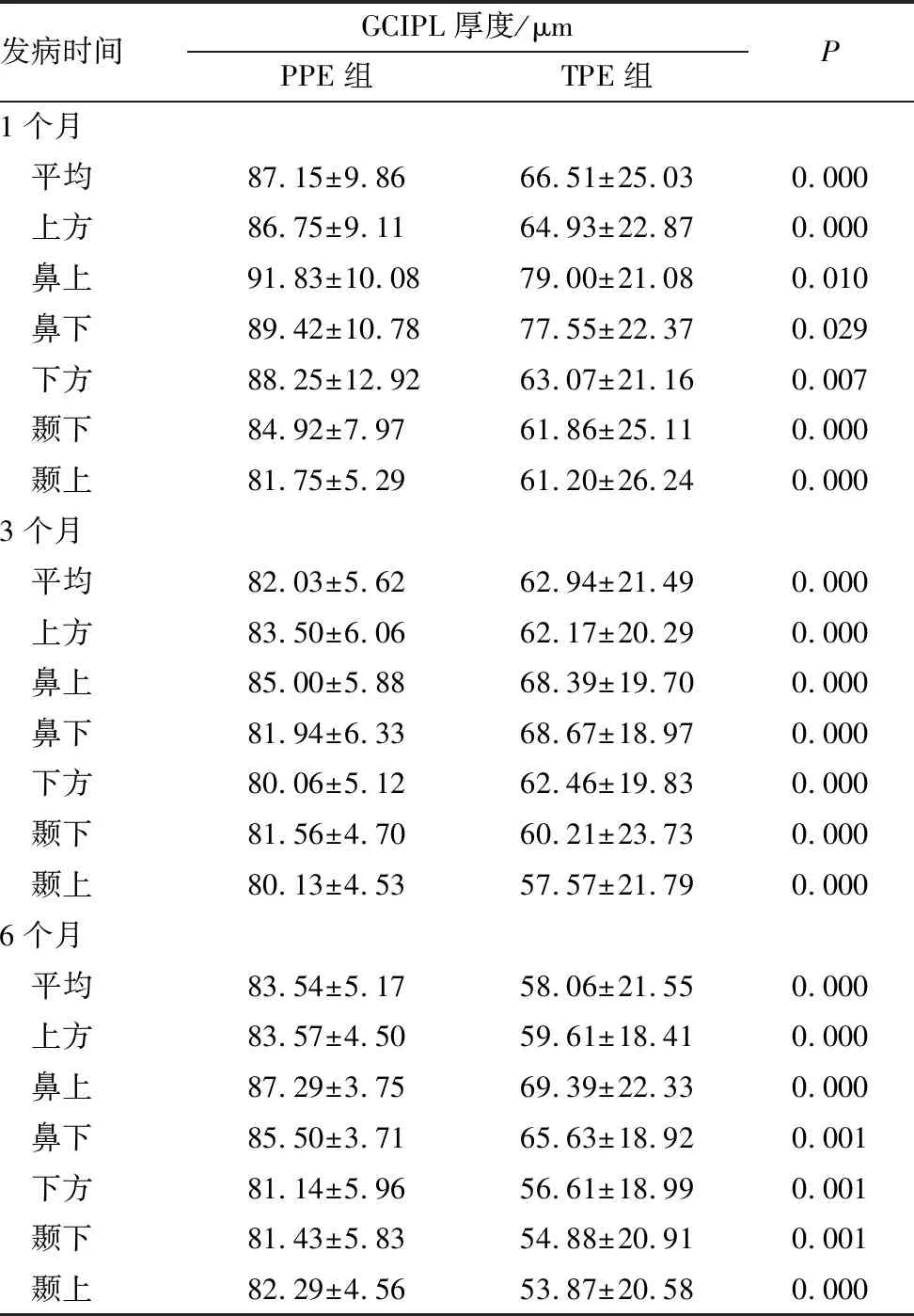
表2 PPE和TPE组患者发病不同时间黄斑区GCIPL厚度的比较
2.4 PPE组和TPE组患者黄斑区GCIPL厚度的诊断学价值
基于黄斑区GCIPL厚度在PPE组和TPE组患者早期变化不同进行诊断学分析。以黄斑区GCIPL厚度正常为阳性判读,则诊断PPE灵敏度为97.92%,特异度为 68.75%,阳性似然比为3.133,阴性似然比为0.031;以黄斑区GCIPL厚度变薄为阳性判读,则诊断IIH灵敏度为68.75%,特异度为97.92%,阳性似然比为33.050,阴性似然比为 0.319。
2.5 PPE组患者OCT形态学分析
HD-OCT检查结果显示,PPE组48眼中合并PHOMS者14眼(29.17%),合并ODD者4眼(8.33%),合并视盘倾斜者6眼(12.50%)。PPE组其余患眼及TPE组所有患眼均未发现明显视盘结构异常。图2为双眼PHOMS引起的PPE,图3为双眼视盘倾斜引起的PPE。
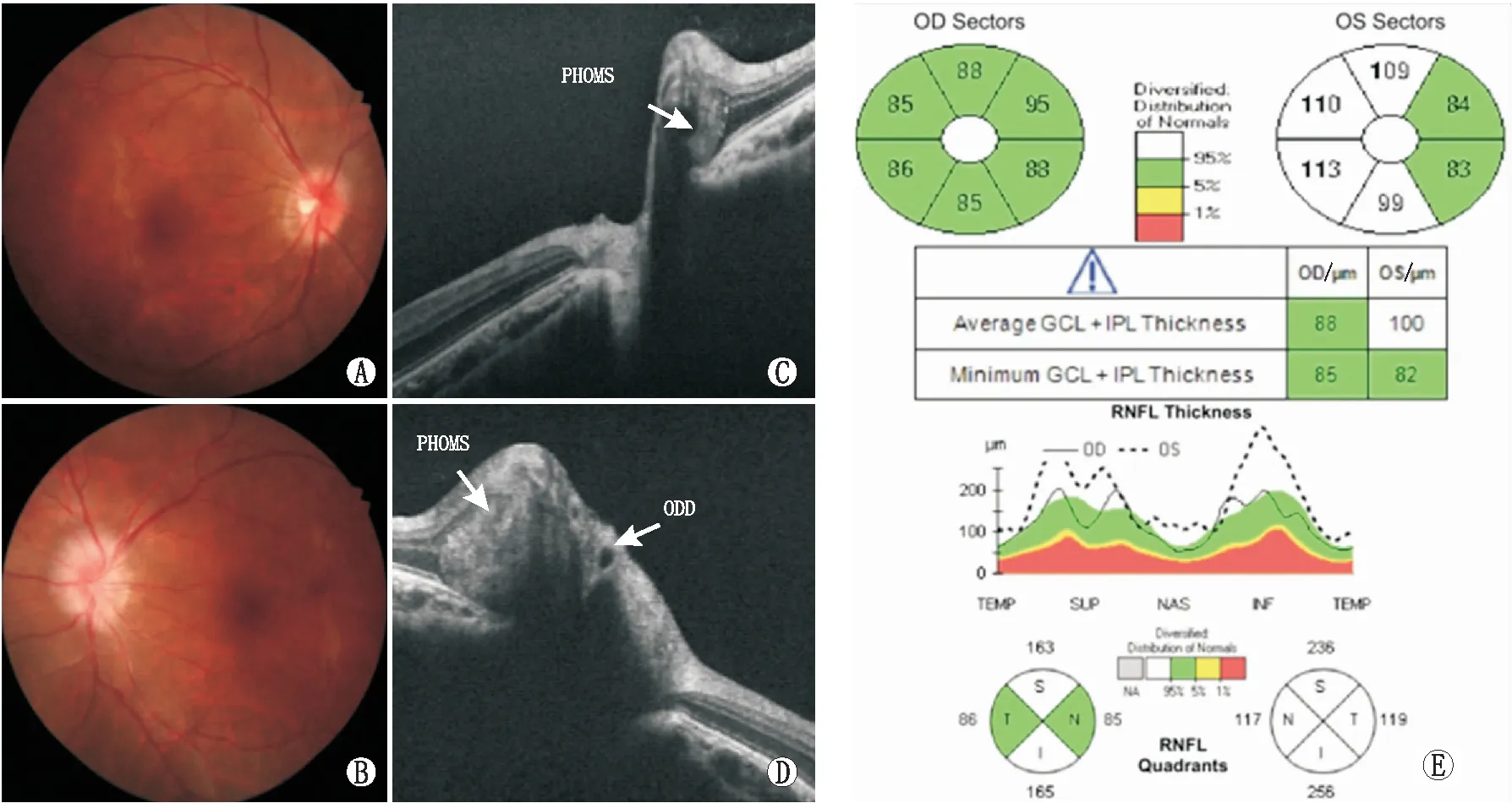
A和B:双眼眼底彩色照相,可见双眼视盘边界均欠清,色淡红;C和D:HD-OCT检查示双眼视盘鼻侧PHOMS改变;E:HD-OCT检查中视盘RNFL厚度和黄斑区GCIPL厚度分析,可见右眼视盘上方、下方及左眼各象限RNFL厚度均轻度增加,黄斑区GCIPL厚度均未见变薄。
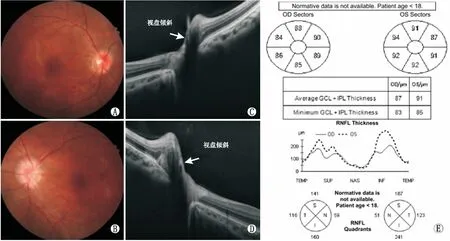
A和B:双眼眼底彩色照相,可见双眼视盘边界均欠清,色淡红;C和D:HD-OCT检查示双眼视盘倾斜;E:HD-OCT检查中视盘RNFL厚度和黄斑区GCIPL厚度分析,可见右眼视盘上方、下方及左眼各象限RNFL厚度均轻度增加,黄斑区GCIPL厚度均未见变薄。
3 讨论
IIH引起的TPE,其发病机制是由于视神经筛板后蛛网膜下腔与脑蛛网膜下隙相通,增高的颅内压传导至筛板处,使得视盘神经纤维轴浆流障碍、水肿、抬高,并向前隆起[13-14]。TPE的临床表现包括头痛、视物模糊和波动性耳鸣等,患者常因视觉症状首诊于眼科,早期检查双侧视盘水肿,晚期患者视力损害严重,发生视神经萎缩。IIH病程的不同时期视盘水肿的表现及程度也有很大差异。如何评估和监测视功能的变化,对颅高压进行及时治疗,避免严重视力受损是治疗IIH的重点。目前,临床上视盘水肿与颅内压增高的时间关系仍不清楚,还需要神经内科与神经眼科医师合作,共同探讨研究,从而更好地医治此类患者。
PPE是由于视盘先天发育异常,如拥挤/倾斜视盘、有髓神经纤维、ODD、PHOMS等使视盘外观貌似水肿。与TPE关键鉴别点在于荧光素眼底血管造影中视盘无明显渗漏。和ODD不同,PHOMS不能通过眼眶超声、眼底自发荧光、造影或眼眶CT等检查被发现;且PHOMS在多种疾病中均可发生,PHOMS在儿童视盘倾斜及视盘水肿中首先被发现[15-16],之后相继在视盘水肿、ODD、非动脉炎性前部缺血性视神经病变、视网膜中央静脉阻塞、视神经炎以及近视视盘倾斜中被发现[9,17-22]。因此,依据病因不同,PHOMS可分为视盘水肿相关的PHOMS、ODD相关的PHOMS以及不规则视盘相关的PHOMS[23]。而不规则视盘伴有的PHOMS引起的PPE常被误诊为颅内高压所致的TPE,从而给予过度的有创检查及治疗,如腰穿、DSA介入治疗等,以及长时间的降颅压治疗。
PPE和IIH引起的TPE对患者处置方法完全不同,PPE需要长期观察,而因IIH引起的TPE可导致严重视功能损伤,需要做紧急降颅压或手术等治疗。两者之间的早期鉴别尤为重要,部分患者因出现视野缺损或视力下降,需要有创检查(如腰穿等)明确诊断,临床上HD-OCT是无创的,可以直观发现视盘结构异常,提高PPE和IIH的诊断率。本研究利用HD-OCT观察,确诊PPE组50.0%(24眼)的患者伴有视盘结构异常,包括PHOMS 14眼,ODD 4眼,视盘倾斜6眼。
本研究结果显示,TPE组患者视盘平均RNFL厚度在发病1个月、3个月时均明显高于PPE组,IIH引起的TPE多为中高度水肿,发病6个月时两组患者视盘平均RNFL厚度差异无统计学意义;发病6个月,TPE组患者视盘颞侧RNFL厚度较发病1个月显著变薄,考虑与TPE长期颅内高压轴索萎缩引起RNFL厚度降低有关。PPE组患者视盘平均RNFL厚度及各象限RNFL厚度在发病6个月内均无显著改变。
本研究首次报道,TPE组患者早期黄斑区平均及各象限GCIPL厚度均明显变薄,而PPE组患者黄斑区GCIPL厚度均正常,两组患者间相比,发病不同时间点黄斑区平均及各象限的GCIPL厚度差异均有统计学意义(均为P<0.05)。考虑可能因TPE患者轴索的器质性损伤,造成GCIPL变薄。有学者发现,视盘缺血性改变可引起GCIPL的变薄及缺失[24-25]。本研究结果显示,PPE组患者早期黄斑区平均GCIPL厚度正常,这与部分研究者发现略有不同。Lyu等[26]研究显示,PPE患者GCIPL厚度部分正常、部分轻度变薄,可能与纳入人群和病种不同有关。由于黄斑区GCIPL厚度在PPE组和TPE组患者中的早期的显著差异性,我们分析了这一指标的诊断意义。以黄斑区GCIPL厚度正常为阳性判读,则诊断PPE灵敏度为97.92%,特异度为68.75%,阳性似然比为3.133,阴性似然比为0.031;以黄斑区GCIPL厚度变薄为阳性判读,则诊断IIH灵敏度为68.75%,特异度为97.92%,阳性似然比为33.050,阴性似然比为0.319。
PPE组患眼中81.25%(39/48)发病时BCVA≥1.0;29.17%(14/48)伴有不同程度视野缺损,主要表现为鼻侧或周边视敏度下降;因视野缺损表现常常误诊为TPE或视神经炎;此类患者除了视野缺损和视盘水肿,往往不伴有眼科其他的阳性体征,如相对性传入性瞳孔功能障碍(-)、荧光素眼底血管造影显示视盘不伴有明显渗漏、黄斑区节细胞正常、MRI检查视神经未见异常等特点。HD-OCT检查发现视盘结构异常有助于支持诊断。由于IIH患者也可伴有PHOMS,所以在一些肥胖的青年女性颅压高约250 mmH2O时,需要进一步鉴别是TPE伴有PHOMS还是PHMOS引起的PPE,神经眼科医师往往较神经内科医师在诊断上占有优势,此类患者视力多为正常,部分患者可伴有视野缺损,黄斑区神经节细胞随着病程变化有无异常及荧光素眼底血管造影显示视盘有无渗漏有助于鉴别诊断,PPE往往伴有视盘高荧光,但无渗漏,神经节细胞厚度长期无变化。
4 结论
本研究首次提出黄斑区GCIPL厚度变薄可以作为排除PPE的诊断依据,同时可以作为诊断IIH相关TPE的参考指标。HD-OCT检查黄斑区GCIPL厚度变化有助于鉴别TPE和PPE,发病3个月黄斑区GCIPL厚度变薄可以作为排除PPE的诊断依据,同时可以作为诊断IIH相关TPE的支持条件。HD-OCT检查有助于分辨视盘结构异常,进一步对PPE进行分类并与TPE早期进行鉴别。本研究尚存在以下不足:(1)有关PPE的发病时间本研究界定为出现症状时间或首次就诊时间,视盘水肿可能已长期存在,由于疾病本身的特点可能会影响研究结果;(2)本研究观察时间为6个月,后期需要进一步行长期前瞻性队列研究验证PHOMS的变化;(3)本研究为单中心研究,患者的选择偏移可能对研究结果有所影响。
