tDCS改善脑卒中后执行功能障碍的临床研究
2023-07-10陈中华梁镇宏杨宇德李伟杰周嘉铭张雪艺王汉明
陈中华 梁镇宏 杨宇德 梁 韬 李伟杰 周嘉铭 张雪艺 王汉明
广东省茂名市人民医院康复医学科,广东茂名 525000
“脑卒中”又称“脑血管意外”,其发病机制源于脑部血液供应不足或动脉硬化导致脑部供血动脉阻塞,从而引发脑组织损伤[1]。脑卒中后执行功能障碍(post-stroke executive impairment,PSEI)是脑卒中后常见的认知功能障碍,即使在康复效果较好的患者中,也经常存在执行功能障碍,严重影响患者的日常生活,增加家庭和社会经济压力[2]。执行功能是可协同多个认知加工过程,并灵活优化认知神经,是个体认知活动重要且复杂的部分[3]。当前,临床对于PSEI 常用的治疗手段为药物治疗、运动疗法、认知功能康复疗法、中医疗法等,但由于作用缓慢,部分患者依从性较差,临床疗效欠佳[4]。经颅直流电刺激(transcranial direct-current stimulation,tDCS)是利用低强度、恒定直流电(1 ~2 mA)调节皮质神经元的非侵入性治疗,研究报道[5],其治疗方式可改善机体多种认知功能,但其在执行功能障碍研究较少。基于此,本研究选取2021 年12 月至2022 年11 月茂名市人民医院招募的75 例PSEI患者和35 例健康受试者进行研究,探究tDCS 改善PSEI 的应用效果。
1 资料与方法
1.1 一般资料
选取2021 年12 月至2022 年11 月茂名市人民医院招募的75 例PSEI 患者,按照随机数表法分为38 例真刺激组(tDCS)作为观察组,37 例假刺激组作为对照组,最终有效、完整的数据资料共有70 例,有5 例患者未完成本研究,其中观察组有3 例,2 例中途出院,1 例治疗期间因发热停止试验(与本研究无关);对照组有2 例,1 例拒绝接受测验,1 例病情加重转入重症进行临床救治(经分析已排除试验原因),另选取招募的健康受试者35 例作为健康组(接受临床观察)。(1)PSEI 受试者纳入标准:①年龄40 ~70 岁;②符合《2019 年中国血管性认知障碍诊治指南》中诊断标准[6],并经影像学检查确诊为脑卒中;③所有患者均为首次发病,病程6 ~24 个月;④资料完整者;⑤所有受试者知晓本研究情况并且签署同意书。(2)PSEI 受试者排除标准:①合并严重的肿瘤、脏器损伤者;②存在精神疾病者;③存在严重视力和听力障碍者,如色盲、耳聋等;④体内存在心脏起搏器、磁片、金属假牙植入物者;⑤存在药物滥用史或酒精依赖史者。(3)健康受试者纳入标准:①未服用任何药物;②无色弱、色盲、听力障碍;③无神经系统疾病史;④头颅fMRI 检查无异常;⑤对本研究知情并签署知情同意书。(4)脱落标准:①中途退出试验者;②因各种原因未完成所有评测者。本研究经医院医学伦理委员会批准同意(批件号:PJ2023MI-K012-01)。三组一般资料比较,差异无统计学意义(P> 0.05),具有可比性,见表1。
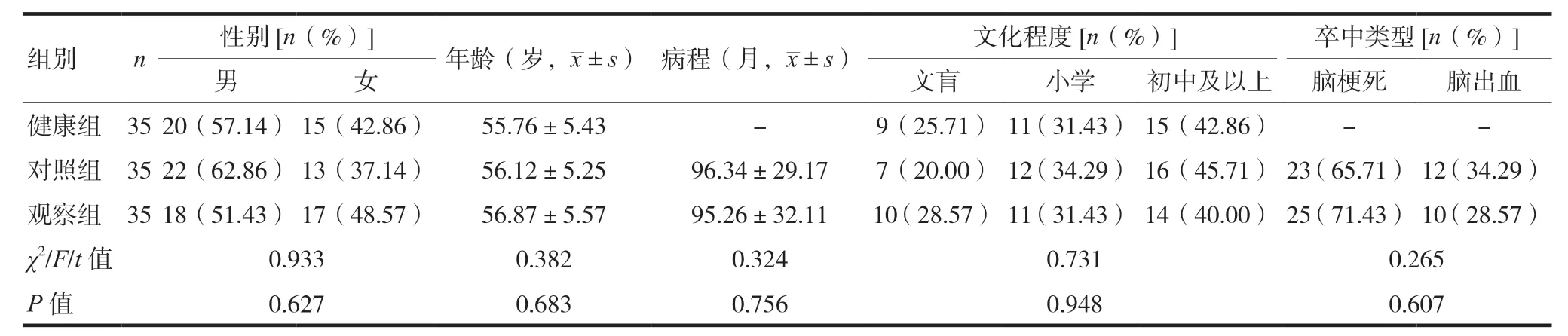
表1 三组一般资料比较
1.2 方法
健康组仅接受临床观察。对照组与观察组患者试验期间均实施综合康复训练,采用中国康复研究中心康复评定科研制的“认知康复工作站”内容,根据患者的实际病情制订训练内容,主要包含记忆训练、注意训练、计算训练、思维训练、运动训练等,由主管治疗师完成训练。1 次/d,30 min/次,每周进行5 d,持续训练4 周。对照组采用假刺激方法,仅在tDCS 刺激治疗开始和最后结束后60 s 内施加电流,电流强度由0 mA 升至2 mA 然后再降回至0 mA。观察组采用tDCS 刺激疗法,患者治疗前一天清洗头部,治疗当日清除刺激头皮表面油脂,端坐于有靠背、两边有扶手、高度适中的座椅上。采用四川智能电子实业有限公司生产的I S200 型智能电刺激仪进行tDCS 刺激,根据10-10 脑电图定位法选取患侧P3/P4 区,阳极电极片采用5 cm×3 cm 置于患侧前额叶背外侧皮质,阴极电极片置于对侧眶上缘区域,电流强度设置为2 mA,每次治疗20 min,每周进行5 次治疗。两组均持续治疗4 周。
1.3 观察指标及评价标准
采用蒙特利尔认知评估量表(Montreal cognitive assessmen,MoCA)、Stroop 色词测试(Stroop color word test,SCWT)、连线测试(trail making test,TMT)、威斯康星卡片测验系统(Wisconsin card sorting test,WCST)评分对两组患者的执行功能疗效进行评定。①执行功能评估,采用MoCA 评判[7],测试内容包括执行功能(5 分)、记忆(5 分)、定向能力(6 分)、图命名(3 分)、注意力(6 分)、抽象能力(2 分)、言语能力(3 分),总分值为30 分,分值越低表示认知功能越差;②采用SCWT 评估抑制能力[8],其中不同颜色、形状和图形各有4 种。卡片A 要求患者读出黑体书写的颜色名称;卡片B 要求患者读出不同颜色;卡片C 要求正确地说出字的颜色,而不是文字的意义。记录卡片C 的正确数、耗时;③TMT 分为TMT-A 和TMT-B 两部分[9],A 部分要求被试者按照顺序连接25 个数字,B 部分要求被试者将25 个数字与字母按序交替连接。由于地区文化差异,国内人群对字母的认知度差别较大,完成原版较困难,本研究采用陆骏超等[9]修订版连线测验,将数字包含在正方形和圆形中,受试者按顺序交替连接两种图案。记录TMT-A 和TMT-B 耗时数,耗时数越低执行功能越好;④WCST[10]中不同颜色、形状和图形各有4 种,包含4 张刺激卡片和128 张反应卡片,要求受试者按数量、形状、颜色对4 张刺激卡片和128 张反应卡片进行分类,记录完成总应答数。
1.4 统计学处理
采用SPSS 24.0 统计学软件分析数据,采用Shapiro-Wilk 检验对计量资料进行正态性检验。符合正态分布的计量资料采用均数±标准差(s)表示,采取独立样本t检验及方差分析;计数资料以[n(%)]表示,采取χ2检验。以P< 0.05 为差异有统计学意义。
2 结果
2.1 三组治疗前MoCA、SCWT、TMT、WCST比较
治疗前,对照组、观察组患者MoCA、SCWT、TMT、WCST 各指标与健康组比较,差异有统计学意义(P< 0.05),观察组与对照组比较,差异无统计学意义(P> 0.05)。见表2。

表2 三组治疗前MoCA、SCWT、TMT、WCST比较(x ± s)
2.2 对照组与观察组治疗前、治疗后2周、治疗后4周MoCA评分比较
对照组与观察组治疗前的MoCA 评分比较,差异无统计学意义(P> 0.05),治疗后2、4 周观察组MoCA 评分改善程度优于对照组,差异有统计学意义(P< 0.05)。见表3。
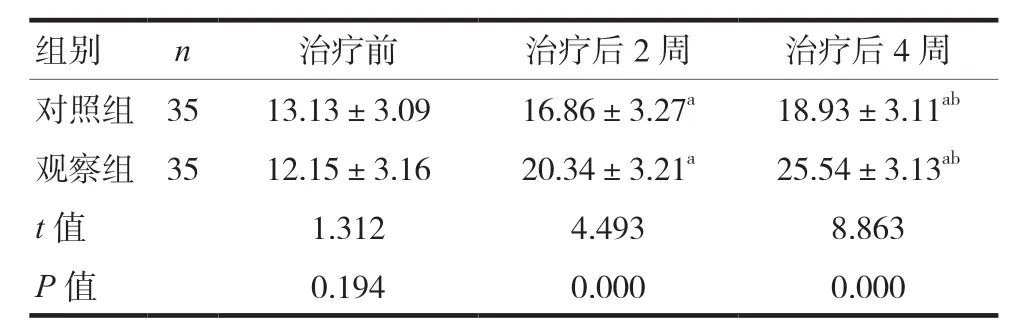
表3 对照组与观察组治疗前、治疗后2周、治疗后4周MoCA评分比较(分,x ± s)
2.3 对照组与观察组治疗前、治疗后2周、治疗后4周SCWT正确数、耗时数比较
对照组与观察组治疗前的SCWT 正确数、耗时数比较,差异无统计学意义(P> 0.05),治疗后2、4 周观察组改善程度优于对照组,差异有统计学意义(P< 0.05)。见表4。

表4 对照组与观察组治疗前、治疗后2周、治疗后4周SCWT正确数、耗时数比较(x ± s)
2.4 对照组与观察组治疗前、治疗后2周、治疗后4周TMT-A和TMT-B耗时数比较
对照组与观察组治疗前的TMT-A 和TMT-B耗时数比较,差异无统计学意义(P>0.05),治疗后2、4 周观察组TMT-A 和TMT-B 耗时数低于对照组,差异有统计学意义(P< 0.05)。见表5。
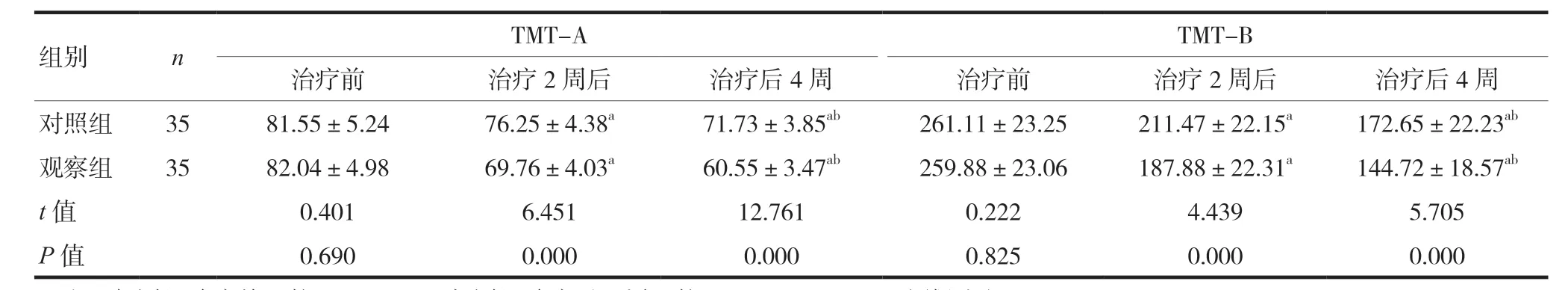
表5 对照组与观察组治疗前、治疗后2周、治疗后4周TMT-A、TMT-B耗时数比较(s,x ± s)
2.5 两组治疗前、治疗后2、4周WCST评分比较
对照组与观察组治疗前的WCST 评分比较,差异无统计学意义(P> 0.05),治疗后2、4 周观察组WCST 评分高于对照组,差异有统计学意义(P< 0.05)。见表6。
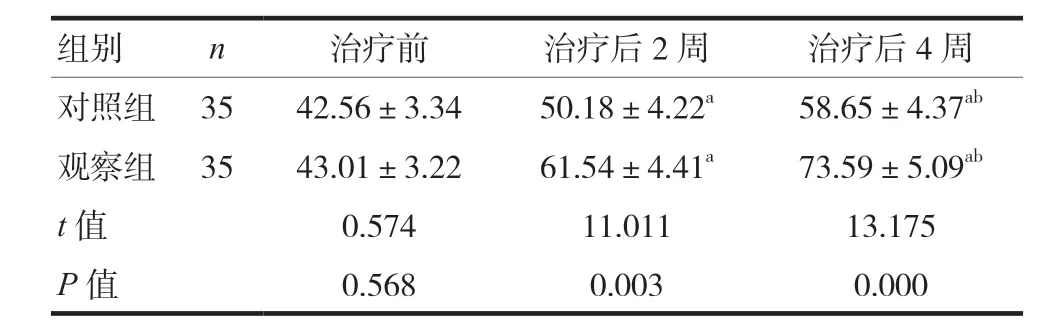
表6 两组治疗前、治疗后2周、治疗后4周WCST评分比较(分,x ± s)
3 讨论
脑卒中具有发病率高、致残率高、复发率高、致死率高等特点,是我国成年人致残、致死的主要原因,严重威胁我国居民生命健康。发生脑卒中后,大多数患者在治疗后往往存在不同程度的认知领域损害,发生认知障碍的概率约为80.00%,其中包括运动功能、思维速度、语言、执行功能障碍等[11]。执行功能是人类的高级认知过程,包含计划、启动、工作记忆、定势转换、反应抑制等方面,是个体在不同时间、社会角色、背景下调整适应环境变化的关键,若一个方面受到影响,个体执行功能就会受到影响,影响患者的生活质量[12]。研究报道[13],执行功能障碍是认知功能障碍的核心和主要临床症状,执行功能的评估对于康复计划的制订也十分重要。因此,在适当条件下寻找有效的治疗方式,改善脑卒中后执行功能,具有重要的临床意义。
研究显示[14],背外侧前额叶皮层(dorsolateral prefrontal cortex,DLPFC)及眶额叶皮层相关,双侧前额叶皮层由皮质间纤维和皮质下纤维组成,它们具有调节身体的逻辑思维、工作记忆、反应抑制、注意力和执行能力,DLPFC 区、眶额叶皮层组成的额叶纹状体环路的完整性对执行功能起着重要作用,DLPFC 是执行功能抑制反应的重要脑区,而反应抑制是行为自我调节的中心。当脑损伤后,病灶中断了与DLPFC 区的联络纤维,从而导致患者执行功能障碍,故本研究选取DLPFC 作为刺激部位。tDCS是一种无创、无痛刺激技术,通过微弱的电流刺激大脑神经皮质层,引起特定部位的兴奋性,阳极刺激提高兴奋性、阴极刺激抑制兴奋性,从而达到调控作用。本研究结果显示,治疗后2、4 周,观察组MoCA 评分、SCWT 正确数、耗时数的改善程度均优于对照组(P< 0.05);观察组TMT-A 和TMT-B 耗时数低于对照组(P< 0.05);观察组WCST 评分高于对照组(P< 0.05)。与闫金秋等[15]研究结果类似。分析原因:①tDCS 作为一种新兴的电生理技术,通过脉冲磁场作用脑组织,电流激活大脑皮层,改善DLPFC 区域下的脑血流,微循环得到改善,影响脑血流速度和脑血管反应性,致使脑血流速度更快,脑血液的血氧饱和度更高,从而改善大脑整体功能活动状态,促进卒中患者的功能恢复;②tDCS 阳极下发生膜致密,膜内外通透性下降,能够诱导增加星形胶质细胞内Ca2+,增加突破可塑性;③tDCS 低强度恒定直流电作用于大脑皮质,通过阈下刺激改变静息膜电位,影响两侧的离子分散,调节皮质兴奋性,促进突触的可塑性,形成新的传导通路,修复网状结构,提高神经系统功能联系,为患者的执行功能提供更多的脑部资源,表现出更快的反应能力;④tDCS 通过改变特定的神经回路改善额叶及颞叶的功能,提高患者工作能力、注意力,改善患者的执行功能[16]。本研究也存在一定的局限性与不足之处,如观察时间仅为4 周,干预时间相对较短,没有进行中长期随访,只能观察tDCS 近期疗效,未能跟踪观察评估tDCS 的远期疗效;另外,本研究样本量较小,结果或存在一定的偏差,影响结论的准确性和客观性;下一步研究将扩大样本量,延长治疗周期,并进行长时间的随访,进行多中心随机研究试验加以验证,为tDCS 精准治疗提供更全面的参考证据。
综上所述,PSEI 患者采用tDCS 可有效改善MoCA、SCWT、TMT、WCST 指标,执行功能得到显著提升,值得临床推广。
